Abordagem
Tipicamente, a história e os exames físico e neurológico são sugestivos de lesão intracraniana por uma massa. No cenário de trauma, os hematomas intracranianos tipicamente estão entre os primeiros na lista de diagnósticos diferenciais.[47] A tomografia computadorizada (TC) sem contraste é imperativa na avaliação de um paciente com risco moderado ou alto de lesão intracraniana.[48][49]
O hematoma subdural (HSD) agudo geralmente se apresenta como declínio neurológico agudo após uma lesão cerebral traumática (LCT), que pode ter causado perda temporária ou contínua da consciência. Os sintomas podem se desenvolver ao longo de minutos ou horas e incluem: alteração no nível de consciência/coma; estado mental agudamente alterado (por exemplo, confusão, irritação, comportamento alterado); hemiparesia; tontura; convulsões; cefaleia progressiva; náuseas e vômitos.
O HSD crônico geralmente apresenta sintomas que mimetizam uma lesão de massa de evolução gradual (por exemplo, neoplasia intracraniana), incluindo fraqueza focal dos membros, piora cognitiva, disfagia, cefaleia e distúrbio da marcha.[30][32][50][51][52] Os sintomas dependem do tamanho e da localização do HSD e geralmente se agravam progressivamente ao longo de dias ou semanas.[32] As características raras que sugerem progressão do HSD crônico incluem torpor/diminuição da consciência e convulsões.[33][51] De acordo com uma análise retrospectiva de 1307 pacientes com HSD crônico, convulsões estavam presentes em 2%.[51] O mesmo estudo revelou que o escore médio da Escala de coma de Glasgow na apresentação era de 14.2; isso reflete o achado típico de que o escore da Escala de coma de Glasgow tende a não estar significativamente reduzido em HSDs crônicos.[51]
Devido à atrofia cerebral ao longo do tempo, os pacientes com idade avançada com hematoma subdural crônico costumam ser menos sintomáticos que os pacientes mais jovens, que são mais suscetíveis ao efeito de massa de um hematoma intracraniano.[53] A apresentação pode ser tardia em pessoas idosas, pois a atrofia cerebral relacionada à idade protege parcialmente contra o efeito de massa.[30]
Se um paciente apresentar suspeita de HSD agudo ou crônico, é importante avaliar seu nível de consciência na Escala de coma de Glasgow, levando em consideração qualquer comprometimento basal devido a uma condição neurológica preexistente (por exemplo, demência).[54]
História
Características essenciais na história incluem história recente de trauma, perda de consciência ou período de alerta reduzido, atividade convulsiva potencial, incontinência intestinal e urinária, cefaleia, fraqueza ou alterações sensoriais ou alterações na cognição, fala ou visão.[3] É fundamental investigar o uso recente de agentes antiagregantes plaquetários, antitrombóticos ou anticoagulantes.[12] Os pacientes devem ser questionados sobre qualquer história de facilidade para formação de hematomas ou dificuldade em estancar sangramentos causados por pequenos cortes ou arranhões. Uma história de doença renal ou hepática é importante ao avaliar a função de coagulação e das plaquetas.
Se um paciente apresentar sintomas sugestivos de HSD crônico, qualquer história de trauma cranioencefálico, por menor que seja, deve ser verificado, assim como quaisquer quedas recentes, com ou sem traumatismo cranioencefálico. O HSD crônico geralmente se desenvolve após um trauma cranioencefálico trivial, muitas vezes esquecido, mas também pode se desenvolver após uma queda sem traumatismo cranioencefálico direto ou espontaneamente, sem nenhum trauma anterior.[30][31][32][33] Apenas cerca de metade das pessoas que apresentam HSD crônico apresentam história de trauma cranioencefálico direto ou queda com traumatismo cranioencefálico.[33]
Os pacientes devem ser questionados sobre o consumo de álcool, pois pessoas com história de uso crônico e prejudicial de álcool apresentam maior risco de HSD e o consumo excessivo de álcool está associado à atrofia cerebral. Além disso, indivíduos afetados têm maior probabilidade de desenvolver coagulopatia e são mais propensos a quedas e ao risco resultante de HSD relacionado a traumas, em comparação com pessoas que não bebem níveis prejudiciais de álcool.[38][39][40]
Por fim, os médicos devem ter um índice maior de suspeita de HSD em pacientes que passaram recentemente por uma punção ou drenagem lombar, um procedimento transesfenoidal ou têm uma derivação intracraniana.[41][42] Os HSDs podem ocorrer em pacientes com derivação ventriculoperitoneal, geralmente devido a "derivação excessiva", remoção de muito líquido cefalorraquidiano (LCR), o que cria uma força de tração fisiológica no espaço subdural.[43][44]
Exame físico
Devem ser investigados sinais de trauma na cabeça e no pescoço. É importante notar abrasões, lacerações, avulsões ou equimoses na face ou no couro cabeludo. Equimose periorbital ou retroauricular e/ou otorreia ou rinorreia, podem indicar fratura oculta da base do crânio. Também é importante sempre avaliar a coluna cervical quanto a sensibilidade, deformidade, equimose ou proeminência em todos os pacientes com suspeita de traumatismo cranioencefálico. A imobilização da coluna cervical sempre deve ser mantida como uma medida de proteção, até que uma potencial lesão seja descartada.
Exame neurológico
O cálculo do escore da escala de coma de Glasgow na internação, na ausência de sedação e paralisia, é importante para o prognóstico e o manejo.[54] Além disso, o tamanho, a simetria e a reatividade das pupilas devem ser observados.[49] Se o paciente for capaz de obedecer a comandos, a presença de um desvio na pronação (indicando hemiparesia precoce) deve ser observada. Se o paciente não for capaz de obedecer a comandos, a resposta à estimulação em todos os quatro membros é observada. Em adultos mais velhos, o componente verbal da Escala de coma de Glasgow pode ser confundido por condições preexistentes, como delirium, demência e afasia.[49]
A pontuação total da escala de coma de Glasgow é a soma dos pontos da abertura dos olhos, resposta verbal e resposta motora (3 a 15 pontos no total):
Abertura ocular: espontânea (4 pontos), ao comando verbal (3 pontos), à estimulação dolorosa (2 pontos), nenhuma (1 ponto)
Resposta motora: obedece a comandos verbais (6 pontos), localiza-se em estímulos dolorosos (5 pontos), retração da flexão em estímulos dolorosos (4 pontos), resposta anormal da flexão em estímulos dolorosos (3 pontos), resposta extensora em estímulos dolorosos (2 pontos), nenhuma (1 ponto)
Resposta verbal: conversa orientada (5 pontos), conversa desorientada (4 pontos), palavras inapropriadas (3 pontos), sons incompreensíveis (2 pontos), nenhuma (1 ponto).
O paciente pode apresentar sinais de aumento da pressão intracraniana (PIC) à medida que o tamanho do hematoma aumenta. Isso pode incluir estado mental alterado, deficits oculomotores e pupilares e vômitos. Os sinais tardios de aumento da PIC incluem pupilas fixas e dilatadas bilateralmente e tríade de Cushing (aumento da pressão de pulso devido à hipertensão sistólica, bradicardia e respiração irregular).
Anormalidades pupilares são observadas na apresentação em 30% a 50% dos pacientes com HSD agudo.[55] A resposta pupilar à luz fornece informações diagnósticas e prognósticas em pacientes com LCT.[49] Algum grau de assimetria pupilar pode ser normal, mas o desenvolvimento de nova assimetria pupilar pode indicar compressão do tronco encefálico com hérnia uncal iminente, desencadeando a necessidade de avaliação e intervenção adicionais.[49] Uma pupila unilateral não reativa é consistente com uma lesão de massa ipsilateral, enquanto pupilas bilateralmente fixas e dilatadas indicam hérnia transtentorial e pressagiam um prognóstico geral desfavorável para recuperação funcional.[49]
tomografia computadorizada (TC) cranioencefálica
A TC craniana sem contraste é a investigação de escolha para todos os pacientes com suspeita de HSD agudo ou crônico com base na história e nos exames físico e neurológico.[48][56]
A TC é fundamental na avaliação de todos os traumas cranioencefálicos.[48][49] Janelas ósseas podem ajudar a identificar fraturas e ar intracraniano. Janelas ósseas auxiliam na identificação de hematomas e edema cerebral. As coleções de fluido subdural geralmente têm formato crescente, diferentemente dos hematomas epidurais, que são lenticulares e normalmente não cruzam as linhas de sutura.[57] Os hematomas agudos são hiperdensos, os hematomas subagudos são geralmente hiperdensos ou isodensos, e os hematomas crônicos são geralmente hipodensos, isodensos ou de densidade mista.[33][58][59] Raramente, os HSDs agudos podem ser quase isodensos em relação ao parênquima cerebral: por exemplo, na fase hiperaguda em um paciente profundamente anêmico, ou em um paciente com uma ruptura aracnoide e uma mistura de hemorragia e LCR. Observa-se a presença de desvio na linha média, patência das cisternas da base e supressão dos padrões sulcais-girais subjacentes ao hematoma. Outros hematomas intracranianos, como hematomas epidurais ou contusões cerebrais, podem ser identificados. O edema cerebral pode ser manifestado como a perda da distinção entre as substâncias cinza e branca, ou da integridade dos giros. Os HSD que têm um "redemoinho" hipodenso em seu interior significam um potencial hematoma hiperagudo com sangramento ativo.[60][61]
Os critérios de avaliação para orientar o exame de imagem incluem os critérios do National Institute for Health and Care Excellence (NICE), do American College of Radiology Appropriateness Criteria® e do Canadian CT Head Rule.[62][63][48]
Para adultos que sofreram um traumatismo cranioencefálico, as diretrizes do NICE do Reino Unido recomendam a realização de TC em até 1 hora se qualquer um dos seguintes fatores de risco forem identificados em um paciente:[63]
Uma Escala de coma de Glasgow inicial <13
Escala de coma de Glasgow <15 medida 2 horas depois da lesão
suspeita de fratura craniana aberta ou com afundamento; qualquer sinal de fratura da base do crânio (por exemplo, hemotímpano, olhos de guaxinim, vazamento do líquido cefalorraquidiano (LCR) pelo ouvido ou pelo nariz, sinal de Battle); convulsão pós-traumática; deficit neurológico focal; ou êmese repetida
Para adultos com qualquer um dos seguintes fatores de risco que tiverem sofrido alguma perda de consciência ou amnésia desde a lesão, o NICE recomenda a realização de uma TC de crânio em até 8 horas após o traumatismo cranioencefálico.[63]
Idade ≥65 anos
Sangramento ou distúrbio de coagulação presente
Mecanismo perigoso de lesão (um pedestre ou ciclista atropelado por um veículo automotor, um ocupante ejetado de um veículo automotor ou uma queda de uma altura >1 metro ou 5 degraus)
>30 minutos de amnésia retrógrada de eventos imediatamente anteriores ao traumatismo cranioencefálico.
Para crianças que tiverem sofrido um traumatismo cranioencefálico e tiverem qualquer um dos seguintes fatores de risco, o NICE recomenda a realização de uma TC de crânio em até 1 hora após a identificação do fator de risco:[63]
Suspeita de lesão não acidental
Convulsão pós-traumática, mas sem história de epilepsia
Escala de coma de Glasgow inicial <14 (ou Escala de coma de Glasgow inicial <15 para crianças menores de 1 ano)
Escala de coma de Glasgow <15 medida 2 horas depois da lesão
Suspeita de fratura craniana aberta ou com afundamento ou fontanelas tensas
Qualquer sinal de fratura da base do crânio (hemotímpano, olhos de guaxinim, vazamento de LCR do ouvido ou nariz, sinal de Battle)
Deficit neurológico focal
Para crianças com menos de 1 ano, a presença de hematomas, edema ou laceração de >5 cm na cabeça.
Para as crianças que tiverem sofrido um traumatismo cranioencefálico e tiverem mais de um dos seguintes fatores de risco (e nenhum dos listados imediatamente acima), o NICE recomenda a realização de uma TC de crânio em até 1 hora após a identificação dos fatores de risco:[63]
Perda da consciência com duração superior a 5 minutos (testemunhada)
Torpor anormal
Três ou mais episódios distintos de vômitos
Mecanismo perigoso de lesão (acidente de trânsito em alta velocidade como pedestre, ciclista ou ocupante de veículo, queda de uma altura >3 metros, lesão em alta velocidade por um projétil ou outro objeto)
Amnésia (anterógrada ou retrógrada) com duração superior a 5 minutos
Qualquer sangramento ou distúrbio da coagulação presente.
Para adultos e crianças recebendo tratamento com anticoagulantes ou antiplaquetários (exceto monoterapia com aspirina) que tiverem sofrido traumatismo cranioencefálico e que não apresentarem outras indicações para uma TC de crânio, o NICE recomenda realizar uma TC cranioencefálica em até 8 horas após a lesão ou em até uma hora se se apresentarem mais de 8 horas após a lesão.[63]
O valor preditivo de muitos dos critérios do NICE do Reino Unido acima foi confirmado em uma metanálise de 71 estudos, a que mostrou que convulsões, vômitos persistentes e coagulopatia predisseram significativamente achados positivos na TC de crânio em pacientes com lesão cerebral leve.[64]
Os Critérios de Adequação® do American College of Radiology afirmam que:[48]
Os pacientes identificados como tendo um risco moderado ou alto de lesão intracraniana devem fazer uma TC sem contraste precocemente após a lesão, em busca de evidências de hematoma intracerebral, desvio na linha média ou PIC elevada.
A Regra Canadense para a TC do Crânio é uma regra de decisão clínica derivada e validada em adultos com traumatismos cranioencefálicos pequenos. Ela afirma que uma TC do crânio só é necessária em pacientes com traumatismos cranioencefálicos pequenos caso apresentem algum dos seguintes itens:[62] [ Regra Canadense para TC de crânio Opens in new window ]
Escala de coma de Glasgow <15 2 horas após a lesão
Suspeita de fratura craniana aberta ou com afundamento
Qualquer sinal de fratura da base do crânio
Dois ou mais episódios de vômitos após a lesão
65 anos de idade ou mais
Amnésia do período anterior à lesão de 30 minutos ou mais
Mecanismo perigoso de lesão (pedestre atropelado por um automóvel, ejeção de um automóvel, queda de uma altura ≥1 m [3 pés] ou ≥5 degraus de escada)
[Figure caption and citation for the preceding image starts]: TC cranioencefálica de um homem de 80 anos de idade com anormalidades da marcha e comprometimento cognitivo progressivo por cerca de 6 meses, mostrando um hematoma subdural crônico bilateral acima da convexidade cerebralAdaptado de BMJ Case Rep. 2009;2009:bcr06.2008.0130 [Citation ends].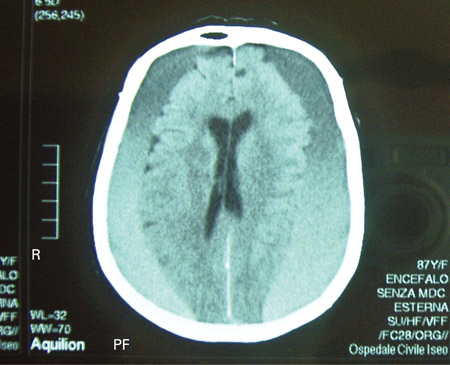 [Figure caption and citation for the preceding image starts]: TCs cranioencefálicas de um homem de 80 anos de idade com anormalidades da marcha e comprometimento cognitivo progressivo por cerca de 6 meses, mostrando um hematoma subdural crônico bilateral acima da convexidade cerebralAdaptado de BMJ Case Rep. 2009;2009:bcr06.2008.0130 [Citation ends].
[Figure caption and citation for the preceding image starts]: TCs cranioencefálicas de um homem de 80 anos de idade com anormalidades da marcha e comprometimento cognitivo progressivo por cerca de 6 meses, mostrando um hematoma subdural crônico bilateral acima da convexidade cerebralAdaptado de BMJ Case Rep. 2009;2009:bcr06.2008.0130 [Citation ends].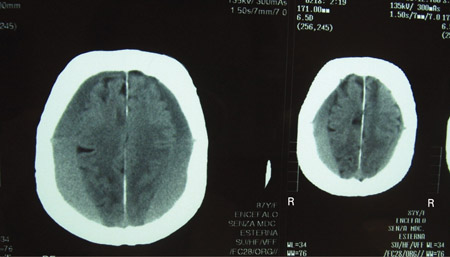
ressonância nuclear magnética (RNM) cranioencefálica
Embora a TC seja considerada a modalidade de imagem de primeira linha para suspeita de lesão intracraniana, a ressonância nuclear magnética (RNM) é útil quando há deficits neurológicos persistentes que permanecem inexplicados após a TC, especialmente na fase subaguda ou crônica ou na ausência de história de trauma.[48] A RNM tem sensibilidade superior à TC para a maioria dos achados intracranianos agudos, incluindo pequenas contusões cerebrais, pequenos hematomas extra-axiais e lesões axonais difusas.[49][65][66] A RNM pode identificar os diagnósticos diferenciais (por exemplo, linfoma, metástase, sarcoma, infecção). Muitas outras patologias que envolvem as leptomeninges ou o espaço subdural podem mimetizar a aparência de HSDs à TC. Uma revisão descobriu que as patologias que mimetizam o hematoma subdural mais comumente são os linfomas (29%), as metástases (21%), os sarcomas (15%), as infecções (8%) e os distúrbios autoimunes (8%).[56] Em quase 80% desses casos não houve história de trauma, e a maioria apresentou uma história de cefaleia progressiva. Com isso em mente, exames de imagem adicionais como a RNM podem ser considerados nos pacientes que apresentarem uma história atraumática, uma cefaleia progressiva e um possível hematoma subdural na TC. Além disso, a RNM pode identificar hematomas incidentais em pacientes sob avaliação para queixas neurológicas. Tipicamente, os hematomas agudos são isointensos nas imagens ponderadas em T1 e hipointensos em imagens ponderadas em T2. Geralmente os hematomas subagudos são hiperintensos em imagens ponderadas em T1 e tanto hipointensos quanto hiperintensos em imagens ponderadas em T2 (dependendo da idade do hematoma). Os hematomas subdurais crônicos são hipointensos nas imagens ponderadas tanto em T1 quanto em T2.
Quando um hematoma subdural é identificado por TC em crianças com lesão cerebral intencional, uma RNM subsequente revelará anormalidades adicionais em aproximadamente 25% dos pacientes submetidos a esse exame de imagem.[67] A RNM pode ser indicada como estudo de acompanhamento quando houver deficits neurológicos persistentes que permanecerem inexplicados após uma TC de crânio.[48]
Situações de diagnóstico especiais
Os hHematomas subdurais bilaterais são comuns, compreendendo até 24% dos hematomas subdurais crônicos observados.[3][68] Eles podem se manifestar com padrões mistos: hematomas subdurais agudos ou crônicos bilaterais ou uma combinação, com agudo em um lado e crônico no outro. Quando têm o mesmo tamanho, o aumento na pressão associada a cada subdural é igual; portanto, há um desvio mínimo, ou nenhum, da linha média.[3] Em termos de diagnóstico, isso pode ser desafiador, especialmente quando ambos os hematomas são subagudos e isodensos à TC.[3] Como o parênquima cerebral é comprimido bilateralmente, a direção do efeito de massa tende a se afastar do deslocamento lateral (ou seja, hérnia subfalcina) e a se aproximar do deslocamento para baixo e da hérnia central, uma complicação potencialmente fatal se não for diagnosticada e corrigida de maneira oportuna.[3]
Um hematoma epidural pode estar presente no lado contralateral a um hematoma subdural. Embora rara, esta é uma situação com potencial risco de vida, e um hematoma epidural pequeno contralateral a um hematoma subdural agudo pode expandir-se rapidamente quando a força compressora do hematoma subdural é aliviada pelo esvaziamento cirúrgico.[69][70] Portanto, o reconhecimento inicial é importante. A maioria dos hematomas epidurais está associada a fraturas cranianas passando através do forame espinhoso, onde a artéria meníngea média está lesionada.'[57]
O uso deste conteúdo está sujeito ao nosso aviso legal