Etiología
La etiología de la enfermedad renal diabética (ERD) es multifactorial, siendo los factores más importantes la gravedad y la duración de la hiperglucemia y la hipertensión.[4][10][11] Se cree que otros factores que aumentan la probabilidad de presentar enfermedad renal diabética, o que favorecen su progresión, son la hiperfiltración glomerular, el tabaquismo, la obesidad, la inactividad física, la dislipidemia, la proteinuria y el alto contenido de proteínas y grasas en la dieta.[4][10][12][13] La susceptibilidad genética parece ser un requisito previo para el desarrollo de la enfermedad renal diabética.[14][15]
Fisiopatología
La enfermedad renal diabética es causada tanto por alteraciones metabólicas (hiperglucemia y posiblemente hiperlipidemia) como por alteraciones hemodinámicas (hipertensión sistémica y glomerular), que promueven la inflamación, la disfunción endotelial, el estrés oxidativo y la fibrosis, y la hiperfiltración glomerular.[4] El estrés oxidativo consume óxido nítrico, lo cual previene la dilatación mediada por flujo (DMF) de los vasos sanguíneos (disfunción endotelial), exponiendo el endotelio a lesiones. Esto genera la producción de citocinas, la aceleración de inflamación, el empeoramiento de la rigidez de los vasos sanguíneos debido a la aterosclerosis, y un mayor deterioro de la DMF y la susceptibilidad al estrés oxidativo. Desde una perspectiva unificada, la inflamación, la disfunción endotelial y el estrés oxidativo se entrelazan en un círculo vicioso que conduce a un daño renal significativo y a eventos cardiovasculares. Un estudio demostró que la disfunción endotelial y la inflamación eran predictores de la progresión de la enfermedad renal crónica en pacientes con diabetes de tipo 2 y albuminuria moderadamente aumentada (anteriormente conocida como microalbuminuria).[16]
La diabetes mellitus se caracteriza por presentar niveles glucémicos altos y aumento de la presión glomerular, ambos pueden provocar el crecimiento del mesangio glomerular mediante el aumento del estiramiento mesangial. El factor de crecimiento derivado de plaquetas (PDGF) y el factor de crecimiento transformante beta (TGF-beta) intervienen en la fibrosis y en el crecimiento mesangial mediante la estimulación de la síntesis de proteína (colágeno y fibronectina) en la matriz y la disminución de la degradación en la matriz. La glucosa forma productos de la glucación avanzada (PGA) mediante la fijación irreversible a proteínas. A través de los años, los PGA forman enlaces cruzados, estimulan la liberación de factores de crecimiento, como el TGF-beta, y provocan fibrosis. La angiotensina II (ATII), elevada en la enfermedad renal diabética, contrae la arteriola eferente en el glomérulo, lo que causa presión alta en el capilar glomerular y, además, estimula la fibrosis y la inflamación glomerular. El crecimiento mesangial es característico de la glomeruloesclerosis diabética temprana y es seguido por fibrosis en las etapas finales. Los nódulos de Kimmelstiel-Wilson, áreas de crecimiento mesangial en la biopsia, son característicos de la glomeruloesclerosis diabética y se ven en la mitad de los casos de enfermedad renal diabética. El aumento de ancho de la membrana basal glomerular, la esclerosis mesangial difusa, la hialinosis, los microaneurismas y la arteriosclerosis hialina están presentes además de los cambios tubulares e intersticiales.[17] La hipertensión, mediante estiramiento mesangial, puede agravar el avance de la enfermedad renal diabética.[Figure caption and citation for the preceding image starts]: Enfermedad renal diabética: expansión mesangial debida al aumento de la matriz mesangial y a la reducción de la degradación de colágeno glicosiladoDe la colección del Dr. Raoul Fresco; utilizada con autorización [Citation ends].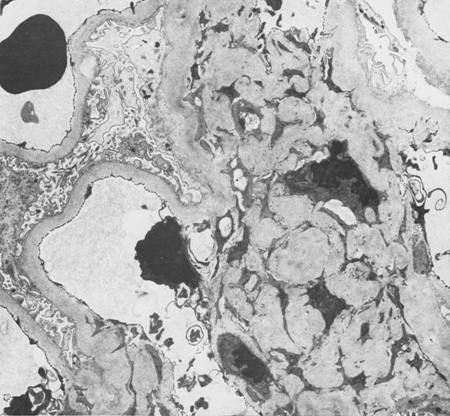 [Figure caption and citation for the preceding image starts]: Enfermedad renal diabética: la expansión mesangial se reconoce generalmente cuando excede 1.5 veces la matriz mesangial normalDe la colección del Dr. Raoul Fresco; utilizada con autorización [Citation ends].
[Figure caption and citation for the preceding image starts]: Enfermedad renal diabética: la expansión mesangial se reconoce generalmente cuando excede 1.5 veces la matriz mesangial normalDe la colección del Dr. Raoul Fresco; utilizada con autorización [Citation ends].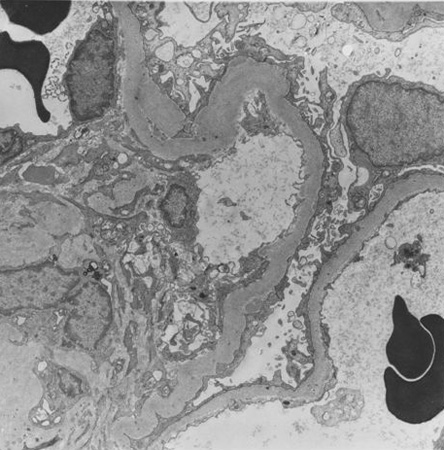 [Figure caption and citation for the preceding image starts]: Enfermedad renal diabética: nódulos de Kimmelstiel-Wilson en fase inicial a la hora 5, aumento redondeado en la matriz mesangial que probablemente esté originado por un microaneurismaDe la colección del Dr. Raoul Fresco; utilizada con autorización [Citation ends].
[Figure caption and citation for the preceding image starts]: Enfermedad renal diabética: nódulos de Kimmelstiel-Wilson en fase inicial a la hora 5, aumento redondeado en la matriz mesangial que probablemente esté originado por un microaneurismaDe la colección del Dr. Raoul Fresco; utilizada con autorización [Citation ends].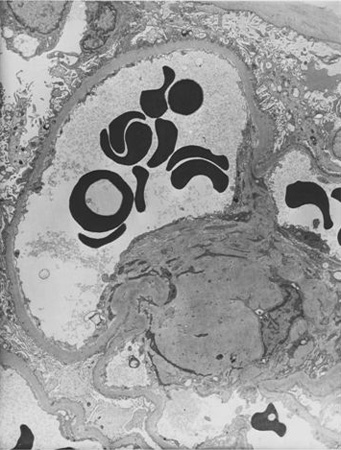 [Figure caption and citation for the preceding image starts]: Enfermedad renal diabética: nódulo de Kimmelstiel-Wilson en fase inicial a la hora 12, forma redondeada de la expansión mesangialDe la colección del Dr. Raoul Fresco; utilizada con autorización [Citation ends].
[Figure caption and citation for the preceding image starts]: Enfermedad renal diabética: nódulo de Kimmelstiel-Wilson en fase inicial a la hora 12, forma redondeada de la expansión mesangialDe la colección del Dr. Raoul Fresco; utilizada con autorización [Citation ends].
La tasa de filtración glomerular (TFG) puede aumentar al comienzo de la diabetes mellitus (tanto en las personas inclinadas a desarrollar nefropatía, como en aquellas que no la desarrollan), pero una vez que se presenta un aumento moderado de la albuminuria, la TFG suele ser normal. De acuerdo con la evolución natural de la enfermedad, la albuminuria severa (definida como >30 mg/mmol [>300 mg/g] de albuminuria, anteriormente denominada macroalbuminuria) se produce antes de una disminución de la TFG.[18] Sin embargo, las intervenciones, especialmente el control de la presión arterial (PA) con fármacos que bloquean el sistema renina-angiotensina y los inhibidores del cotransportador de sodio-glucosa 2 (SGLT2), pueden alterar la evolución natural. Algunos pacientes presentan una disminución de la TFG en ausencia de un aumento grave de la albuminuria.
Debido a la superposición en la fisiopatología entre la diabetes, las enfermedades cardiovasculares (ECV), la obesidad y la enfermedad renal crónica (ERC), algunos grupos argumentan que estas afecciones deben considerarse en un solo espectro conocido como síndrome cardiovascular-renal-metabólico (CKM, por sus siglas en inglés). La American Heart Association, en particular, ha respaldado esta terminología y ha propuesto un modelo de cuatro etapas basado en el número de factores de riesgo del paciente y la presencia de ECV manifiesta.[19] También ha desarrollado una serie de ecuaciones de predicción de riesgos, conocidas como PREVENT, para estimar los riesgos de ECV a 10 y 30 años basadas en el concepto de CKM.[20] Se espera que este nuevo enfoque mejore la detección, la prevención y el tratamiento de los factores de riesgo de CKM, especialmente en personas con determinantes sociales adversos de la salud.[19]
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad