Recomendações
Urgente
Use o protocolo do Suporte Avançado à Vida no Trauma (ATLS) para avaliar e estabilizar qualquer paciente com suspeita de trauma. Comece com uma pesquisa primária rápida usando uma abordagem <C>ABCDE:[13][24]
Catastrophic haemorrhage (Hemorragia catastrófica)
Airway with in-line spinal immobilisation (Via aérea com imobilização da coluna em linha)
Breathing (Respiração)
Circulation (Circulação)
Disability (neurological; deficiência neurológica)
Exposure and environment (Exposição e ambiente).
Proteja a coluna cervical do paciente com imobilização manual da coluna vertebral em alinhamento (particularmente durante qualquer intervenção nas vias aéreas) em todos os estágios da avaliação para lesão medular, ou se a avaliação não puder ser feita.[13] Consulte a seção Recomendações de tratamento.
Se você suspeitar de uma lesão na cabeça, consulte nosso tópico Avaliação de lesão cerebral traumática.
Avalie o paciente quanto a lesões na medula espinhal Verifique se o paciente:[13]
Tem alguma lesão por distração significativa
Está sob a influência de drogas ou álcool
Está confuso ou não coopera
Tem um nível de consciência reduzido
Tem alguma dor na coluna
Tem alguma fraqueza nas mãos ou nos pés (avaliação motora)
Tem uma sensação alterada ou ausente nas mãos ou pés (avaliação sensorial)
Tem priapismo
Tiver uma respiração paradoxal
Tem um histórico de problemas anteriores na coluna vertebral, incluindo cirurgias anteriores da coluna vertebral ou condições que predisponham a instabilidade da coluna (por exemplo, espondilite anquilosante).
Nos pacientes alertas (pontuação da Escala de Coma de Glasgow [GCS]=15) e estáveis, avalie se o paciente tem alto, baixo ou nenhum risco de lesão da coluna cervical usando a regra Canadian C-spine (veja o fluxograma abaixo).[13][25] [ Escala de coma de Glasgow Opens in new window ]
Solicite uma tomografia computadorizada urgente da coluna cervical em qualquer paciente com trauma identificado pela regra Canadiae C-spine como tendo:[13][14]
Um fator de alto risco para lesão da coluna cervical
Um fator de baixo risco para lesão da coluna cervical E não conseguir girar o pescoço ativamente 45 graus tanto para a esquerda quanto para a direita.
A tomografia computadorizada da coluna cervical também deve ser realizada se houver uma forte suspeita de lesão torácica ou lombossacral associada a sinais ou sintomas neurológicos anormais.[26]
Solicite uma tomografia computadorizada urgente da coluna cervical em qualquer paciente com traumatismo craniano se:[14][27]
O paciente tiver um nível de consciência alterado (GCS <12 à avaliação inicial)
O paciente tiver sido intubado
Um diagnóstico definitivo de lesão ou não da coluna cervical for necessário com urgência (por exemplo, manipulação da coluna cervical necessária para cirurgia/anestesia)
Tiver havido politraumatismo contuso envolvendo a cabeça e o tórax, abdome ou pelve em alguém que esteja alerta e estável
Houver suspeita clínica de lesão da coluna cervical e qualquer um dos seguintes fatores:
Idade igual ou superior aos 65 anos
Mecanismo de lesão perigoso
Déficit neurológico focal periférico
Parestesia nos membros superiores ou inferiores
Encaminhe urgentemente a um neurocirurgião ou cirurgião de coluna vertebral qualquer paciente com sinais clínicos de lesão da medula espinhal (ou seja, um exame neurológico anormal).
Uma ressonância magnética da coluna vertebral é indicada (além da tomografia computadorizada) nesses pacientes.[13][27]
Para os pacientes com suspeita de lesão da coluna torácica ou lombossacral, consulte nosso tópico Trauma da coluna toracolombar.
Principais recomendações
[Figure caption and citation for the preceding image starts]: Regra Canadian C-spine. PS, pronto-socorro; GCS, escala de coma de Glasgow; MVC, colisão com veículos automotores. ✝Adaptada por Stiell I.G., et al. The Canadian C-spine rule for radiography in alert and stable trauma patients. JAMA. 2001 17; 286 (15) :1841-8. [Citation ends].
O National Institute for Health and Care Excellence do Reino Unido recomenda a tomografia computadorizada como primeira linha nos adultos identificados pela Canadian C-spine como necessitando de exames de imagem.[14] As imagens de tomografia computadorizada devem ser imediatamente interpretadas por um profissional de saúde treinado nessa área (por exemplo, radiologista musculoesquelético sênior).[13][27] Consulte um neurocirurgião ou cirurgião de coluna vertebral se alguma anormalidade for relatada.[14]
Se for identificada uma lesão ou fratura da coluna cervical, uma TC de toda a coluna é indicada para identificar uma fratura toracolombossacral concomitante.[13]
Se a tomografia computadorizada da coluna cervical for relatada como “normal” pelo especialista que interpretar os resultados e o exame neurológico estiver normal, as lesões medulares importantes podem ser descartadas.[27]
Procure aconselhamento especializado se você não tiver certeza se pode remover as precauções para a coluna vertebral, especialmente nos pacientes com uma tomografia computadorizada normal e sem déficits neurológicos, mas com dor no pescoço/sensibilidade na linha média persistentes.
Não solicite radiografias simples da coluna cervical para os pacientes com suspeita de lesão da coluna cervical na fase aguda no pronto-socorro ou no setor de traumatologia.
Use o protocolo do Suporte Avançado à Vida no Trauma (ATLS) para avaliar e estabilizar qualquer paciente com suspeita de trauma. Comece com uma pesquisa primária rápida usando uma abordagem <C>ABCDE:[13][24]
Catastrophic haemorrhage (Hemorragia catastrófica)
Airway with in-line spinal immobilisation (Via aérea com imobilização da coluna em linha)
Breathing (Respiração)
Circulation (Circulação)
Disability (neurological; deficiência neurológica)
Exposure and environment (Exposição e ambiente).
Proteja a coluna cervical do paciente com imobilização manual da coluna vertebral em alinhamento (particularmente durante qualquer intervenção nas vias aéreas) em todos os estágios da avaliação para lesão medular, ou se a avaliação não puder ser feita.[13] Consulte a seção Recomendações de tratamento.
O objetivo da avaliação é descartar a possibilidade de uma lesão instável da coluna cervical que possa causar compressão da lesão medular e comprometimento neurológico. Mantenha a imobilização do pescoço em linha até que a coluna tenha sido investigada.
Avalie o paciente quanto a lesões na medula espinhal Verifique se o paciente:[13]
Tem alguma lesão por distração significativa
Está sob a influência de drogas ou álcool
Está confuso ou não coopera
Tem um nível de consciência reduzido
Tem alguma dor na coluna
Tem alguma fraqueza nas mãos ou nos pés (avaliação motora)
Tem uma sensação alterada ou ausente nas mãos ou pés (avaliação sensorial)
Tem priapismo
Tiver uma respiração paradoxal
Tem um histórico de problemas anteriores na coluna vertebral, incluindo cirurgias anteriores da coluna vertebral ou condições que predisponham a instabilidade da coluna (por exemplo, espondilite anquilosante).
Se você suspeitar de uma lesão na cabeça ou lesão na coluna torácica ou lombossacral, consulte nossos tópicos Avaliação de lesão cerebral traumática e Trauma da coluna toracolombar.
Investigação da coluna cervical
Use a regra Canadian C-spine (veja o fluxograma abaixo) nos pacientes alertas (GCS=15) e estáveis para avaliar se eles apresentam alto, baixo ou nenhum risco de lesão na coluna cervical.[13][25] [ Escala de coma de Glasgow Opens in new window ]
Ao investigar a coluna, esteja ciente de que a amplitude do movimento do pescoço só pode ser avaliada com segurança se a pessoa estiver em baixo risco e não houver fatores de alto risco.
A regra Canadian C-spine exclui lesões na coluna cervical (investiga a coluna cervical) clinicamente em estado de alerta (GCS=15) e pacientes estáveis com dor no pescoço após um trauma contuso sem a necessidade de exames de imagem.[13][25]
A maioria dos pacientes que se apresentam ao pronto-socorro com um trauma estão alertas e cooperativos. Os pacientes com um nível alterado de consciência (GCS <15), pacientes não cooperativos ou pacientes com lesões por distração que excluem uma avaliação clínica confiável devem ser submetidos a uma tomografia computadorizada urgente da coluna para investigar a coluna (consulte a seção Exames de imagem abaixo).[14]
[Figure caption and citation for the preceding image starts]: Regra Canadian C-spine. PS, pronto-socorro; GCS, escala de coma de Glasgow; MVC, colisão com veículos automotores. ✝Adaptada por Stiell I.G., et al. The Canadian C-spine rule for radiography in alert and stable trauma patients. JAMA. 2001 17; 286 (15) :1841-8. [Citation ends].
O National Institute for Health and Care Excellence do Reino Unido recomenda a tomografia computadorizada como primeira linha nos adultos identificados pela Canadian C-spine como necessitando de exames de imagem.[14]
Practical tip
As pessoas com idade >65 anos têm alto risco de lesão na coluna cervical devido a mecanismos de lesão relativamente pequenos (por exemplo, cair da própria altura). Sempre considere a possibilidade de uma lesão no pescoço em um paciente idoso com queda e lesão na cabeça. Veja nosso tópico Avaliação de lesão cerebral traumática aguda.
Evidências: regra Canadian C-spine para descartar lesões da coluna cervical em pacientes alertas e estáveis sem exames de imagem
Evidências apoiam a regra Canadian C-rule como a ferramenta de avaliação para descartar clinicamente uma lesão da coluna cervical em pacientes alertas e estáveis, sem a necessidade de exames de imagem.
A diretriz de 2016 do National Institute for Health and Care Excellence do Reino Unido (NICE) sobre lesão na medula espinhal revisou as evidências para as ferramentas usadas nas pessoas com suspeita de lesão na medula espinhal, que estejam alertas e estáveis, para descartar esse tipo de lesão ou lesões da coluna vertebral isoladas.[26] Ela encontrou evidências de duas ferramentas, ambas focadas na lesão da coluna cervical.
A regra Canadian C-spine, para a qual houve o estudo de derivação e 5 estudos de validação em adultos.[25]
Os critérios de baixo risco do National Emergency X-Radiography Utilization Study (NEXUS), para os quais houve o estudo de derivação e 7 estudos de validação em adultos.[28]
O padrão de referência foram radiografias simples da coluna cervical (com tomografia computadorizada ou ressonância magnética adicional, a critério do médico responsável pelo tratamento) ou tomografia computadorizada da coluna cervical. Os pacientes que não tiveram nenhuma imagem realizada receberam uma ligação telefônica de acompanhamento em 14 dias.
O desfecho primário foi a sensibilidade, pois o grupo orientador considerou que haveria danos significativos associados aos resultados falso-negativos.
Os dados agrupados para os critérios de baixo risco do NEXUS (5 estudos, n=45.720) mostraram uma alta sensibilidade (0.94 [IC de 95%: 0.78 a 0.98]) e uma especificidade muito baixa (0.25 [IC de 95%: 0.12 a 0.46]).
Um estudo em pessoas com idades ≥65 anos (n=2963) obteve resultados semelhantes (sensibilidade de 1.00 [IC de 95%: 0.63 a 1.00]; especificidade de 0.14 [IC de 95%: 0.13 a 0.15]).
Os dados da regra Canadian C-spine (4 estudos, n=22.964) não foram agrupados, pois um mínimo de 5 estudos diagnósticos foi necessário para a metanálise. A sensibilidade mediana foi de 1.00 (IC de 95%: 0.63 a 1.00) e a especificidade mediana de 0.33 (IC de 95%: 0.31 a 0.36).
3 estudos consideraram modificações nos critérios do NEXUS ou na regra Canadian C-spine. Nenhum deles teve um desempenho melhor que a regra Canadian C-spine padrão.
Nenhum dano foi relatado para a regra Canadian C-spine ou para os critérios para baixo risco do NEXUS.
A qualidade da evidência avaliada pelo GRADE foi muito baixa para todos os desfechos, devido principalmente ao fato de os estudos terem sido observacionais e à inconsistência dos resultados entre os estudos.
A recomendação da diretriz do NICE para se usar a regra Canadian C-spine em vez dos critérios para baixo risco do NEXUS leva em consideração o fato de que os estudos da Canadian C-spine terem sido geralmente mais acurados e com classificações da sensibilidade consistentemente mais altas, apesar da ausência de uma metanálise para a acurácia diagnóstica da regra.
Obtenha uma história focada. Para os pacientes que estiverem inconscientes ou sob a influência de álcool ou drogas, obtenha um histórico de familiares ou paramédicos sempre que possível. Pergunte sobre:
Modo e mecanismo de lesão
Os mecanismos mais comuns de lesão incluem os acidentes com veículos automotores, traumas de pedestres, violência, quedas e lesões esportivas. Pergunte ao paciente:
O que aconteceu quando a lesão ocorreu?
Se ele caiu, de que distância caiu?
Ele se envolveu em um acidente de alta velocidade? Se o paciente sofreu um acidente de trânsito, seu veículo capotou? Ele foi ejetado do veículo?
Ele tentou se sentar, ficar em pé ou andar após a queda/acidente?
Sintomas
Alguma dor no pescoço?
Determine a localização (por exemplo, nível, linha média versus lateral), a gravidade, a qualidade (perfurocortante ou penetrante nas extremidades versus "chata" e incômoda) e se há irradiação para os ombros, coluna ou membros.
Alguns pacientes não conseguirão especificar se têm dor no pescoço devido a lesões por distração. Suponha que a coluna esteja instável até que você investigue a coluna cervical com uma tomografia computadorizada.
Alguma parestesia nos membros?
Sugere uma potencial lesão neurológica causada por compressão ou comprometimento da medula espinhal ou de uma raiz nervosa.
Fatores de risco para lesão da coluna cervical
Idade de 18 a 25 anos ou >65 anos:
Lesões da coluna cervical são encontradas em todas as idades, mas aproximadamente 80% das lesões ocorrem em pacientes com idade entre 18 e 25 anos. Essa faixa etária geralmente está associada a lesões de maior velocidade decorrentes de acidentes com veículos automotores, enquanto os idosos sofrem lesões na coluna cervical devidas a mecanismos de lesão relativamente menores (por exemplo, cair da própria altura).
Mecanismo de lesão perigoso:
Uma queda de uma altura de >1 metro ou 5 degraus
Uma carga axial sobre a cabeça (por exemplo, mergulho, colisão em alta velocidade com veículo automotor, acidente com capotamento, ejeção de um veículo automotor, acidente envolvendo veículos recreativos motorizados, colisão de bicicleta, acidente de equitação).
Lesões traumáticas por distração:
Lesões como fraturas de membros ou lesões torácicas e abdominais podem dificultar a avaliação da coluna cervical.
Aproximadamente um terço dos pacientes com lesões na coluna cervical e/ou medula espinhal apresentam traumatismo cranioencefálico associado.[17] Veja nosso tópico Avaliação de lesão cerebral traumática aguda.
Practical tip
As fraturas da coluna cervical podem passar despercebidas nos pacientes com lesões por distração ou redução da consciência, ou naqueles sob a influência de álcool ou drogas.
Avalie o nível de consciência do paciente usando a Escala de Coma de Glasgow (GCS). [ Escala de coma de Glasgow Opens in new window ]
Considere que qualquer paciente com um nível de consciência reduzido está em risco de lesão aguda da coluna cervical até que você tenha realizado uma avaliação completa.
Realize um exame da coluna cervical:
Procure por hematomas, deformidades óbvias e lesões penetrantes ao redor do rosto, pescoço e testa
Examine o pescoço e palpe suavemente para detectar uma sensibilidade cervical na linha média, deformidade em degrau ou crepitação.
Realize um exame neurológico completo:
Avalie o tônus, a sensação, a potência e os reflexos em todos os quatro membros
Avalie a força e a sensação (sensibilidade tátil e estímulo doloroso) de todos os miótomos e dermátomos, respectivamente.
Verifique os reflexos tendinosos profundos. Eles devem ser provocados nos membros superiores e inferiores.
Verifique o sinal de Hoffman (ou seja, adução do polegar ao bater a unha de um dedo estendido da mesma mão) e o sinal de Babinski (ou seja, uma resposta plantar ascendente)
Faça um exame dos nervos cranianos.
Se você suspeitar de uma lesão na medula espinhal, preencha um gráfico da ASIA (American Spinal Injury Association) o quanto antes possível e encaminhe urgentemente a um neurocirurgião ou cirurgião de coluna vertebral.[13] ASIA: International Standards for Neurological Classification of SCI (ISNCSCI) worksheet Opens in new window
Uma lesão na medula espinhal pode produzir uma distribuição piramidal clássica de fraqueza, com os flexores mais fortes que os extensores nos membros superiores e os extensores mais fortes que os flexores nos membros inferiores.
Suspeite de uma lesão na medula espinhal em qualquer paciente com retenção urinária ou incontinência urinária/fecal, e em qualquer homem com priapismo. Realize um exame retal para avaliar o reflexo bulbocavernoso (choque espinhal) nos pacientes cateterizados.
Practical tip
Remova a imobilização da coluna vertebral nos pacientes conscientes e cooperativos de forma controlada para realizar o exame. Peça ajuda aos outros membros da equipe para manter a coluna imobilizada, apoiando manualmente a cabeça e o pescoço do paciente em uma posição fixa enquanto os bloqueios da cabeça são removidos e, se apropriado, o colar é aberto e suavemente deslizado para fora. Faça uma rolagem em bloco, se necessário, durante o exame. Lembre-se de que um exame clínico de toda a coluna vertebral é obrigatório como parte da avaliação de qualquer paciente com um histórico significativo de trauma, com um rolamento em bloco alinhado de acordo com os protocolos do Suporte Avançado à Vida no Trauma (ATLS).
Na prática, a coluna cervical é mantida imobilizada com um colar se o paciente apresentar sensibilidade cervical na linha média a qualquer momento durante o exame físico.
Se o paciente não apresentar sensibilidade na linha média durante o exame físico e não apresentar déficit neurológico, peça que ele gire a cabeça 45 graus para a direita e para a esquerda:
Se o paciente relatar dor ao mover o pescoço para a direita e para a esquerda, mantenha o colar cervical colocado e solicite uma tomografia computadorizada de alta resolução da coluna cervical para liberar radiologicamente a coluna
Se o paciente não relatar dor durante os movimentos da coluna cervical e não houver lesões por distração, você pode liberar a coluna cervical clinicamente e remover o colar (de acordo com o preconizado pela regra Canadian C-spine). No entanto, solicite uma tomografia computadorizada da coluna cervical nos pacientes com:
Um mecanismo perigoso de lesão
Idade ≥65 anos
Traumatismo cranioencefálico associado.
Practical tip
Não tente colocar um colar em um paciente que esteja segurando seu pescoço em uma posição fixa (por exemplo, uma pessoa com espondilite anquilosante). Talvez seja necessário permitir que os pacientes que não cooperarem, estiverem agitados ou angustiados assumam uma posição que considerem confortável para a mobilização manual alinhada.
Na espondilite anquilosante, mantenha o pescoço na posição flexionada original a que o paciente estiver acostumado, guiada pela extensão do teto que o paciente for capaz de enxergar quando em decúbito dorsal.
TC da coluna cervical
Solicite uma tomografia computadorizada urgente de alta resolução da coluna cervical em qualquer paciente com traumatismo craniano se:[14][27]
O paciente tiver um nível de consciência alterado (GCS <12 à avaliação inicial)
O paciente tiver sido intubado
Um diagnóstico definitivo de lesão ou não da coluna cervical for necessário com urgência (por exemplo, manipulação da coluna cervical necessária para cirurgia/anestesia)
Tiver havido politraumatismo contuso envolvendo a cabeça e o tórax, abdome ou pelve em alguém que esteja alerta e estável
Houver suspeita clínica de lesão da coluna cervical e qualquer um dos seguintes fatores:
Idade igual ou superior aos 65 anos
Mecanismo de lesão perigoso
Déficit neurológico focal periférico
Parestesia nos membros superiores ou inferiores
For identificado pela regra Canadian C-spine como tendo:[13]
Um fator de alto risco para lesão da coluna cervical
Um fator de baixo risco para lesão da coluna cervical E não conseguir girar o pescoço ativamente 45 graus tanto para a esquerda quanto para a direita.
Solicite uma tomografia computadorizada helicoidal em cortes finos (2-3 mm) da base do crânio até T4 com reconstruções sagital e coronal.[27]
A tomografia computadorizada deve ser realizada dentro de 1 hora após ser solicitada à equipe de radiologia ou quando o paciente estiver suficientemente estável.[14] As imagens de tomografia computadorizada devem ser interpretadas imediatamente por um profissional de saúde treinado nessa área (por exemplo, radiologista musculoesquelético sênior).[13]
Consulte um neurocirurgião ou cirurgião de coluna vertebral sobre quaisquer anormalidades na tomografia computadorizada da coluna cervical.[14] Os achados podem incluir desalinhamento vertebral da coluna cervical, fratura e edema dos tecidos moles pré-vertebrais.
Se for identificada uma lesão ou fratura da coluna cervical, uma TC de toda a coluna é indicada para identificar uma fratura toracolombossacral concomitante.[13] Veja nosso tópico Trauma da coluna toracolombar.
Practical tip
As lesões comuns da coluna cervical incluem:
Fraturas do odontoide (comuns em pessoas idosas)
Fraturas do enforcado (comuns nas lesões do tipo extensão)
Fraturas por compressão/explosão do corpo vertebral
Luxação facetária bilateral (pode ocorrer nas lesões do tipo flexão)
[Figure caption and citation for the preceding image starts]: Padrões de fratura comuns com trauma grave da coluna cervical. Acima: imagem de tomografia computadorizada axial mostrando uma fratura cervical no nível C5. Parte inferior: tomografia computadorizada axial mostrando luxação da fratura no nível C6-C7.Do acervo pessoal de Michael G. Fehlings [Citation ends]. [Figure caption and citation for the preceding image starts]: Reconstrução em tomografia computadorizada (TC), demonstrando uma fratura do odontoide sem desvioDo acervo pessoal de Michael G. Fehlings [Citation ends].
[Figure caption and citation for the preceding image starts]: Reconstrução em tomografia computadorizada (TC), demonstrando uma fratura do odontoide sem desvioDo acervo pessoal de Michael G. Fehlings [Citation ends].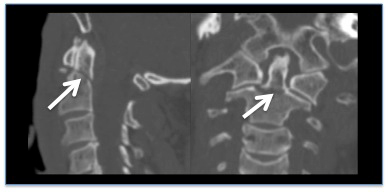
Esteja ciente de que as radiografias simples da coluna cervical não têm nenhum papel na investigação dos pacientes com suspeita de lesão da coluna cervical na fase aguda no pronto-socorro ou no setor de traumatologia.
Tomografia computadorizada normal
Se a tomografia computadorizada da coluna cervical for considerada “normal” e o exame neurológico estiver normal, remova as precauções da coluna vertebral.[27] Isso é especialmente importante para os pacientes intubados na unidade de terapia intensiva.
A British Orthopaedic Association (BOA) recomenda que um radiologista sênior relate as imagens da investigação da coluna vertebral antes de removerem-se as precauções da coluna vertebral.[27] Idealmente, isso é feito por um radiologista musculoesquelético em conjunto com um neurocirurgião ou cirurgião de coluna vertebral.
Busque aconselhamento especializado se você não tiver certeza se pode remover as precauções para a coluna vertebral, especialmente nos pacientes com uma tomografia computadorizada normal e sem déficits neurológicos, mas com dor no pescoço/sensibilidade na linha média persistente. Imagens adicionais, como uma ressonância magnética, podem ser indicadas.
Practical tip
A imobilização da coluna cervical está associada a efeitos adversos (por exemplo, aumento da pressão intracraniana, dor, úlceras de pressão). Você deve remover as precauções da coluna vertebral assim que for seguro e viável (ou seja, assim que a coluna cervical for liberada pela tomografia computadorizada, se nenhuma anormalidade tiver sido identificada).
ressonância nuclear magnética (RNM) da coluna cervical
Encaminhe urgentemente a um neurocirurgião ou cirurgião de coluna vertebral qualquer paciente com sinais clínicos de lesão na medula espinhal (ou seja, um exame neurológico anormal).
Uma ressonância magnética da coluna vertebral é indicada (além da tomografia computadorizada) nesses pacientes.[13]
Practical tip
O National Institute for Health and Care Excellence do Reino Unido (NICE) não recomenda o uso rotineiro de ressonância magnética em adultos para investigar a coluna.[13] Uma ressonância magnética da coluna sempre deve ser realizada após a tomografia computadorizada em um paciente com déficits neurológicos.[13]
O uso deste conteúdo está sujeito ao nosso aviso legal