Recomendações
Principais recomendações
Tenha um alto índice de suspeita para aspiração aguda de conteúdo gástrico, contraste de bário ou outros fluidos, e tome providencias imediatas se isso for testemunhado ou suspeitado, especialmente se o paciente tiver um nível de consciência reduzido. Observe que o tratamento da aspiração aguda e da pneumonite subsequente depende do estado clínico do paciente. As medidas abaixo podem não ser necessárias, por exemplo, para os pacientes com AVC agudo e aspiração aguda de saliva, alimentos ou líquidos.
Coloque o paciente em posição semi-pronada, incline-o em uma posição de 30° de cabeça para baixo e aspire sua orofaringe suavemente.
Forneça oxigênio, se necessário. Monitore a oxigenoterapia controlada. Um limite superior de SpO2 de 96% é razoável quando se administra oxigênio suplementar à maioria dos pacientes com doenças agudas que não têm risco de hipercapnia.
Evidências sugerem que o uso liberal de oxigênio suplementar (SpO 2 alvo >96%) em adultos agudamente doentes está associado a maior mortalidade do que uma oxigenoterapia mais conservadora.[67]
Uma SpO 2 alvo mais baixa de 88% a 92% é apropriada se o paciente estiver em risco de insuficiência respiratória hipercápnica.[68]
As outras medidas de suporte podem incluir a intubação endotraqueal e a inserção de uma sonda nasogástrica.
Providencie uma broncoscopia se você suspeitar que o paciente aspirou uma quantidade substancial de conteúdo gástrico (>20-25 mL), ou para qualquer paciente com aspiração de bário. Obtenha ajuda da equipe de cuidados intensivos se o paciente tiver hipóxia significativa ou angústia respiratória, pois a broncoscopia pode causar maior deterioração.
A menos que o paciente esteja recebendo ventilação mecânica, não administre antibioticoterapia imediata rotineiramente se o paciente tiver pneumonite por aspiração, mesmo que tenha febre, leucocitose ou infiltrados pulmonares associados.[3]
Considere um período de observação, dependendo do estado clínico do paciente e da causa de aspiração aguda subjacente.
Suspeite de pneumonia por aspiração se o paciente tiver pneumonite sem resolução 48 horas após um evento de aspiração confirmado ou provável. No entanto, observe que nem todos os episódios de aspiração levam a uma infecção. Consulte Pneumonia por aspiração.
Tenha um alto índice de suspeita para aspiração aguda e tome providências imediatas se ela tiver sido testemunhada ou se houver suspeita, especialmente se o paciente tiver um nível de consciência reduzido. Observe que o tratamento da aspiração aguda e da pneumonite subsequente depende do estado clínico do paciente.
Se você suspeitar de aspiração aguda, ou se isso ocorrer, coloque imediatamente o paciente em posição semi-pronada e incline-o para uma posição com a cabeça para baixo a 30°.
Isso posiciona a laringe do paciente em um nível mais alto que a orofaringe e permite que o conteúdo aspirado seja drenado externamente.
Aspire suavemente a orofaringe do paciente e tome cuidado para evitar iniciar um reflexo de vômito que possa piorar a aspiração.
Avalie as necessidades de oxigênio do paciente. Monitore a oxigenoterapia controlada. Um limite superior de de 96% para a SpO 2 é razoável quando se administra oxigênio suplementar à maioria dos pacientes com agudamente doentes que não correm risco de hipercapnia.
Evidências sugerem que o uso liberal de oxigênio suplementar (SpO 2 alvo >96%) em adultos agudamente doentes está associado a maior mortalidade do que uma oxigenoterapia mais conservadora.[67]
Uma SpO 2 alvo mais baixa de 88% a 92% é apropriada se o paciente estiver em risco de insuficiência respiratória hipercápnica.[68]
Evidência: Saturação alvo de oxigênio em adultos agudamente doentes
Oxigênio suplementar em excesso aumenta a mortalidade.
As evidências de uma grande revisão sistemática e meta-análise apoiam a oxigenoterapia conservadora/controlada versus a oxigenoterapia liberal nos adultos agudamente doentes que não correm risco de hipercapnia.
As diretrizes diferem em suas recomendações sobre a saturação-alvo de oxigênio nos adultos agudamente doentes que estiverem recebendo oxigênio suplementar.
A diretriz da British Thoracic Society (BTS) de 2017 (atualizada em 2019) recomenda uma faixa-alvo para a SpO 2 de 94% a 98% para os pacientes sem risco de hipercapnia, enquanto a diretriz da Thoracic Society of Australia and New Zealand (TSANZ) de 2022 recomenda de 92% a 96%.[68][69]
As diretrizes da Global Initiative For Asthma (GINA) recomendam uma faixa-alvo para SpO 2 de 93% a 95% no contexto de uma exacerbação grave de asma.[70]
Uma revisão sistemática, incluindo uma metanálise de dados de 25 ensaios clínicos randomizados e controlados publicados em 2018, descobriu que, em adultos com doença aguda, a oxigenoterapia liberal (geralmente equivalente a uma saturação alvo >96%) está associada a uma mortalidade maior que a oxigenoterapia conservadora (geralmente equivalente a uma saturação alvo ≤96%).[67] A mortalidade intra-hospitalar foi 11 por 1000 maior no grupo da oxigenoterapia liberal versus no grupo da terapia conservadora (IC de 95%: 2 a 22 por 1000 a mais). A mortalidade a 30 dias também foi maior no grupo que recebeu oxigênio liberal (risco relativo de 1,14, IC de 95%: 1,01 a 1,29). Os ensaios incluíram adultos com sepse, doença crítica, AVC, trauma, infarto do miocárdio ou parada cardíaca, e pacientes submetidos a cirurgias de emergência. Estudos limitados a pessoas com doenças respiratórias crônicas ou psiquiátricas, ou pacientes em suporte à vida extracorpóreo, recebendo oxigenoterapia hiperbárica, ou submetidos a cirurgias eletivas, foram todos excluídos da revisão.
Portanto, um limite superior de SpO 2 de 96% é razoável ao administrar oxigênio suplementar a pacientes com doença aguda que não correm risco de hipercapnia. No entanto, um alvo mais alto pode ser apropriado para algumas doenças específicas (por exemplo, pneumotórax, intoxicação por monóxido de carbono, cefaleia em salvas, ou crise falciforme).[71]
Em 2019, a BTS revisou sua orientação em resposta a essa revisão sistemática e meta-análise e decidiu que uma atualização provisória não era necessária.[68]
O comitê observou que a revisão sistemática apoiou o uso de oxigenoterapia controlada com uma meta.
Embora a revisão sistemática tenha mostrado uma associação entre maiores saturações de oxigênio e maior mortalidade, o comitê da BTS considerou que a revisão não foi definitiva sobre qual deveria ser a faixa-alvo ideal. O intervalo sugerido de 94% a 96% na revisão foi baseado no menor intervalo de confiança de 95% e na mediana da SpO 2 basal dos grupos de oxigênio liberal, juntamente com a recomendação anterior da diretriz TSANZ de 2015.
Posteriormente, a experiência durante a pandemia de COVID-19 também tornou os médicos mais conscientes da viabilidade de uma hipoxemia permissiva.[72]
O manejo da oxigenoterapia nos pacientes em terapia intensiva é especializado e informado por evidências adicionais (não abordadas neste resumo) que são mais específicas para esse cenário.[73][74][75]
Depois de aspirar a orofaringe do paciente e fornecer oxigênio (se necessário), peça uma revisão imediata da equipe de terapia intensiva para considerar a intubação endotraqueal se o paciente:
Correr risco de aspiração adicional
Estiver incapaz de proteger suas próprias vias aéreas (regurgitação, reflexo da tosse deficiente)
Mostrar sinais de insuficiência respiratória (taquipneia, dispneia, confusão, cianose)
Quando a via aérea estiver segura, insira uma sonda nasogástrica para esvaziar o estômago do paciente e, sempre que possível, incline o paciente para uma posição de cabeça erguida a 45° para ajudar a evitar novas aspirações.
Se o paciente estiver intubado, a ventilação com pressão positiva com pressão expiratória final positiva pode ser usada para proteger as vias aéreas ou controlar a insuficiência respiratória. No entanto, sempre realize uma aspiração endotraqueal antes de usar a ventilação com pressão positiva, para evitar forçar o material aspirado a penetrar mais profundamente nos pulmões.[16][25]
Não administre antibioticoterapia imediata rotineiramente se o paciente tiver pneumonite por aspiração, mesmo que ele tenha febre, leucocitose ou infiltrados pulmonares associados.[3]
Para os pacientes que tiverem aspirado conteúdo gástrico, observe que o aspirado gástrico é estéril nas condições normais devido ao baixo pH, portanto a infecção bacteriana não tende a ocorrer nos estágios iniciais da lesão pulmonar aguda.[3]
O uso imediato de antibióticos também pode selecionar organismos resistentes na pneumonite química não complicada.
No entanto, sempre administre antibióticos se o paciente estiver recebendo ventilação mecânica; eles correm alto risco de desenvolver pneumonia associada a ventilação mecânica. Além disso, considere antibióticos se o paciente tiver algum dos seguintes:
Gastroparesia (frequentemente observada nos pacientes graves).
Obstrução do intestino delgado.
Possível colonização do estômago (por exemplo, pacientes tomando inibidores da bomba de prótons, antagonistas H2 ou antiácidos, em quem o pH do estômago é menos ácido).
Pneumonite por aspiração que não se resolve em 48 horas. Consulte Pneumonite sem resolução após 48 horas: suspeita de pneumonia por aspiração abaixo.
Verifique seu protocolo local para escolher o antibiótico e sempre obtenha culturas respiratórias antes de iniciar os antibióticos. Interrompa ou modifique os antibióticos dentro de 72 horas com base nos resultados da cultura.[1]
Mais informações: Corticosteroides
Estudos em humanos não mostram nenhuma melhora na mortalidade, e a taxa de pneumonia Gram-negativa 5 dias após a aspiração foi mais alta nos pacientes que recebem corticosteroides.[76] Embora os infiltrados melhorem mais rapidamente nos pacientes que recebem corticosteroides que nos que recebem placebo, os pacientes que recebem corticosteroides podem permanecer mais tempo na unidade de terapia intensiva (UTI).[77][78]
Em geral, por causa do aumento do risco de pneumonia bacteriana Gram-negativa e da permanência prolongada na UTI, junto com a falta de qualquer benefício na mortalidade, os corticosteroides não são indicados para pneumonite por aspiração. Eles também não são indicados para pneumonite por aspiração complicada por síndrome do desconforto respiratório agudo.[3]
Se você suspeitar ser provável que uma quantidade substancial de conteúdo gástrico (>20-25 mL) tenha sido aspirada, providencie broncoscopia e sucção urgentes (dentro de algumas horas) para remover qualquer fluido gástrico e material sólido aspirados das vias aéreas centrais.[79]
Isso ajuda a reduzir a reação inflamatória, prevenir o colapso pulmonar e diminuir o risco de infecção subsequente.
Mais informações: Aspiração substancial de conteúdo gástrico
Um volume de aspirado gástrico >0.3 mL por quilograma de peso corporal (ou seja, 20-25 mL) com um pH <2.5 é considerado necessário para o desenvolvimento de pneumonite por aspiração, embora a aspiração de material alimentar particulado possa causar danos pulmonares graves, mesmo que o pH do aspirado seja >2.5.[3] Estudos em animais têm mostrado um padrão bifásico da lesão, com um pico inicial 1 a 2 horas após a aspiração (efeitos de queimadura diretos) e um segundo pico 4 a 6 horas depois (relacionado à infiltração de neutrófilos).[3]
Providencie uma broncoscopia precoce se você suspeitar de que o paciente tenha aspirado bário durante estudos gastrointestinais, para remover o bário das vias aéreas e reduzir a hipoxemia.
Obtenha ajuda da equipe de cuidados intensivos se o paciente tiver hipóxia significativa ou angústia respiratória, pois a broncoscopia pode causar uma deterioração adicional.
As outras indicações para broncoscopia são:
Limpar as vias aéreas se o material aspirado for particulado ou se houver evidência radiográfica de colapso lobar ou segmentar.
Coletar culturas quantitativas em lavado ou amostra protegida de escovado broncoalveolar, as quais podem ser usadas para orientar a antibioticoterapia, particularmente nos pacientes que não responderem ao tratamento empírico com antibióticos.
Investigar diagnósticos alternativos que possam causar um padrão radiográfico semelhante ao de uma aspiração aguda. Eles incluem os mimetizadores da síndrome do desconforto respiratório agudo, como pneumonite/pneumonia por COVID-19, pneumonite intersticial aguda (síndrome de Hamman-Rich), pneumonia eosinofílica aguda, pneumonia em organização criptogênica, hemorragia alveolar difusa, edema pulmonar neurogênico e pneumonite por hipersensibilidade aguda.[53]
[Figure caption and citation for the preceding image starts]: Broncoscopia mostrando aspiração de bário para o brônquio principal direito depois de um estudo de esofagografia baritada em um paciente com pulmão transplantadoDo acervo de Dr. Kamran Mahmood [Citation ends].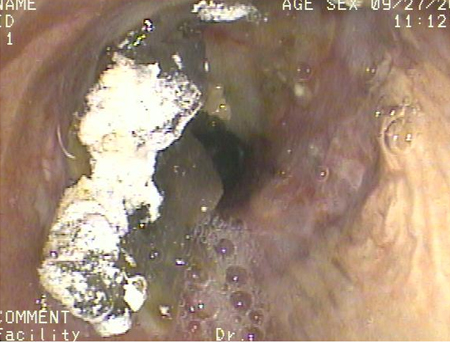
Considere observar o paciente de maneira estrita no hospital ou em outro centro de saúde por pelo menos 48 horas após uma aspiração aguda, dependendo de seu estado clínico e da causa subjacente da aspiração. O paciente geralmente terá um nível de consciência reduzido após a aspiração.
Se o paciente tiver aspirado bário, danos graves a longo prazo são improváveis na maioria dos pacientes devido à natureza inerte do sulfato de bário. No entanto, considere a internação para observação (se o paciente ainda não estiver no hospital) para os pacientes idosos e aqueles com sintomas significativos; eles correm maior risco de pneumonite grave e morte.[13]
Envolva a equipe multidisciplinar precocemente para qualquer paciente com suspeita de disfagia, e providencie uma avaliação da deglutição. Sempre envolva o paciente e/ou o cuidador na tomada de decisões quando possível.[62][63] Consulte Avaliação da disfagia.
Uma triagem inicial da função de deglutição deve ser realizada por um profissional de saúde devidamente treinado.[7][64] As perguntas de triagem que podem ser usadas são:[65]
Você tosse e/ou engasga quando come e bebe?
Você já se sentiu como se a comida ou a bebida descessem “pelo caminho errado”?
Você leva mais tempo para comer suas refeições do que costumava fazer?
Você mudou o tipo de comida que come?
Sua voz muda depois de comer/beber?
Discuta sobre manter o paciente em jejum completo com um colega sênior ou fonoaudiólogo se a avaliação inicial da deglutição indicar disfagia.
Além disso, providencie uma avaliação especializada da deglutição (por exemplo, por um fonoaudiólogo).[44][62][64] Consulte Rastreamento.
Dê alimentos, líquidos e medicamentos de uma forma que seja apropriada para o paciente, uma vez que ele tenha recebido uma avaliação da deglutição.[62][64]
Considere estratégias alternativas de alimentação se o paciente não conseguir ingerir alimentos, líquidos e medicamentos adequados por via oral.[64] A alimentação por sonda (por exemplo, sonda nasogástrica, gastrostomia endoscópica percutânea (PEG) ou sonda nasal) pode ser apropriada para fornecer suporte nutricional temporário aos pacientes com causas não progressivas de disfagia, como acidente vascular cerebral.[44][64]
Certifique-se de que o paciente seja examinado quanto a desnutrição e desidratação, e envolva um nutricionista para atender de forma ideal às necessidades nutricionais do paciente.[64]
Discuta cuidadosamente as estratégias de alimentação com o paciente e/ou a família, pois o risco de aspiração pode ser superado pelas necessidades de qualidade de vida do paciente, especialmente na doença progressiva. Pode ser preferível que o paciente coma e beba (embora aceite que não é seguro) em vez de usar uma dieta modificada, uma sonda de alimentação ou regimes de jejum oral.[63] Essa estratégia também é conhecida como “arriscar alimentar”.[80]
Discuta os melhores interesses do paciente com a equipe multidisciplinar e com o paciente ou sua família antes de dar uma instrução de jejum oral, especialmente se ele estiver próximo do fim da vida ou tiver demência moderada a grave.[44]
Practical tip
Esteja ciente de que os fluidos espessados podem alterar a farmacocinética das medicações do paciente ao reduzir a biodisponibilidade.[81] Busque orientação de um colega sênior ou farmacêutico.
As outras estratégias de manejo incluem a reabilitação da deglutição, educação, posicionamento cuidadoso durante a alimentação e encaminhamento a um higienista bucal/dentista.[62]
Se um paciente não tiver uma causa conhecida para sua disfagia (por exemplo, disfagia orofaríngea desconhecida), providencie um encaminhamento urgente para endoscopia do trato gastrointestinal superior (a ser realizada dentro de 2 semanas) para avaliar quanto a câncer do trato gastrointestinal superior.[64]
Suspeite de pneumonia por aspiração se o paciente tiver pneumonite sem resolução 48 horas após um evento de aspiração confirmado ou provável.
As características clínicas da pneumonia por aspiração incluem tosse, dispneia, febre e leucocitose persistente.
Solicite uma radiografia torácica repetida se suspeitar clinicamente de pneumonia por aspiração; confirme o diagnóstico se houver infiltrados > 48 horas após um evento de aspiração confirmado ou suspeito.
A pneumonia também pode ocorrer devido a danos nos tecidos secundários à pneumonite, e não diretamente ao evento de aspiração.
Inicie antibióticos empíricos para tratar a infecção e evitar complicações como empiema e formação de abscesso pulmonar.
Sempre que possível, envie uma amostra de escarro para coloração de Gram e cultura antes de iniciar os antibióticos.
O tratamento empírico com antibióticos para pneumonia por aspiração é o mesmo da pneumonia não aspirativa (adquirida na comunidade, adquirida no hospital ou associada à ventilação), a menos que o paciente tenha síndrome pleuropulmonar anaeróbica (uma apresentação posterior de pneumonia cavitária ou empiema associada à perda prévia de consciência e falta de higiene dental). Consulte Pneumonia adquirida na comunidade (não COVID-19) e Pneumonia adquirida no hospital (não COVID-19).
O tratamento empírico da pneumonia por aspiração não requer cobertura para organismos anaeróbios.[82] Da mesma forma, nenhuma cobertura adicional de antibióticos anaeróbios é necessária para pacientes com disfagia ou aspiração associada ao AVC.[83]
A maioria dos pacientes com pneumonia aspirativa é tratada inicialmente com antibióticos intravenosos.
Procure orientação de um infectologista sobre a seleção do tratamento com antibióticos e considere os dados de resistência locais e de enfermaria. Siga seu protocolo local.
Pacientes com pneumonia por aspiração precisarão de tratamento adicional adicional. Consulte Pneumonia por aspiração.
O uso deste conteúdo está sujeito ao nosso aviso legal