História
Deve-se suspeitar de feocromocitoma quando o paciente apresenta a tríade clássica dos sintomas:[1]Neumann HPH, Young WF Jr, Eng C. Pheochromocytoma and paraganglioma. N Engl J Med. 2019 Aug 8;381(6):552-65.
http://www.ncbi.nlm.nih.gov/pubmed/31390501?tool=bestpractice.com
[3]Martucci VL, Pacak K. Pheochromocytoma and paraganglioma: diagnosis, genetics, management, and treatment. Curr Probl Cancer. 2014 Jan-Feb;38(1):7-41.
https://www.cpcancer.com/article/S0147-0272(14)00002-6/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/24636754?tool=bestpractice.com
Palpitações
Cefaleia
Diaforese
A ocorrência de episódios dos sintomas é característica, sua duração pode variar de segundos a horas e, geralmente, pioram com o tempo, à medida que o tumor cresce.
Outros sintomas que sugerem a doença:
Investigar a história familiar é essencial. Aproximadamente 35% a 40% dos pacientes com feocromocitoma ou paraganglioma (conhecidos em conjunto como PPGL) apresentam uma mutação das linhas germinativas em um dos genes conhecidos de suscetibilidade ao PPGL, como RET (associado à neoplasia endócrina múltipla do tipo 2) ou VHL (associado à síndrome de Von Hippel-Lindau).[1]Neumann HPH, Young WF Jr, Eng C. Pheochromocytoma and paraganglioma. N Engl J Med. 2019 Aug 8;381(6):552-65.
http://www.ncbi.nlm.nih.gov/pubmed/31390501?tool=bestpractice.com
[3]Martucci VL, Pacak K. Pheochromocytoma and paraganglioma: diagnosis, genetics, management, and treatment. Curr Probl Cancer. 2014 Jan-Feb;38(1):7-41.
https://www.cpcancer.com/article/S0147-0272(14)00002-6/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/24636754?tool=bestpractice.com
[4]Fishbein L, Merrill S, Fraker DL, et al. Inherited mutations in pheochromocytoma and paraganglioma: why all patients should be offered genetic testing. Ann Surg Oncol. 2013 May;20(5):1444-50.
https://pmc.ncbi.nlm.nih.gov/articles/PMC4291281
http://www.ncbi.nlm.nih.gov/pubmed/23512077?tool=bestpractice.com
[5]Liu P, Li M, Guan X, et al. Clinical syndromes and genetic screening strategies of pheochromocytoma and paraganglioma. J Kidney Cancer VHL. 2018 Dec 27;5(4):14-22.
http://www.ncbi.nlm.nih.gov/pubmed/30613466?tool=bestpractice.com
Mutações das linhas germinativas nos genes de SDH subunidades B, C e D, ou história pessoal de feocromocitoma, aumentam o risco.[36]Amar L, Pacak K, Steichen O, et al. International consensus on initial screening and follow-up of asymptomatic SDHx mutation carriers. Nat Rev Endocrinol. 2021 Jul;17(7):435-44.
https://www.nature.com/articles/s41574-021-00492-3
http://www.ncbi.nlm.nih.gov/pubmed/34021277?tool=bestpractice.com
[37]Andrews KA, Ascher DB, Pires DEV, et al. Tumour risks and genotype-phenotype correlations associated with germline variants in succinate dehydrogenase subunit genes SDHB, SDHC and SDHD. J Med Genet. 2018 Jun;55(6):384-94.
https://jmg.bmj.com/content/55/6/384
http://www.ncbi.nlm.nih.gov/pubmed/29386252?tool=bestpractice.com
O quadro clínico de feocromocitoma pode variar muito, e 10% a 15% dos casos podem ser totalmente assintomáticos, com o tumor descoberto acidentalmente durante a investigação abdominal por outros motivos.[44]Rogowski-Lehmann N, Geroula A, Prejbisz A, et al. Missed clinical clues in patients with pheochromocytoma/paraganglioma discovered by imaging. Endocr Connect. 2018 Sep 1;7(11):1168-77.
https://www.doi.org/10.1530/EC-18-0318
http://www.ncbi.nlm.nih.gov/pubmed/30352425?tool=bestpractice.com
Aproximadamente de 3% a 7% das massas adrenais descobertas acidentalmente são diagnosticadas como feocromocitoma.[44]Rogowski-Lehmann N, Geroula A, Prejbisz A, et al. Missed clinical clues in patients with pheochromocytoma/paraganglioma discovered by imaging. Endocr Connect. 2018 Sep 1;7(11):1168-77.
https://www.doi.org/10.1530/EC-18-0318
http://www.ncbi.nlm.nih.gov/pubmed/30352425?tool=bestpractice.com
É recomendável que todos os pacientes com essas massas sejam submetidos a uma avaliação bioquímica.[45]Fassnacht M, Arlt W, Bancos I, et al. Management of adrenal incidentalomas: European Society of Endocrinology Clinical Practice Guideline in collaboration with the European Network for the Study of Adrenal Tumors. Eur J Endocrinol. 2016 Aug;175(2):G1-G34.
https://www.doi.org/10.1530/EJE-16-0467
http://www.ncbi.nlm.nih.gov/pubmed/27390021?tool=bestpractice.com
[46]Zeiger MA, Thompson GB, Duh QY, et al. American Association of Clinical Endocrinologists and American Association of Endocrine Surgeons medical guidelines for the management of adrenal incidentalomas: executive summary of recommendations. Endocr Pract. 2009 Jul-Aug;15(5):450-3.
http://www.ncbi.nlm.nih.gov/pubmed/19632968?tool=bestpractice.com
Achados do exame físico
A hipertensão é o principal sinal no exame.[47]Zuber SM, Kantorovich V, Pacak K. Hypertension in pheochromocytoma: characteristics and treatment. Endocrinol Metab Clin North Am. 2011 Jun;40(2):295-311.
http://www.ncbi.nlm.nih.gov/pubmed/21565668?tool=bestpractice.com
Os pacientes geralmente apresentam hipertensão grave ou refratária a vários esquemas de medicamentos. Em cerca de 48% dos casos, a hipertensão é de natureza paroxística ou lábil.[47]Zuber SM, Kantorovich V, Pacak K. Hypertension in pheochromocytoma: characteristics and treatment. Endocrinol Metab Clin North Am. 2011 Jun;40(2):295-311.
http://www.ncbi.nlm.nih.gov/pubmed/21565668?tool=bestpractice.com
Feocromocitomas podem aparecer com emergências hipertensivas agudas que causam risco de vida (por exemplo, encefalopatia), e como consequências clínicas da hipertensão duradoura (por exemplo, retinopatia hipertensiva, proteinúria, cardiomiopatias ou arritmias).[47]Zuber SM, Kantorovich V, Pacak K. Hypertension in pheochromocytoma: characteristics and treatment. Endocrinol Metab Clin North Am. 2011 Jun;40(2):295-311.
http://www.ncbi.nlm.nih.gov/pubmed/21565668?tool=bestpractice.com
Uma crise hipertensiva pode ser desencadeada por medicamentos, contraste intravenoso, cirurgia ou até mesmo exercícios.
A hipotensão postural pode ser um sintoma da contração do volume sanguíneo. Outros sinais associados aos feocromocitomas são massas abdominais, taquicardia, palidez ou tremores.[1]Neumann HPH, Young WF Jr, Eng C. Pheochromocytoma and paraganglioma. N Engl J Med. 2019 Aug 8;381(6):552-65.
http://www.ncbi.nlm.nih.gov/pubmed/31390501?tool=bestpractice.com
[3]Martucci VL, Pacak K. Pheochromocytoma and paraganglioma: diagnosis, genetics, management, and treatment. Curr Probl Cancer. 2014 Jan-Feb;38(1):7-41.
https://www.cpcancer.com/article/S0147-0272(14)00002-6/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/24636754?tool=bestpractice.com
Avaliação laboratorial
Todos os pacientes com palpitações, cefaleia e diaforese devem ser investigados, tenham ou não hipertensão.[28]Fishbein L, Del Rivero J, Else T, et al. The North American Neuroendocrine Tumor Society consensus guidelines for surveillance and management of metastatic and/or unresectable pheochromocytoma and paraganglioma. Pancreas. 2021 Apr 1;50(4):469-93.
https://nanets.net/images/2021/2021_NANETS_Consensus_Guidelines_for_Surveillance_and_Management_of_Metastatic_and_or_Unresectable_Pheochromocytoma_and_Paraganglioma.pdf
http://www.ncbi.nlm.nih.gov/pubmed/33939658?tool=bestpractice.com
Devem ser realizadas investigações em qualquer paciente com risco hereditário, que predisponha ao desenvolvimento de feocromocitoma, como a NEM 2.[28]Fishbein L, Del Rivero J, Else T, et al. The North American Neuroendocrine Tumor Society consensus guidelines for surveillance and management of metastatic and/or unresectable pheochromocytoma and paraganglioma. Pancreas. 2021 Apr 1;50(4):469-93.
https://nanets.net/images/2021/2021_NANETS_Consensus_Guidelines_for_Surveillance_and_Management_of_Metastatic_and_or_Unresectable_Pheochromocytoma_and_Paraganglioma.pdf
http://www.ncbi.nlm.nih.gov/pubmed/33939658?tool=bestpractice.com
Exames bioquímicos
A medição de metanefrinas séricas livres (também conhecidas como metadrenalinas), ou metanefrinas e normetanefrinas urinárias de 24 horas (também conhecidas como nmormetadrenalinas), é recomendada em pacientes com suspeita de feocromocitoma.[28]Fishbein L, Del Rivero J, Else T, et al. The North American Neuroendocrine Tumor Society consensus guidelines for surveillance and management of metastatic and/or unresectable pheochromocytoma and paraganglioma. Pancreas. 2021 Apr 1;50(4):469-93.
https://nanets.net/images/2021/2021_NANETS_Consensus_Guidelines_for_Surveillance_and_Management_of_Metastatic_and_or_Unresectable_Pheochromocytoma_and_Paraganglioma.pdf
http://www.ncbi.nlm.nih.gov/pubmed/33939658?tool=bestpractice.com
[48]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: neuroendocrine and adrenal tumors [internet publication].
https://www.nccn.org/guidelines/category_1
Elevações 3 vezes acima do limite superior do normal são diagnósticas.[48]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: neuroendocrine and adrenal tumors [internet publication].
https://www.nccn.org/guidelines/category_1
A amostra de sangue deve ser realizada em posição supina.[49]Kunz PL, Reidy-Lagunes D, Anthony LB, et al; North American Neuroendocrine Tumor Society. Consensus guidelines for the management and treatment of neuroendocrine tumors. Pancreas. 2013 May;42(4):557-77.
https://journals.lww.com/pancreasjournal/fulltext/2013/05000/Consensus_Guidelines_for_the_Management_and.2.aspx
http://www.ncbi.nlm.nih.gov/pubmed/23591432?tool=bestpractice.com
Algumas substâncias podem interferir nos resultados dos testes (por exemplo, buspirona, cocaína, labetalol, levodopa, metildopa, inibidores da monoaminoxidase [IMAOs], paracetamol, fenoxibenzamina, sotalol, sulfassalazina, simpatomiméticos, antidepressivos tricíclicos); analise a história medicamentosa do paciente de maneira adequada.[48]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: neuroendocrine and adrenal tumors [internet publication].
https://www.nccn.org/guidelines/category_1
Observe que as catecolaminas urinárias e plasmáticas não são mais recomendadas rotineiramente para a avaliação de feocromocitoma.[28]Fishbein L, Del Rivero J, Else T, et al. The North American Neuroendocrine Tumor Society consensus guidelines for surveillance and management of metastatic and/or unresectable pheochromocytoma and paraganglioma. Pancreas. 2021 Apr 1;50(4):469-93.
https://nanets.net/images/2021/2021_NANETS_Consensus_Guidelines_for_Surveillance_and_Management_of_Metastatic_and_or_Unresectable_Pheochromocytoma_and_Paraganglioma.pdf
http://www.ncbi.nlm.nih.gov/pubmed/33939658?tool=bestpractice.com
[48]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: neuroendocrine and adrenal tumors [internet publication].
https://www.nccn.org/guidelines/category_1
Um teste de supressão de clonidina pode ser usado para diferenciar pacientes com resultados de testes discretamente elevados para normetanefrina plasmática (atribuível à atividade simpática elevada) daqueles com resultados de testes elevados devido a feocromocitoma ou paraganglioma.[49]Kunz PL, Reidy-Lagunes D, Anthony LB, et al; North American Neuroendocrine Tumor Society. Consensus guidelines for the management and treatment of neuroendocrine tumors. Pancreas. 2013 May;42(4):557-77.
https://journals.lww.com/pancreasjournal/fulltext/2013/05000/Consensus_Guidelines_for_the_Management_and.2.aspx
http://www.ncbi.nlm.nih.gov/pubmed/23591432?tool=bestpractice.com
[50]Remde H, Pamporaki C, Quinkler M, et al. Improved diagnostic accuracy of clonidine suppression testing using an age-related cutoff for plasma normetanephrine. Hypertension. 2022 Jun;79(6):1257-64.
https://www.ahajournals.org/doi/10.1161/HYPERTENSIONAHA.122.19019
http://www.ncbi.nlm.nih.gov/pubmed/35378989?tool=bestpractice.com
A cromogranina A (uma proteína monomérica ácida que é armazenada e secretada com catecolamina) pode estar elevada em pacientes com tumor neuroendócrino. A cromogranina A associada a metanefrinas fracionadas urinárias foi sugerida como teste de acompanhamento para elevações de metanefrinas plasmáticas.[51]Algeciras-Schimnich A, Preissner CM, Young WF Jr, et al. Plasma chromogranin A or urine fractionated metanephrines follow-up testing improves the diagnostic accuracy of plasma fractionated metanephrines for pheochromocytoma. J Clin Endocrinol Metab. 2008 Jan;93(1):91-5.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2729153
http://www.ncbi.nlm.nih.gov/pubmed/17940110?tool=bestpractice.com
Exames de imagem
Só devem ser realizados estudos de localização após a demonstração de uma anormalidade bioquímica.
A tomografia computadorizada (TC) é a opção preferencial.[48]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: neuroendocrine and adrenal tumors [internet publication].
https://www.nccn.org/guidelines/category_1
A ressonância nuclear magnética (RNM) é uma opção para pacientes nos quais a exposição à radiação deve ser limitada ou é contraindicada (por exemplo, crianças, gestantes ou lactantes).[48]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: neuroendocrine and adrenal tumors [internet publication].
https://www.nccn.org/guidelines/category_1
A RNM pode ser considerada em pacientes com suspeita de PPGL metastático; ela pode detectar invasão de vasos sanguíneos e metástases hepáticas com maior sensibilidade do que a TC.[28]Fishbein L, Del Rivero J, Else T, et al. The North American Neuroendocrine Tumor Society consensus guidelines for surveillance and management of metastatic and/or unresectable pheochromocytoma and paraganglioma. Pancreas. 2021 Apr 1;50(4):469-93.
https://nanets.net/images/2021/2021_NANETS_Consensus_Guidelines_for_Surveillance_and_Management_of_Metastatic_and_or_Unresectable_Pheochromocytoma_and_Paraganglioma.pdf
http://www.ncbi.nlm.nih.gov/pubmed/33939658?tool=bestpractice.com
A imagem anatômica deve ser complementada por imagem funcional, a menos que o risco de metástases tumorais ou doença multifocal seja baixo (ou seja, aqueles sem PPGL anterior e síndrome hereditária, com um fenótipo bioquímico adrenérgico e um único feocromocitoma adrenal pequeno [<5 cm]).[52]Timmers HJLM, Taïeb D, Pacak K, et al. Imaging of pheochromocytomas and paragangliomas. Endocr Rev. 2024 May 7;45(3):414-34.
https://pmc.ncbi.nlm.nih.gov/articles/PMC11074798
http://www.ncbi.nlm.nih.gov/pubmed/38206185?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: TC abdominal com massa na glândula adrenal esquerda, compatível com um feocromocitomaAlface MM et al. BMJ Case Rep. 4 ago 2015;2015:bcr2015211184; usado com permissão [Citation ends].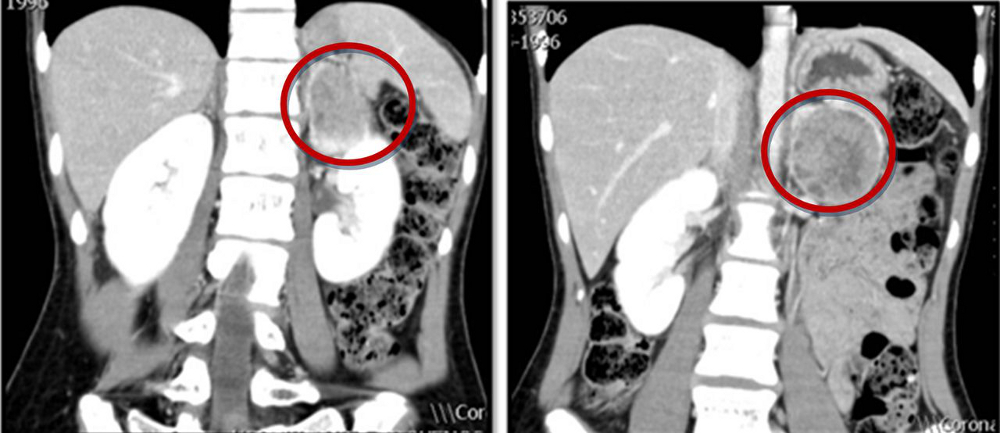
Exames funcionais por imagem
A imagem funcional pode melhorar a detecção quando a localização anatômica é inconclusiva, identificar lesões adicionais no contexto de doença hereditária e avaliar doença metastática.[53]American College of Radiology. ACR appropriateness criteria: adrenal mass evaluation. 2021 [internet publication].
https://acsearch.acr.org/docs/69366/Narrative
A North American Neuroendocrine Tumor Society recomenda a tomografia por emissão de pósitrons (PET)-CT direcionada ao receptor de somatostatina (SSTR) como imagem funcional de primeira linha quando há suspeita de PPGL metastático.[28]Fishbein L, Del Rivero J, Else T, et al. The North American Neuroendocrine Tumor Society consensus guidelines for surveillance and management of metastatic and/or unresectable pheochromocytoma and paraganglioma. Pancreas. 2021 Apr 1;50(4):469-93.
https://nanets.net/images/2021/2021_NANETS_Consensus_Guidelines_for_Surveillance_and_Management_of_Metastatic_and_or_Unresectable_Pheochromocytoma_and_Paraganglioma.pdf
http://www.ncbi.nlm.nih.gov/pubmed/33939658?tool=bestpractice.com
A PET-CT com 18F-fluordesoxiglucose (18F-FDG) e a PET-CT SSTR com traçador 68Ga-DOTATATE (também conhecida como PET-CT Ga-68 DOTATATEe) são mais sensíveis que a cintilografia com I-123 metaiodobenzilguanidina (MIBG) no contexto de feocromocitoma metastático e multifocal.[28]Fishbein L, Del Rivero J, Else T, et al. The North American Neuroendocrine Tumor Society consensus guidelines for surveillance and management of metastatic and/or unresectable pheochromocytoma and paraganglioma. Pancreas. 2021 Apr 1;50(4):469-93.
https://nanets.net/images/2021/2021_NANETS_Consensus_Guidelines_for_Surveillance_and_Management_of_Metastatic_and_or_Unresectable_Pheochromocytoma_and_Paraganglioma.pdf
http://www.ncbi.nlm.nih.gov/pubmed/33939658?tool=bestpractice.com
[48]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: neuroendocrine and adrenal tumors [internet publication].
https://www.nccn.org/guidelines/category_1
A PET-CT SSTR com 68Ga DOTATATE é altamente sensível e, muitas vezes, a modalidade de imagem de escolha para a detecção e localização de feocromocitoma em pacientes com doença metastática associada a SDHB.[54]Janssen I, Blanchet EM, Adams K, et al. Superiority of [68Ga]-DOTATATE PET/CT to other functional imaging modalities in the localization of SDHB-associated metastatic pheochromocytoma and paraganglioma. Clin Cancer Res. 2015 Sep 1;21(17):3888-95.
https://pmc.ncbi.nlm.nih.gov/articles/PMC4558308
http://www.ncbi.nlm.nih.gov/pubmed/25873086?tool=bestpractice.com
Uma cintilografia com I-123 metaiodobenzilguanidina (MIBG) é necessária se o tratamento com I-131 MIBG estiver sendo considerado (por exemplo, pacientes com PPGL inoperável).[48]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: neuroendocrine and adrenal tumors [internet publication].
https://www.nccn.org/guidelines/category_1
[52]Timmers HJLM, Taïeb D, Pacak K, et al. Imaging of pheochromocytomas and paragangliomas. Endocr Rev. 2024 May 7;45(3):414-34.
https://pmc.ncbi.nlm.nih.gov/articles/PMC11074798
http://www.ncbi.nlm.nih.gov/pubmed/38206185?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: A cintilografia com metaiodobenzilguanidina (MIBG) identificou a hiperfixação na glândula adrenal esquerda, compatível com feocromocitoma.Alface MM et al. BMJ Case Rep. 4 ago 2015;2015:bcr2015211184; usado com permissão [Citation ends].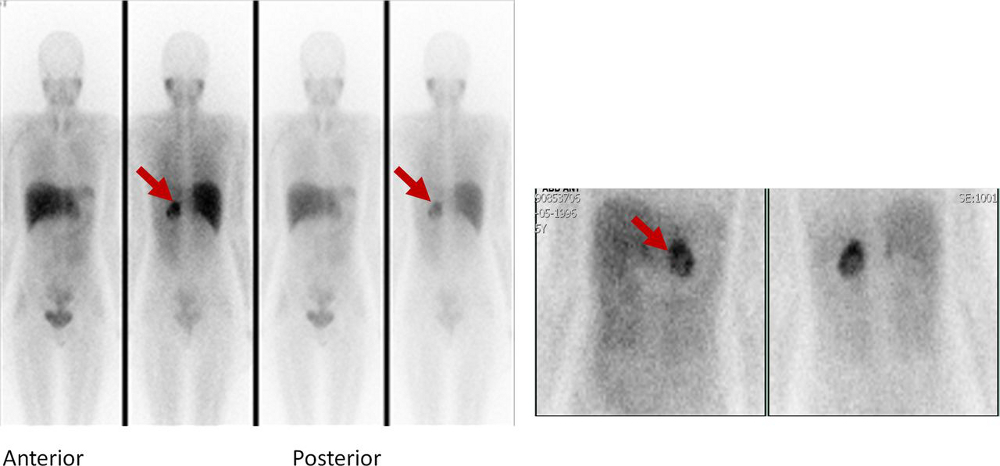
Teste genético
Todos pacientes com feocromocitoma devem ser submetidos a teste genético para identificar distúrbios de tumores hereditários em potencial que precisariam de avaliação mais detalhada e acompanhamento.[1]Neumann HPH, Young WF Jr, Eng C. Pheochromocytoma and paraganglioma. N Engl J Med. 2019 Aug 8;381(6):552-65.
http://www.ncbi.nlm.nih.gov/pubmed/31390501?tool=bestpractice.com
[28]Fishbein L, Del Rivero J, Else T, et al. The North American Neuroendocrine Tumor Society consensus guidelines for surveillance and management of metastatic and/or unresectable pheochromocytoma and paraganglioma. Pancreas. 2021 Apr 1;50(4):469-93.
https://nanets.net/images/2021/2021_NANETS_Consensus_Guidelines_for_Surveillance_and_Management_of_Metastatic_and_or_Unresectable_Pheochromocytoma_and_Paraganglioma.pdf
http://www.ncbi.nlm.nih.gov/pubmed/33939658?tool=bestpractice.com
[48]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: neuroendocrine and adrenal tumors [internet publication].
https://www.nccn.org/guidelines/category_1
[49]Kunz PL, Reidy-Lagunes D, Anthony LB, et al; North American Neuroendocrine Tumor Society. Consensus guidelines for the management and treatment of neuroendocrine tumors. Pancreas. 2013 May;42(4):557-77.
https://journals.lww.com/pancreasjournal/fulltext/2013/05000/Consensus_Guidelines_for_the_Management_and.2.aspx
http://www.ncbi.nlm.nih.gov/pubmed/23591432?tool=bestpractice.com
[55]Plouin PF, Amar L, Dekkers OM, et al; Guideline Working Group. European Society of Endocrinology clinical practice guideline for long-term follow-up of patients operated on for a phaeochromocytoma or a paraganglioma. Eur J Endocrinol. 2016 May;174(5):G1-10.
https://academic.oup.com/ejendo/article/174/5/G1/6655102
http://www.ncbi.nlm.nih.gov/pubmed/27048283?tool=bestpractice.com
O envolvimento do paciente no processo de tomada de decisão compartilhada é essencial.[48]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: neuroendocrine and adrenal tumors [internet publication].
https://www.nccn.org/guidelines/category_1
Os testes genéticos podem ser guiados por características como:[3]Martucci VL, Pacak K. Pheochromocytoma and paraganglioma: diagnosis, genetics, management, and treatment. Curr Probl Cancer. 2014 Jan-Feb;38(1):7-41.
https://www.cpcancer.com/article/S0147-0272(14)00002-6/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/24636754?tool=bestpractice.com
História familiar positiva (baseada em linhagem ou na identificação de uma mutação genética de suscetibilidade a PPGL)
Características sindrômicas
Doença multifocal, bilateral ou metastática
O teste de mutação das linhas germinativas direcionado (por exemplo, neoplasia endócrina múltipla do tipo 2 [NEM2], síndrome de Von Hippel-Lindau [VHL] e neurofibromatose do tipo 1 [NF1]) é recomendado em pacientes com história familiar positiva ou apresentação sindrômica.[3]Martucci VL, Pacak K. Pheochromocytoma and paraganglioma: diagnosis, genetics, management, and treatment. Curr Probl Cancer. 2014 Jan-Feb;38(1):7-41.
https://www.cpcancer.com/article/S0147-0272(14)00002-6/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/24636754?tool=bestpractice.com
Os pacientes com doença metastática devem realizar testes para mutações de SDHB.

