Recomendaciones
Principales recomendaciones
Tener un alto índice de sospecha de aspiración aguda de contenido gástrico, bario de contraste u otros líquidos, y tomar medidas inmediatas si esto se observa o se sospecha, particularmente si el paciente tiene un nivel de conciencia reducido. Tenga en cuenta que el manejo de la aspiración aguda y la neumonitis posterior depende del estado clínico del paciente. Es posible que las medidas a continuación no sean necesarias, por ejemplo, para pacientes con accidente cerebrovascular agudo y aspiración aguda de saliva, alimentos o líquidos.
Coloque al paciente en posición semiprona, inclínelo 30° con la cabeza hacia abajo y succione suavemente la orofaringe.
Administre oxígeno si es necesario. Monitorice la oxigenoterapia controlada. Un límite superior de SpO2 del 96% es razonable cuando se administra oxigenoterapia a la mayoría de los pacientes con enfermedad aguda que no están en riesgo de hipercapnia.
La evidencia indica que el uso liberal de oxigenoterapia (SpO objetivo 2 >96%) en adultos gravemente enfermos se asocia con una mayor mortalidad que la oxigenoterapia más conservadora.[67]
Un objetivo más bajo de SpO 2 del 88% al 92% es adecuado si el paciente presenta un riesgo de insuficiencia respiratoria hipercápnica.[68]
Otras medidas de soporte pueden incluir la intubación endotraqueal y la inserción de una sonda nasogástrica.
Organice una broncoscopia si sospecha que el paciente ha aspirado una cantidad sustancial de contenido gástrico (>20-25 ml), o para cualquier paciente con aspiración de bario. Obtenga ayuda del equipo de cuidados intensivos si el paciente tiene hipoxia significativa o dificultad respiratoria porque la broncoscopia puede causar un mayor deterioro.
A menos que el paciente esté recibiendo ventilación mecánica, no administre antibioticoterapia inmediata de forma rutinaria si el paciente tiene neumonitis por aspiración, incluso si tiene fiebre, leucocitosis o infiltrados pulmonares asociados.[3]
Considere un período de observación, dependiendo del estado clínico del paciente y la causa subyacente de la aspiración aguda.
Sospeche de neumonía por aspiración si el paciente presenta neumonitis que no se resuelve 48 horas después de un evento de aspiración confirmado o probable. Sin embargo, tenga en cuenta que no todos los episodios de aspiración conducen a una infección. Ver Neumonía por aspiración.
Sospeche de un alto índice de sospecha de aspiración aguda y tomar medidas inmediatas si se observa o sospecha, especialmente si el paciente presenta un nivel de conciencia reducido. Tenga en cuenta que el manejo de la aspiración aguda y la neumonitis posterior depende del estado clínico del paciente.
Si sospecha un episodio de aspiración aguda, o si este es presenciado, coloque inmediatamente al paciente en posición semiprona e inclínelo 30° con la cabeza hacia abajo.
Esto coloca la laringe del paciente a un nivel más alto que la orofaringe y permite que el contenido aspirado drene externamente.
Succione la orofaringe del paciente suavemente y tenga cuidado de evitar iniciar un reflejo nauseoso que pueda empeorar la aspiración.
Evalúe las necesidades de oxígeno del paciente. Monitorice la oxigenoterapia controlada. Un límite superior de SpO 2 del 96% es razonable cuando se administra oxigenoterapia a la mayoría de los pacientes con enfermedad aguda que no presentan riesgo de hipercapnia.
La evidencia indica que el uso liberal de oxigenoterapia (SpO objetivo 2 >96%) en adultos gravemente enfermos se asocia con una mayor mortalidad que la oxigenoterapia más conservadora.[67]
Un objetivo más bajo de SpO 2 del 88% al 92% es adecuado si el paciente presenta un riesgo de insuficiencia respiratoria hipercápnica.[68]
Evidencia: saturación de oxígeno objetivo en adultos gravemente enfermos
Demasiada oxigenoterapia aumenta la mortalidad.
La evidencia de una gran revisión sistemática y metanálisis apoya la terapia conservadora/controlada de oxígeno frente a la terapia liberal de oxígeno en adultos con enfermedades agudas que no corren riesgo de hipercapnia.
Las pautas difieren en sus recomendaciones sobre la saturación de oxígeno objetivo en adultos gravemente enfermos que reciben oxigenoterapia.
La guía de práctica clínica del año 2017 de la British Thoracic Society (BTS) de 2017 (actualizada en 2019) recomienda un rango objetivo de SpO 2 del 94% al 98% para pacientes sin riesgo de hipercapnia, mientras que la guía de práctica clínica de la Sociedad Torácica de Australia y Nueva Zelanda (TSANZ) de 2022 recomienda del 92% al 96%.[68][69]
Las guías de práctica clínica de la Global Initiative For Asthma (GINA) recomiendan un rango objetivo de SpO 2 del 93% al 95% en el contexto de una exacerbación grave del asma.[70]
Una revisión sistemática, que incluía un metanálisis de datos de 25 ensayos controlados aleatorizados publicados en 2018, encontró que en adultos con enfermedad aguda, la terapia liberal de oxígeno (equivalente a una saturación objetivo >96%) se asocia con una mayor mortalidad que la terapia conservadora de oxígeno (equivalente a una saturación objetivo ≤96%).[67] La mortalidad hospitalaria fue 11 por 1000 más alta para el grupo de terapia liberal de oxígeno versus el grupo de terapia conservadora (IC del 95%: 2 a 22 por 1000 más). La mortalidad a los 30 días también fue superior en el grupo que había recibido una terapia liberal de oxígeno (riesgo relativo 1.14; IC del 95%: 1.01 a 1.29). Los ensayos incluyeron adultos con sepsis, enfermedad crítica, accidente cerebrovascular, traumatismo, infarto de miocardio o paro cardíaco, y pacientes sometidos a cirugía de emergencia. Se excluyeron de la revisión los estudios que se limitaron a pacientes con enfermedades respiratorias crónicas o psiquiátricas, o pacientes con soporte vital extracorpóreo, que recibían oxigenoterapia hiperbárica o que se sometían a cirugía electiva.
Por lo tanto, un límite superior de SpO 2 del 96% es razonable cuando se administra oxigenoterapia a pacientes con enfermedades agudas que no presentan riesgo de hipercapnia. Sin embargo, un objetivo más alto puede ser apropiado para algunas afecciones específicas (p. ej., neumotórax, intoxicación por monóxido de carbono, cefalea en racimos o crisis de células falciformes).[71]
En 2019, el BTS revisó su guía en respuesta a esta revisión sistemática y metanálisis y decidió que no se requería una actualización provisional.[68]
El comité señaló que la revisión sistemática apoyaba el uso de oxigenoterapia controlada para un objetivo.
Si bien la revisión sistemática mostró una asociación entre mayores saturaciones de oxígeno y mayor mortalidad, el comité de BTS consideró que la revisión no era definitiva sobre cuál debería ser el rango objetivo óptimo. El rango sugerido del 94% al 96% en la revisión se basó en el intervalo de confianza más bajo del 95% y la mediana de SpO 2 basal de los grupos de terapia liberal de oxígeno, junto con la recomendación anterior de la guía de práctica clínica TSANZ de 2015.
Posteriormente, la experiencia durante la pandemia de COVID-19 también ha hecho que los médicos sean más conscientes de la viabilidad de la hipoxemia permisiva.[72]
El manejo de la oxigenoterapia en pacientes en cuidados intensivos es especializado e informado por evidencia adicional (no cubierta en este resumen) que es más específica para este contexto.[73][74][75]
Una vez que haya succionado la orofaringe del paciente y administrado oxígeno (si es necesario), solicite una revisión inmediata del equipo de cuidados intensivos para considerar la intubación endotraqueal si el paciente:
Está en riesgo de aspiración adicional
No puede proteger sus propias vías respiratorias (regurgitación y reflejo tusígeno débil)
Muestra signos de insuficiencia respiratoria (taquipnea, disnea, confusión, cianosis)
Una vez que las vías respiratorias estén aseguradas, inserte una sonda nasogástrica para vaciar el estómago del paciente y, cuando sea posible, incline al paciente a una posición de 45° con la cabeza hacia arriba para ayudar a prevenir una mayor aspiración.
Si el paciente está intubado, se puede utilizar ventilación con presión positiva al final de la espiración para proteger las vías respiratorias o para controlar la insuficiencia respiratoria. Sin embargo, siempre efectúe la succión endotraqueal antes de usar la ventilación con presión positiva, para evitar forzar el material aspirado más profundamente en los pulmones.[16][25]
No administre una antibioticoterapia inmediata de forma rutinaria si el paciente tiene neumonitis por aspiración, incluso si tiene fiebre, leucocitosis o infiltrados pulmonares asociados.[3]
Para los pacientes que presentan contenido gástrico aspirado, tenga en cuenta que el aspirado gástrico es estéril en condiciones normales debido al bajo pH, por lo que la infección bacteriana no tiende a presentarse en las primeras etapas de la lesión pulmonar aguda.[3]
El uso inmediato de antibióticos también puede seleccionar organismos resistentes en la neumonitis química sin complicaciones.
Sin embargo, siempre administre antibióticos si el paciente está recibiendo ventilación mecánica; presentan un alto riesgo de desarrollar neumonía asociada al ventilador. Además, considere los antibióticos si el paciente tiene alguno de los siguientes:
Gastroparesia (a menudo se observa en pacientes críticamente enfermos).
Obstrucción del intestino delgado.
Posible colonización del estómago (p. ej., pacientes que toman inhibidores de la bomba de protones, antagonistas de los receptores H2 o antiácidos, donde el pH del estómago es menos ácido).
Neumonitis por aspiración que no se resuelve en 48 horas. Consulte Neumonitis no resolutiva después de 48 horas: sospecha de neumonía por aspiración a continuación.
Consulte sus protocolos locales para elegir el antibiótico y siempre obtenga cultivos respiratorios antes de comenzar a tomar antibióticos. Suspenda o modifique los antibióticos dentro de las 72 horas según los resultados del cultivo.[1]
Más información: corticosteroides
Estudios en humanos no han demostrado una mejora en la mortalidad, y la tasa de neumonía por gramnegativos 5 días después de la aspiración fue mayor en los pacientes que recibían corticosteroides.[76] Aunque los infiltrados mejoran más rápidamente en los pacientes que reciben corticoides que en los que reciben placebo, los pacientes que reciben corticoides pueden tener una estancia más larga en la unidad de cuidados intensivos (UCI).[77][78]
En general, debido al mayor riesgo de neumonía bacteriana gramnegativa y una estadía prolongada en la UCI, sumado a la falta de beneficios con respecto a la mortalidad, no está indicada la administración de corticosteroides para los pacientes con neumonitis por aspiración. Tampoco están indicados para la neumonitis por aspiración que se complica con el síndrome de dificultad respiratoria aguda.[3]
Si sospecha que es probable que se haya aspirado una cantidad sustancial de contenido gástrico (>20-25 ml), organice una broncoscopia y succión urgentes (en unas pocas horas) para eliminar cualquier líquido gástrico aspirado y material sólido de las vías respiratorias centrales.[79]
Esto ayuda a reducir la reacción inflamatoria, prevenir el colapso pulmonar y reducir el riesgo de infección posterior.
Más información: aspiración sustancial de contenido gástrico
Se cree que es necesario un volumen de aspirado gástrico >0.3 Se considera necesario un ml por kilogramo de peso corporal (es decir, 20-25 ml) con un pH <2.5 para el desarrollo de la neumonitis por aspiración, aunque la aspiración de partículas alimenticias puede causar daño pulmonar grave, incluso si el pH del aspirado es de >2.5.[3] Los estudios en animales han mostrado un patrón bifásico hacia la lesión, con un pico inicial de 1 a 2 horas después de la aspiración (efectos de quemaduras directas) y un segundo pico entre 4 y 6 horas después (relacionado con la infiltración de neutrófilos).[3]
Organice una broncoscopia precoz si sospecha que el paciente ha aspirado bario durante los estudios gastrointestinales, para eliminar el bario de sus vías respiratorias y reducir la hipoxemia.
Obtenga ayuda del equipo de cuidados intensivos si el paciente tiene hipoxia significativa o dificultad respiratoria porque la broncoscopia puede causar un mayor deterioro.
Otras indicaciones para la broncoscopia son:
Despeje las vías respiratorias si el material aspirado es particulado o si hay evidencia radiográfica de colapso lobular o segmentario.
Recoja cultivos cuantitativos en lavado broncoalveolar o cepillo de muestra protegido, que se pueden usar para guiar la antibioticoterapia, particularmente en pacientes que no responden al tratamiento empírico con antibióticos.
Investigue diagnósticos alternativos que puedan causar un patrón radiográfico similar al de la aspiración aguda. Estos incluyen imitadores del síndrome de dificultad respiratoria aguda como neumonitis/neumonía por COVID-19, neumonitis intersticial aguda (síndrome de Hamman-Rich), neumonía eosinofílica aguda, neumonía organizadora criptogénica, hemorragia alveolar difusa, edema pulmonar neurogénico y neumonitis por hipersensibilidad aguda.[53]
[Figure caption and citation for the preceding image starts]: Broncoscopia que muestra la aspiración de bario en el bronquio principal derecho de un paciente sometido a un trasplante de pulmón, tras un estudio con ingesta de solución de barioDe la colección del Dr. Kamran Mahmood [Citation ends].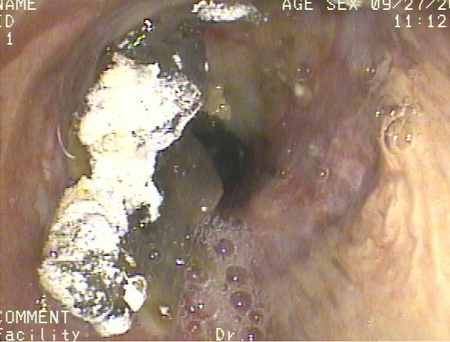
Considere observar de cerca al paciente en el hospital o en otro centro de atención durante al menos 48 horas después de la aspiración aguda, según su estado clínico y la causa subyacente de la aspiración. El paciente a menudo tendrá un nivel reducido de conciencia después de la aspiración.
Si el paciente ha aspirado bario, es poco probable que se produzcan daños graves a largo plazo en la mayoría de los pacientes debido a la naturaleza inerte del sulfato de bario. Sin embargo, considere la admisión para observación (si el paciente aún no está en el hospital) para pacientes de edad avanzada y aquellos con síntomas significativos; tienen un mayor riesgo de neumonitis grave y muerte.[13]
Implique al equipo multidisciplinario de forma temprana para cualquier paciente con sospecha de disfagia y organice una evaluación de la deglución. Siempre involucre al paciente y/o cuidador en la toma de decisiones siempre que sea posible.[62][63] Ver Evaluación de la disfagia.
Un profesional de la salud debidamente capacitado debe completar una evaluación inicial de la función de deglución.[7][64] Las preguntas de detección que se pueden usar son:[65]
Tose y/o se ahoga usted al comer o beber?
Alguna vez has sentido que la comida o la bebida entran "por el camino equivocado"?
Te lleva más tiempo comer que antes?
Has cambiado el tipo de comida que comes?
Cambia tu voz después de comer/beber?
Discuta mantener al paciente "nulo por la boca" con un colega senior o un terapeuta del habla y el lenguaje si la evaluación inicial de la deglución indica disfagia.
Además, organice una evaluación especializada de la deglución (p. ej., por un terapeuta del habla y el lenguaje).[44][62][64] Ver Cribado.
Administre alimentos, líquidos y medicamentos en una forma que sea adecuada para su paciente una vez que hubiera tenido una evaluación de deglución.[62][64]
Considere la posibilidad de llevar a cabo estrategias de alimentación alternativas si el paciente no puede tomar alimentos, líquidos y medicamentos adecuados por vía oral.[64] La alimentación por sonda (p. ej., sonda nasogástrica, gastrostomía endoscópica percutánea [GEP] o brida nasal) puede ser apropiada para proporcionar apoyo nutricional temporal a pacientes con causas no progresivas de disfagia, como un accidente cerebrovascular.[44][64]
Asegúrese de que el paciente sea examinado para detectar desnutrición y deshidratación e involucre a un dietista para abordar de manera óptima las necesidades nutricionales del paciente.[64]
Comente cuidadosamente las estrategias de alimentación con el paciente y/o la familia porque el riesgo de aspiración puede superarse por las necesidades de calidad de vida del paciente, especialmente en la enfermedad progresiva. "Puede ser preferible que el paciente coma y beba (aunque se acepte que no es seguro) en lugar de utilizar una dieta modificada, una sonda de alimentación o regímenes de 'ayunas'.[63] Dicha estrategia también se conoce como "alimentación de riesgo".[80]
Discuta los mejores intereses del paciente con el equipo multidisciplinario y el paciente o su familia antes de dar una instrucción de "en ayunas", especialmente si se acerca al final de la vida o tiene demencia de moderada a grave.[44]
Practical tip
Tenga en cuenta que los líquidos espesados pueden alterar la farmacocinética de la medicación del paciente al reducir la biodisponibilidad.[81] Busque asesoramiento de un colega más veterano o de un farmacéutico.
Otras estrategias de manejo incluyen la rehabilitación de la deglución, la educación, la posición cuidadosa al alimentarse y la derivación a un higienista / dentista oral.[62]
Si un paciente no tiene una causa conocida para su disfagia (p. ej., disfagia orofaríngea no conocida), organice una derivación urgente para una endoscopia gastrointestinal alta (que se realizará en el plazo de las 2 semanas) para evaluar el cáncer gastrointestinal superior.[64]
Sospeche de neumonía por aspiración si el paciente presenta neumonitis que no se resuelve 48 horas después de un evento de aspiración confirmado o probable.
Las características clínicas de la neumonía por aspiración incluyen tos, dificultad para respirar, fiebre y leucocitosis persistente.
Solicite una radiografía de tórax repetida si sospecha clínicamente neumonía por aspiración; confirme el diagnóstico si hay infiltrados presentes >48 horas después de un evento de aspiración confirmado o sospechado.
La neumonía también puede producirse debido a un daño tisular secundario a la neumonitis en lugar de debido directamente al evento de aspiración.
Comience a tomar antibióticos empíricos para tratar la infección y prevenir complicaciones como empiema y formación de abscesos pulmonares.
Siempre que sea posible, envíe una muestra de esputo para tinción de Gram y cultivo antes de comenzar a tomar antibióticos.
El tratamiento antibiótico empírico para la neumonía por aspiración es el mismo que para la neumonía no aspiracional (adquirida en la comunidad, adquirida en el hospital o asociada al ventilador), a menos que el paciente tenga síndrome pleuropulmonar anaeróbico (una presentación posterior de neumonía cavitaria o empiema asociado con pérdida previa del conocimiento y escasa higiene dental). Ver Neumonía adquirida en la comunidad (no COVID-19) y Neumonía adquirida en el hospital (no COVID-19).
El tratamiento empírico para la neumonía por aspiración no requiere cobertura para organismos anaeróbicos.[82] Del mismo modo, no se justifica una cobertura adicional de antibióticos anaeróbicos para los pacientes con disfagia o aspiración asociada con accidente cerebrovascular.[83]
La mayoría de los pacientes con neumonía por aspiración son tratados inicialmente con antibióticos intravenosos.
Busque el consejo de un microbiólogo sobre la selección del tratamiento con antibióticos y considere los datos de resistencia locales y de sala. Se deben seguir los protocolos locales.
Los pacientes con neumonía por aspiración necesitarán manejo adicional. Ver Neumonía por aspiración.
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad