Investigações
Primeiras investigações a serem solicitadas
linfocintilografia
Exame
Um exame diagnóstico altamente preciso para identificar o linfedema (96% sensível e 100% específico).[56]
As imagens radiográficas são tomadas após antimônio, enxofre ou albumina marcados com Tc99m serem injetados no espaço interdigital dorsal do membro afetado ou da genitália. As imagens são obtidas aos 45 minutos e 2 horas após a injeção.[61]
A linfocintilografia avalia a função linfática e normalmente é usada como a primeira modalidade de exames de imagem para confirmar o diagnóstico.[47]
Um exame normal mostra a visualização dos linfonodos proximais, a migração proximal normal da proteína radiomarcada e a ausência de refluxo dérmico após a injeção de contraste.[Figure caption and citation for the preceding image starts]: Linfocintilografia mostrando refluxo dérmico e captação ausente de coloide radiomarcado em linfonodos do membro inferior esquerdo consistentes com linfedemaDo acervo de Dr. Arin K. Greene [Citation ends].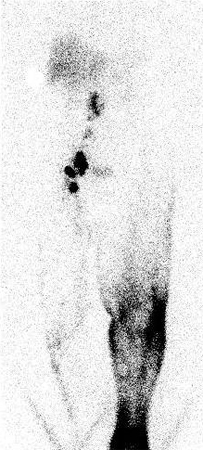
Resultado
refluxo dérmico, transporte lentificado ou ausente, ou ausência de visualização de linfonodos
Investigações a serem consideradas
ressonância nuclear magnética (RNM) do membro afetado
Exame
A RNM pode ajudar a diferenciar lipedemas, doenças venosas e outras anomalias vasculares do linfedema e é essencial caso se suspeite de malignidade.[3] As técnicas de RNM que envolvem linfografia por RM (LRM) e angiografia por RM (ARM), com e sem contraste (periférico ou intranodal) são cada vez mais usadas em centros especializados do mundo todo e fornecem imagens de alta resolução sem radiação ionizante.[47][57][58]
Resultado
espessamento da pele; faveolamento de fluidos e tecido fibroso acima da fáscia muscular
tomografia computadorizada (TC) do membro afetado
Exame
A TC é menos útil que a RNM porque tem resolução inferior para tecido mole e expõe o paciente à radiação.[59]
A linfocintilografia combinada com TC por emissão de fóton único (LAS-SPECT-CT) pode produzir imagens de mais alta resolução e melhorar a localização espacial.[47]
Resultado
espessamento da pele; faveolamento de fluidos e tecido fibroso acima da fáscia muscular
exame de imagem fluorescente quase infravermelho
Exame
Usa corante fluorescente (indocianina verde) para visualizar vasos linfáticos.[5] Requer equipamento atualmente encontrado apenas em alguns centros cirúrgicos linfáticos especializados. Essa técnica é cada vez mais usada por cirurgiões linfáticos para refinar a avaliação do estágio clínico e encontrar vasos adequados para cirurgia de anastomose linfático-venosa.[1]
Resultado
o corante fluorescente permanece no sistema linfático, permitindo a visualização em tempo real da função linfática
linfangiografia
Exame
Envolve a injeção de contraste radiopaco nos canais linfáticos. Raramente usada por causa de sua morbidade (tem sido associada à linfangite [19%] e à exacerbação da doença [32%]).[18]
Pode ser usada para determinar o local de obstrução anatômica específica para planejamento pré-operatório de um procedimento de bypass.[18]
Resultado
localização de obstrução anatômica específica
esfregaço de sangue para filariose
Exame
Indicado se a história levantar suspeita de filariose.
Resultado
presença de microfilárias
teste genético
Exame
Pode ser solicitado para pacientes com linfedema primário.
O linfedema primário é, na maior parte dos casos, esporádico; no entanto, aproximadamente 10% a 15% dos pacientes têm linfedema familiar ou sindrômico.[3]
Uma mutação causadora foi identificada em algumas síndromes associadas a linfedema: os exemplos incluem (entre outros) doença de Milroy (VEGFR3), síndrome de linfedema-distiquíase (FOXC2), hipotricose-linfedema-telangiectasia (SOX18) e síndrome de Hennekam (CCBE1).[22][23][24][25][26]
Normalmente, técnicas de sequenciamento de próxima geração são usadas para rastrear DNA derivado de sangue usando painéis genéticos. O sequenciamento completo do exoma é outra opção cada vez mais usada.[2]
Resultado
presença de mutação: VEGFR3 (doença de Milroy), FOXC2 (síndrome de linfedema-distiquíase), SOX18 (hipotricose-linfedema-telangiectasia), CCBE1 (síndrome de Hennekam)
O uso deste conteúdo está sujeito ao nosso aviso legal