Abordagem
A ambliopia é melhor diagnosticada na primeira infância, quando o sistema visual mostra maior plasticidade.[10] O rastreamento é fundamental para o diagnóstico, uma vez que os deficits visuais podem passar despercebidos pelas crianças e pelos seus pais ou cuidadores.[33][34] Consulte Rastreamento.
A ambliopia é diagnosticada quando se detecta uma deficiência visual na presença de fatores de risco de ambliopia, como estrabismo, erros de refração altos ou desiguais ou opacidades dos meios. Consulte Critérios.
A ambliopia na ausência desses fatores de risco oculares é rara. Se não houver nenhuma causa óbvia identificada, um diagnóstico alternativo deve ser considerado.
Avaliação ocular primária: rastreamento
Os médicos da atenção primária (por exemplo, ortoptistas, optometristas e enfermeiros) com acesso apenas a testes simples e baratos podem realizar o rastreamento de fatores de risco associados ao desenvolvimento de ambliopia.[34] A US Preventive Services Taskforce recomenda testes de rastreamento durante toda a infância, mas principalmente para crianças de 3 a 5 anos.[32][34] O National Screening Committee do Reino Unido recomenda o rastreamento para todas as crianças de 4 a 5 anos.[33][35][36][37]
História e exame físico
A história e o exame físico devem se concentrar nos fatores de risco ambliogênicos, incluindo:[1][21][32]
Estrabismo manifesto, 8 dioptros prismáticos
Erros de refração elevados e não corrigidos (anisometropia, hipermetropia, astigmatismo, miopia)
Miopia <-3.00 D (em crianças <4 anos) ou <-2.00 D (em crianças ≥4 anos)
Opacidades dos meios >0.1 mm (por exemplo, catarata congênita, opacidade corneana, hemorragia vítrea não clareadora e hemorragia macular)
ptose grave ou oclusão prolongada de um ou de ambos os olhos
Prematuridade
Atraso no desenvolvimento
História familiar de ambliopia ou estrabismo (especificamente história familiar de olho preguiçoso, necessidade de óculos antes dos 5 anos de idade, cirurgia do músculo ocular ou uso de tampão na infância)
Anormalidade estrutural da retina ou do vítreo
A história também deve estabelecer a presença de quaisquer observações dos pais ou cuidadores que indiquem deficit visual. Bebês e crianças em fase pré-verbal podem não ter a capacidade de fixar e seguir (isto é, fixar-se em rostos ou objetos e acompanhá-los). O nistagmo presente antes dos 6 meses de idade pode ser idiopático (por exemplo, estrutura normal do sistema visual) ou devido a uma entrada sensorial anormal (por exemplo, distúrbios da retina ou erros de refração muito altos).[38] A ambliopia por privação de forma bilateral causa nistagmo sensorial bilateral.[1]
Crianças mais velhas podem reclamar de visão turva. Mas a maioria das crianças mais velhas com ambliopia, especialmente se unilateral, não tem consciência de seu deficit visual. A fadiga ocular não é uma apresentação comum de ambliopia.[3]
Exames de rastreamento
Os seguintes testes de rastreamento podem ser realizados pelo médico de atenção primária:[32]
Teste do reflexo vermelho (Brückner)
Inspeção externa para anormalidades estruturais
Exame pupilar
O teste de “fixar e seguir
Reflexão da luz da córnea
teste da acuidade visual
Teste de cobrir/descobrir
A maioria das crianças verbais com mais de 3 anos de idade pode cooperar com testes de acuidade visual usando uma tabela de visão. As tabelas de visão a seguir são consideradas as mais precisas e aceitáveis pela Organização Mundial da Saúde: letras de Sloan, símbolos de Lea, letras "H, O, T, V" e a tabela de optotipos E.[1][32] As letras de Snellen e os números de Allen não são considerados precisos.
Critérios de encaminhamento para avaliação oftalmológica abrangente
Uma avaliação abrangente com um oftalmologista é indicada se uma criança:[1][32][39]
Falha no rastreamento por qualquer motivo
Não pode ser testada devido à baixa cooperação (por exemplo, crianças com dificuldades de aprendizagem)
Apresenta uma queixa visual específica que requer avaliação adicional
Apresenta fatores de risco para o desenvolvimento de problemas oculares (por exemplo, transtornos do desenvolvimento, história de prematuridade, história familiar de ambliopia ou estrabismo)
Avaliação oftalmológica abrangente
O conteúdo da avaliação oftalmológica abrangente dependerá do quadro clínico e dos resultados de quaisquer testes de rastreamento. Um oftalmologista busca obter história adicional do paciente e detalhes adicionais relacionados à história estabelecida, incluindo:
História de medicamentos e drogas
Problemas oculares atuais e história ocular
História pré-natal, de nascimento e perinatal (incluindo peso ao nascer, abuso de substâncias durante a gravidez, hospitalizações anteriores, presença de atraso no desenvolvimento)
História familiar de doenças oculares e doenças sistêmicas relevantes
Revisão completa para condições sistêmicas relevantes
O exame cicloplégico confirmatório é necessário para fatores de risco de ambliopia que atinjam os seguintes limites:[21]
opacidade dos meios >0.1 mm; estrabismo manifesto >8 dioptros prismáticos
anisometropia >1.25 dioptrias (D)
hipermetropia >4.00 D
astigmatismo >3.00 D (em crianças <4 anos) ou >1.75 D (em crianças ≥4 anos); ou
miopia <-3.00 D (em crianças <4 anos) ou <-2.00 D (em crianças ≥4 anos).
Alguns testes são realizados somente antes de testes de dissociação ou aplicação de agentes cicloplégicos.
O teste pode incluir o seguinte.[1][32][39][40][41][42][43]
Teste do reflexo vermelho (Brückner): um exame oftalmológico direto deve mostrar um reflexo amarelo ou vermelho simétrico e brilhante em cada pupila normal. Esse teste pode detectar opacidades dos meios (reflexo diminuído ou opacidade no reflexo), estrabismo (reflexo diminuído ou ausente no olho que não está com a luz direcionada do oftalmoscópio direto) ou erro refrativo alto. Um reflexo vermelho ausente ou irregular, ou opacidade dentro do reflexo, pode indicar obstrução do eixo visual (por exemplo, devido a catarata ou tumor intraocular). O teste do reflexo vermelho deve ser realizado antes da aplicação de agentes cicloplégicos para dilatação pupilar.
Acuidade visual (monocular): crianças verbais são testadas com múltiplos optótipos em vez de únicos (letras, números, símbolos geométricos ou imagens usados em testes de acuidade visual).[40] Embora os olhos amblíopes enxerguem melhor quando um único optótipo é apresentado em um fundo branco, o que pode levar a uma acuidade visual superestimada, algumas crianças pequenas podem se distrair ou ficar confusas quando apresentadas a vários optótipos. Barras de "crowding" (isto é, traços que circundam um alvo individual para simular múltiplos alvos) podem ser usadas para evitar superestimar a acuidade visual. Os testes subjetivos de acuidade visual são preferíveis se as crianças puderem participar de forma confiável, mas o rastreamento baseado em instrumentos (por exemplo, "photoscreening" ou autorrefração) pode ser útil em crianças que não são capazes de cooperar com os testes.
Padrão de fixação (central ou excêntrico): pacientes com um eixo visual claro para a fóvea e uma fóvea posicionada normalmente fixarão no centro do olho, enquanto aqueles com ambliopia, opacidade do eixo visual, deslocamento ou doença da fóvea podem fixar excentricamente, como se estivessem olhando para um objeto de lado. A fixação excêntrica acentuada é detectada observando-se a posição não central do reflexo da córnea no olho ambliópico enquanto esse olho se fixa em uma luz. Um paciente com estrabismo que pode alternar livremente a fixação entre os olhos não tem ambliopia. A fixação pode ser classificada se o olho não preferencial mantém a fixação momentaneamente, por alguns segundos (ou durante um piscar de olhos), ou não mantém a fixação, ou se há alternância espontânea de fixação.
Teste de estereopsia/visão binocular: a fusão motora e sensorial e os movimentos oculares binoculares coordenados são sensíveis à perturbação pela ambliopia.[1][42][43] A estereopsia (a percepção da tridimensionalidade ou profundidade) é um componente importante dos testes de visão binocular, normalmente avaliados por meio de testes globais baseados em pontos aleatórios. O teste de Randot apresenta círculos contornados em 10 níveis distintos de disparidade de 20 a 400 arcos e incumbe o paciente de escolher qual dos 3 círculos em cada nível de disparidade parece mais próximo (uma escolha forçada simples, com um número menor de segundos de arco indicando melhor estereopsia). Vários outros testes também estão disponíveis, dependendo da prática local e da necessidade clínica (por exemplo, TNO, Lang, Titmus e Frisby). Testes adicionais para estereoacuidade podem incluir avaliação da fusão sensorial (por exemplo, o Teste Worth 4-Dot) e vergência motora fusional (por exemplo, teste de barra prismática ou prisma rotativo).
Alinhamento ocular: avaliado pelo reflexo de luz da córnea, testes de cobrir/descobrir e teste de cobertura alternada. O teste de cobertura mede tropias e desvio total no olhar primário usando prismas. Durante a avaliação, o oftalmologista presta atenção especial às posturas anômalas da cabeça e à motilidade ocular que podem sugerir erro de refração, estrabismo ou nistagmo. O teste de alinhamento ocular deve ser realizado antes da cicloplegia para evitar quaisquer mudanças temporárias induzidas no alinhamento.[Figure caption and citation for the preceding image starts]: Esotropia: olho esquerdo fixador (observe o reflexo da luz descentralizado na córnea direita)Do acervo de Daniel J. Salchow, MD [Citation ends].

Exame pupilar: ajuda a descartar patologias oculares que possam contribuir para a diminuição da visão (por exemplo, uma resposta pupilar anormal devido à hipoplasia do nervo óptico ou patologia da retina).
Exame do segmento anterior: ajuda a descartar patologias oculares que contribuem para a diminuição da visão (por exemplo, catarata). Embora esses defeitos possam ser os únicos responsáveis pela perda da visão, a ambliopia coexistente pode explicar uma parte da perda da visão se ocorrer de forma assimétrica ou monocular. Geralmente realizado com uma lâmpada de fenda, mas crianças pequenas podem precisar de uma lâmpada de fenda portátil ou uma lupa.[Figure caption and citation for the preceding image starts]: Lâmpada de fendaDo acervo de Tina Rutar, MD [Citation ends].
 [Figure caption and citation for the preceding image starts]: Autora realizando exame com lâmpada de fendaDo acervo de Tina Rutar, MD [Citation ends].
[Figure caption and citation for the preceding image starts]: Autora realizando exame com lâmpada de fendaDo acervo de Tina Rutar, MD [Citation ends].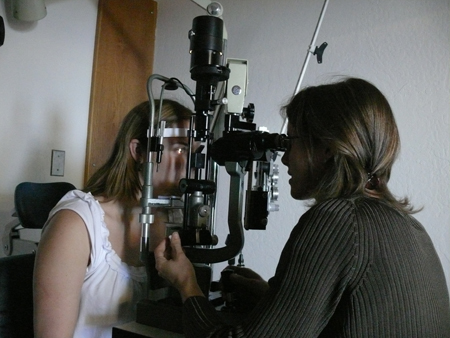 [Figure caption and citation for the preceding image starts]: Lâmpada de fenda portátilDo acervo de Tina Rutar, MD [Citation ends].
[Figure caption and citation for the preceding image starts]: Lâmpada de fenda portátilDo acervo de Tina Rutar, MD [Citation ends].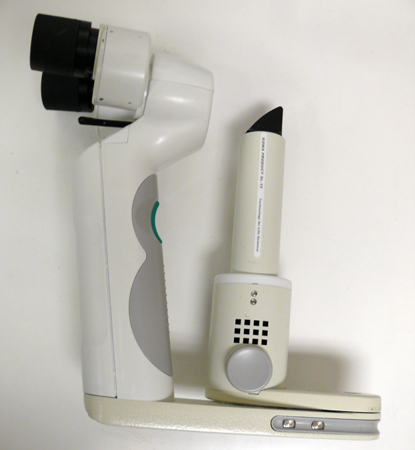
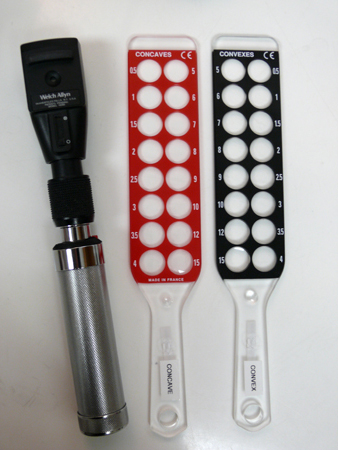
Retinoscopia cicloplégica: uma parte essencial do exame oftalmológico completo de uma criança. Muitas causas da ambliopia só podem ser avaliadas com uma retinoscopia cicloplégica confiável. Colírios são usados para dilatar a pupila e relaxar o músculo ciliar: ciclopentolato a 0.2%/fenilefrina a 1% para bebês e ciclopentolato a 1% (ocasionalmente com fenilefrina a 2.5%) para crianças de 1 ano ou mais. O músculo ciliar relaxado afeta a capacidade de focalização intensa do olho da criança, permitindo que o oftalmologista determine objetivamente seu estado refrativo. Ao realizar a retinoscopia, o oftalmologista também avalia a qualidade do reflexo da luz para se certificar de que não há nada no eixo visual que prejudique uma imagem clara na retina.[Figure caption and citation for the preceding image starts]: Retinoscópio com lentes esféricas positivas e negativas para refraçãoDo acervo de Tina Rutar, MD [Citation ends].
Exame fundoscópico dilatado: ajuda a descartar patologias oculares que podem contribuir para a diminuição da visão (por exemplo, lesões maculares). Embora esses defeitos possam ser os únicos responsáveis pela perda da visão, a ambliopia coexistente pode explicar uma parte da perda da visão se ocorrer de forma assimétrica ou monocular. O exame fundoscópico é realizado preferencialmente com oftalmoscópio indireto e lente condensadora. Normalmente, é realizado após retinoscopia cicloplégica quando há dilatação pupilar adequada.[Figure caption and citation for the preceding image starts]: Oftalmoscópio indireto com lentes de 28 dioptrias para realizar exame de fundo do olhoDo acervo de Tina Rutar, MD [Citation ends].
 [Figure caption and citation for the preceding image starts]: Autora realizando oftalmoscopia indiretaDo acervo de Tina Rutar, MD [Citation ends].
[Figure caption and citation for the preceding image starts]: Autora realizando oftalmoscopia indiretaDo acervo de Tina Rutar, MD [Citation ends].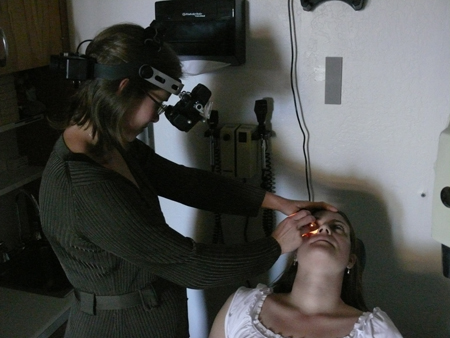
Novos exames
O uso de potenciais evocados visuais (PEVs) é um novo exame que pode ser usado para auxiliar no diagnóstico em casos incertos.[44][45][46][47][48] Os padrões são registrados usando eletrodos occipitais que detectam atividade no córtex visual enquanto estímulos visuais são apresentados aos olhos. Estudos usando diferentes tipos de PEVs (orientação específica, movimento em estado estacionário, multifocal, padrão e de varredura) mostram que eles podem ser usados para predizer a resposta à terapia de ambliopia.[45][46][47][48]
O uso deste conteúdo está sujeito ao nosso aviso legal