O manejo da TVP se baseia em uma abordagem diagnóstica algorítmica. A história e o exame físico são relativamente insensíveis e inespecíficos e, por isso, precisam ser combinados com outros exames diagnósticos no processo de tomada de decisões clínicas.
Algoritmo de diagnóstico para TVP
[Figure caption and citation for the preceding image starts]: Algoritmo para o diagnóstico da trombose venosa profundaCriado pelo BMJ Knowledge Centre [Citation ends].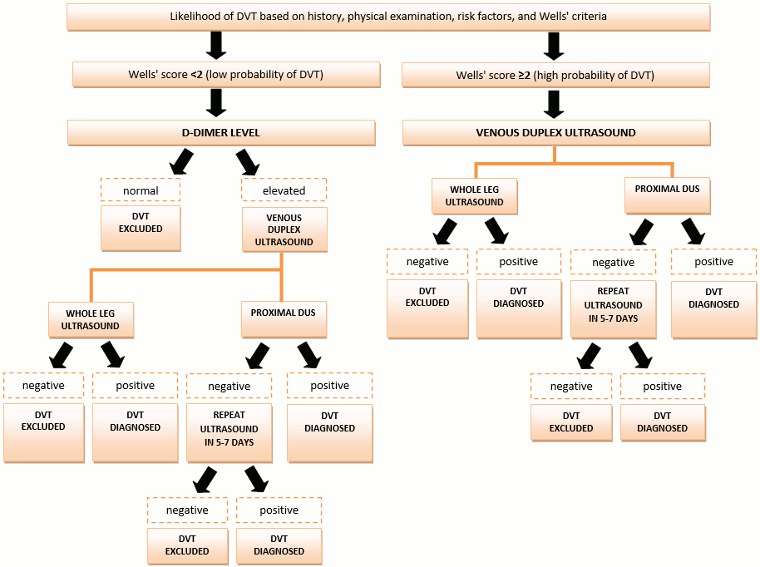
História
Informações essenciais incluem a presença ou ausência de uma história prévia de TVP ou embolia pulmonar (EP), além de recente exposição a quaisquer dos fatores de risco precipitantes comuns (consultar a seção Fatores de risco).
O paciente pode relatar sintomas de edema na panturrilha (ou, mais raramente, edema em todo o membro inferior), dor localizada ao longo do sistema venoso profundo, edema ou veias superficiais dilatadas nos pés e nas pernas. Os sintomas variam de graves a muito sutis, e os pacientes podem ser assintomáticos.[27]Bates SM, Jaeschke R, Stevens SM, et al; American College of Chest Physicians. Diagnosis of DVT: antithrombotic therapy and prevention of thrombosis, 9th ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2012 Feb;141(suppl 2):e351S-418S.
https://journal.chestnet.org/article/S0012-3692(12)60128-7/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/22315267?tool=bestpractice.com
Sinais e exame físico
Os sinais de TVP incluem inchaço e alterações visíveis na pele. O edema dos membros inferiores unilateral pode ser avaliado ao medir a circunferência do membro inferior 10 cm abaixo da tuberosidade tibial. Qualquer diferença entre o membro inferior sintomático e o assintomático aumenta a probabilidade de TVP, e uma diferença de >3 cm entre os membros aumenta mais a probabilidade.
Pode haver edema e veias superficiais colaterais dilatadas no lado afetado. Pode haver sensibilidade ao longo do caminho das veias profundas (compressão da panturrilha posterior, compressão da fossa poplítea e compressão ao longo da coxa anterior interna a partir da virilha até o canal adutor).
Duas manobras de exame físico que têm sido ensinadas historicamente - sensibilidade com dorsiflexão do pé (sinal de Homans) ou dor na panturrilha à palpação (sinal de Pratt) - podem estar presentes; no entanto, elas têm baixa sensibilidade e especificidade e não são um componente dos modelos atuais de avaliação de risco.[112]Galanis T, Eraso L, Perez A, et al. Venous thromboembolic disease. In: Slovut DP, Dean SM, Jaff MR, et al, eds. Comprehensive review in vascular and endovascular medicine. Vol I. Minneapolis, MN: Cardiotext Publishing; 2012:251-84.
Com uma alta carga de trombose, especialmente nas veias ilíacas e femorais, o edema pode obstruir o fluxo venoso profundo e superficial, bem como o influxo arterial, o que causa flegmasia cerulea dolens. A flegmasia cerulea dolens é caracterizada por inchaço acentuado, dor significativa e cianose.[113]Cooper RM, Hayat SA. Phlegmasia cerulea dolens, a rare complication of deep vein thrombosis. Emerg Med J. 2008 Jun;25(6):334.
http://www.ncbi.nlm.nih.gov/pubmed/18499813?tool=bestpractice.com
A flegmasia cerulea dolens é uma complicação rara que impõe risco de vida e pode levar a isquemia arterial e, em última instância, causar gangrena, com altas taxas de amputação e mortalidade.[113]Cooper RM, Hayat SA. Phlegmasia cerulea dolens, a rare complication of deep vein thrombosis. Emerg Med J. 2008 Jun;25(6):334.
http://www.ncbi.nlm.nih.gov/pubmed/18499813?tool=bestpractice.com
[114]Chaochankit W, Akaraborworn O. Phlegmasia cerulea dolens with compartment syndrome. Ann Vasc Dis. 2018 Sep 25;11(3):355-7.
https://www.jstage.jst.go.jp/article/avd/11/3/11_cr.18-00030/_pdf/-char/en
http://www.ncbi.nlm.nih.gov/pubmed/30402189?tool=bestpractice.com
Se houver suspeita de flegmasia cerulea dolens, o tratamento deverá ser iniciado imediatamente e o paciente deverá ser avaliado quanto á possibilidade de uma terapia intervencionista, como trombólise ou aspiração dirigida por cateter (geralmente realizada por radiologia intervencionista ou cirurgia vascular) ou, mais raramente, trombectomia aberta (realizada por um cirurgião vascular).[40]Kakkos SK, Gohel M, Baekgaard N, et al. Editor's choice - European Society for Vascular Surgery (ESVS) 2021 clinical practice guidelines on the management of venous thrombosis. Eur J Vasc Endovasc Surg. 2021 Jan;61(1):9-82.
https://www.ejves.com/article/S1078-5884(20)30868-6/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/33334670?tool=bestpractice.com
[114]Chaochankit W, Akaraborworn O. Phlegmasia cerulea dolens with compartment syndrome. Ann Vasc Dis. 2018 Sep 25;11(3):355-7.
https://www.jstage.jst.go.jp/article/avd/11/3/11_cr.18-00030/_pdf/-char/en
http://www.ncbi.nlm.nih.gov/pubmed/30402189?tool=bestpractice.com
Esta é uma emergência que afeta os membros e impõe risco de vida, devendo-se iniciar o tratamento mesmo que os resultados das investigações ainda não tenham sido divulgados.[40]Kakkos SK, Gohel M, Baekgaard N, et al. Editor's choice - European Society for Vascular Surgery (ESVS) 2021 clinical practice guidelines on the management of venous thrombosis. Eur J Vasc Endovasc Surg. 2021 Jan;61(1):9-82.
https://www.ejves.com/article/S1078-5884(20)30868-6/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/33334670?tool=bestpractice.com
[114]Chaochankit W, Akaraborworn O. Phlegmasia cerulea dolens with compartment syndrome. Ann Vasc Dis. 2018 Sep 25;11(3):355-7.
https://www.jstage.jst.go.jp/article/avd/11/3/11_cr.18-00030/_pdf/-char/en
http://www.ncbi.nlm.nih.gov/pubmed/30402189?tool=bestpractice.com
Os sinais de TVP não são específicos e podem também ocorrer em outras condições, como um cisto poplíteo grande ou rompido (cisto de Baker), celulite e trauma ou lesão musculoesqueléticos (sangramento ou hematoma da panturrilha, ruptura do tendão de Aquiles ou ruptura do tendão plantar).[115]Tovey C, Wyatt S. Diagnosis, investigation, and management of deep vein thrombosis. BMJ. 2003 May 31;326(7400):1180-4.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1126050
http://www.ncbi.nlm.nih.gov/pubmed/12775619?tool=bestpractice.com
Em muitos pacientes, o diagnóstico de celulite ou lesão musculoesquelética é simples, mas a TVP pode coexistir com essas afecções.
Pacientes com suspeita de TVP
Quando houver suspeita de TVP em um paciente, a probabilidade de pré-teste para TVP deve ser determinada utilizando uma regra de predição validada e/ou o parecer clínico (veja abaixo).[27]Bates SM, Jaeschke R, Stevens SM, et al; American College of Chest Physicians. Diagnosis of DVT: antithrombotic therapy and prevention of thrombosis, 9th ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2012 Feb;141(suppl 2):e351S-418S.
https://journal.chestnet.org/article/S0012-3692(12)60128-7/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/22315267?tool=bestpractice.com
É preferível usar a regra de predição, principalmente em casos de médicos que raramente avaliam pacientes em relação à EP, pois não há padronização no julgamento clínico.[27]Bates SM, Jaeschke R, Stevens SM, et al; American College of Chest Physicians. Diagnosis of DVT: antithrombotic therapy and prevention of thrombosis, 9th ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2012 Feb;141(suppl 2):e351S-418S.
https://journal.chestnet.org/article/S0012-3692(12)60128-7/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/22315267?tool=bestpractice.com
Se houver alta probabilidade de TVP, mas não for possível realizar exames diagnósticos imediatamente, a anticoagulação empírica a uma dose inicial deverá ser fornecida, se não for contraindicada, enquanto se aguardam os resultados dos exames diagnósticos.[18]Stevens SM, Woller SC, Kreuziger LB, et al. Antithrombotic therapy for VTE disease: second update of the CHEST guideline and expert panel report. Chest. 2021 Dec;160(6):e545-608.
https://journal.chestnet.org/article/S0012-3692(21)01506-3/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34352278?tool=bestpractice.com
Como avaliar a probabilidade clínica
A probabilidade clínica, avaliada por uma regra de predição validada e/ou parecer clínico, é a base de todas as estratégias de diagnóstico para TVP.[41]Mazzolai L, Ageno W, Alatri A, et al. Second consensus document on diagnosis and management of acute deep vein thrombosis: updated document elaborated by the ESC Working Group on aorta and peripheral vascular diseases and the ESC Working Group on pulmonary circulation and right ventricular function. Eur J Prev Cardiol. 2022 May 27;29(8):1248-63.
https://academic.oup.com/eurjpc/article/29/8/1248/6319853
http://www.ncbi.nlm.nih.gov/pubmed/34254133?tool=bestpractice.com
A suspeita de TVP frequentemente pode ser descartada sem um estudo de imagem, evitando a despesa (e os riscos de radiação e contraste da venografia). Portanto, a primeira etapa ao definir o diagnóstico de TVP é estabelecer a probabilidade de a TVP estar presente usando um modelo de avaliação de risco, como o baseado no escore de Wells combinado com um nível de dímero D. Com o uso dessa abordagem, mais de um terço dos pacientes com suspeita de TVP pode ter o diagnóstico descartado com segurança sem o uso de exames de imagem.[116]Douma RA, Mos IC, Erkens PM, et al. Performance of 4 clinical decision rules in the diagnostic management of acute pulmonary embolism: a prospective cohort study. Ann Intern Med. 2011 Jun 7;154(11):709-18.
http://www.ncbi.nlm.nih.gov/pubmed/21646554?tool=bestpractice.com
Em pacientes com probabilidade clínica não alta (baixa ou intermediária) de TVP, recomenda-se a medição do dímero D para avaliar a necessidade de um exame de imagem.[27]Bates SM, Jaeschke R, Stevens SM, et al; American College of Chest Physicians. Diagnosis of DVT: antithrombotic therapy and prevention of thrombosis, 9th ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2012 Feb;141(suppl 2):e351S-418S.
https://journal.chestnet.org/article/S0012-3692(12)60128-7/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/22315267?tool=bestpractice.com
Aqueles com alta probabilidade clínica de TVP ou com dímero D anormal devem proceder imediatamente ao exame de imagem. Em pacientes com alta probabilidade pré-teste de TVP, a anticoagulação deve ser iniciada enquanto se aguardam os resultados dos exames de imagem.[18]Stevens SM, Woller SC, Kreuziger LB, et al. Antithrombotic therapy for VTE disease: second update of the CHEST guideline and expert panel report. Chest. 2021 Dec;160(6):e545-608.
https://journal.chestnet.org/article/S0012-3692(21)01506-3/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34352278?tool=bestpractice.com
[19]National Institute for Health and Care Excellence. Venous thromboembolic diseases: diagnosis, management and thrombophilia testing. Aug 2023 [internet publication].
https://www.nice.org.uk/guidance/ng158
Existem vários modelos de avaliação de risco disponíveis para avaliar a probabilidade clínica de TVP; no entanto, o escore de Wells fornece um método para determinar a probabilidade clínica de TVP e é a ferramenta de probabilidade pré-teste mais amplamente aceita e usada em algoritmos de diagnóstico de TVP.[117]Blann AD, Lip GY. Venous thromboembolism. BMJ. 2006 Jan 28;332(7535):215-9.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1352055
http://www.ncbi.nlm.nih.gov/pubmed/16439400?tool=bestpractice.com
[118]Scarvelis D, Wells PS. Diagnosis and treatment of deep-vein thrombosis. CMAJ. 2006 Oct 24;175(9):1087-92.
https://www.cmaj.ca/content/175/9/1087
http://www.ncbi.nlm.nih.gov/pubmed/17060659?tool=bestpractice.com
escore de Wells
O escore de Wells não é um teste definitivo, mas deve ser determinado em todos os pacientes com suspeita de TVP. Ele fornece um método para determinar a probabilidade clínica de TVP e é a ferramenta de probabilidade pré-teste mais amplamente aceita e usada em algoritmos de diagnóstico para TVP.[117]Blann AD, Lip GY. Venous thromboembolism. BMJ. 2006 Jan 28;332(7535):215-9.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1352055
http://www.ncbi.nlm.nih.gov/pubmed/16439400?tool=bestpractice.com
[118]Scarvelis D, Wells PS. Diagnosis and treatment of deep-vein thrombosis. CMAJ. 2006 Oct 24;175(9):1087-92.
https://www.cmaj.ca/content/175/9/1087
http://www.ncbi.nlm.nih.gov/pubmed/17060659?tool=bestpractice.com
Se o escore de Wells for igual ou superior a 2, a condição é provável (risco absoluto de aproximadamente 40%).[117]Blann AD, Lip GY. Venous thromboembolism. BMJ. 2006 Jan 28;332(7535):215-9.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1352055
http://www.ncbi.nlm.nih.gov/pubmed/16439400?tool=bestpractice.com
[118]Scarvelis D, Wells PS. Diagnosis and treatment of deep-vein thrombosis. CMAJ. 2006 Oct 24;175(9):1087-92.
https://www.cmaj.ca/content/175/9/1087
http://www.ncbi.nlm.nih.gov/pubmed/17060659?tool=bestpractice.com
Em pessoas com escore <2, a probabilidade de TVP é baixa (<15%).[117]Blann AD, Lip GY. Venous thromboembolism. BMJ. 2006 Jan 28;332(7535):215-9.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1352055
http://www.ncbi.nlm.nih.gov/pubmed/16439400?tool=bestpractice.com
[118]Scarvelis D, Wells PS. Diagnosis and treatment of deep-vein thrombosis. CMAJ. 2006 Oct 24;175(9):1087-92.
https://www.cmaj.ca/content/175/9/1087
http://www.ncbi.nlm.nih.gov/pubmed/17060659?tool=bestpractice.com
Os critérios são os seguintes:
Câncer ativo (qualquer tratamento nos últimos 6 meses): 1 ponto
Edema na panturrilha, com a circunferência da panturrilha afetada medindo >3 cm a mais que a outra panturrilha (medida a 10 cm abaixo da tuberosidade tibial): 1 ponto
Veias superficiais proeminentes (não varicosas): 1 ponto
Edema depressível (restrito à perna sintomática): 1 ponto
Edema da perna inteira: 1 ponto
Dor localizada ao longo da distribuição do sistema venoso profundo: 1 ponto
Paralisia, paresia ou imobilização recente por gesso nos membros inferiores: 1 ponto
Período recente >3 dias de repouso no leito ou cirurgia de grande porte exigindo anestesia geral ou regional nas últimas 12 semanas: 1 ponto
História pregressa de TVP ou embolia pulmonar: 1 ponto
Probabilidade no mínimo equivalente de um diagnóstico alternativo: subtrair 2 pontos.
Esse teste não foi validado na população gestante e, portanto, não deve ser usado rotineiramente para estratificar o risco de uma gestante com suspeita de TVP. Uma regra de predição clínica, chamada escore LEFt, foi desenvolvida especificamente para a população gestante; no entanto, essa regra ainda precisa ser rigorosamente validada e também não deve ser usada como rotina.[119]Chan WS, Lee A, Spencer FA, et al. Predicting deep venous thrombosis in pregnancy: out in "LEFt" field? Ann Intern Med. 2009 Jul 21;151(2):85-92.
http://www.ncbi.nlm.nih.gov/pubmed/19620161?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Escore de WellsMazzolai L, et al. Diagnosis and management of acute deep vein thrombosis. Eur Heart J. 2018 Dec 14;39(47):4208-18 [Citation ends].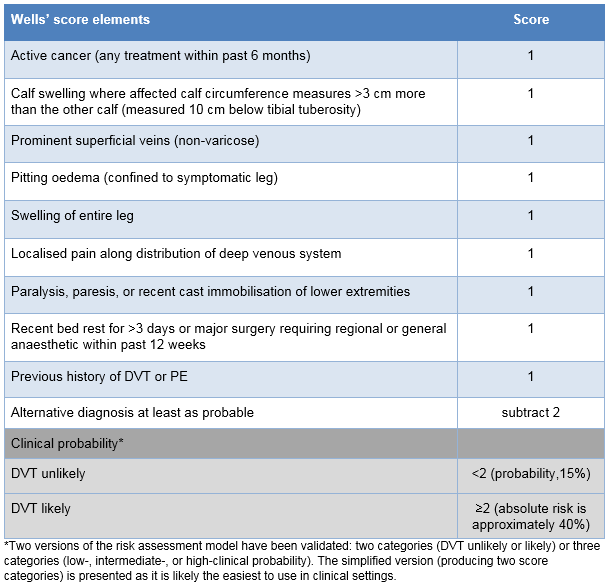
Confirmação de TVP
A confirmação do diagnóstico requer a documentação de um coágulo sanguíneo em um vaso profundo na perna, pelve ou veia cava por um estudo de imagem (ultrassonografia duplex ou estudo com contraste vascular, como a venografia por tomografia computadorizada [TC]).
TVP provável (alta probabilidade clínica)
Exames de imagem, geralmente ultrassonografia duplex ou de compressão, devem ser solicitados para pacientes com (alta) probabilidade (pré-teste) clínica de TVP.[120]American College of Radiology; American Institute of Ultrasound in Medicine; Society of Pediatric Radiology; Society of Radiologists in Ultrasound. ACR-AIUM-SPR-SRU practice parameter for the performance of peripheral venous ultrasound examination. 2024 [internet publication].
https://gravitas.acr.org/PPTS/GetDocumentView?docId=58+&releaseId=2
Nesses pacientes, o nível do dímero D não deve ser realizado; um nível plasmático de dímero D normal não elimina a necessidade de realização de um exame de imagem nessa população de pacientes.[27]Bates SM, Jaeschke R, Stevens SM, et al; American College of Chest Physicians. Diagnosis of DVT: antithrombotic therapy and prevention of thrombosis, 9th ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2012 Feb;141(suppl 2):e351S-418S.
https://journal.chestnet.org/article/S0012-3692(12)60128-7/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/22315267?tool=bestpractice.com
TVP improvável (probabilidade clínica intermediária ou baixa)
Pacientes com improbabilidade (pré-teste) clínica de TVP devem ter os níveis de dímero D testados. Pacientes com dímero D anormal (definido pelo padrão laboratorial ou limiar ajustado - veja abaixo) devem ser submetidos a exames de imagem.[27]Bates SM, Jaeschke R, Stevens SM, et al; American College of Chest Physicians. Diagnosis of DVT: antithrombotic therapy and prevention of thrombosis, 9th ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2012 Feb;141(suppl 2):e351S-418S.
https://journal.chestnet.org/article/S0012-3692(12)60128-7/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/22315267?tool=bestpractice.com
[120]American College of Radiology; American Institute of Ultrasound in Medicine; Society of Pediatric Radiology; Society of Radiologists in Ultrasound. ACR-AIUM-SPR-SRU practice parameter for the performance of peripheral venous ultrasound examination. 2024 [internet publication].
https://gravitas.acr.org/PPTS/GetDocumentView?docId=58+&releaseId=2
Nível quantitativo de dímero D
Dímero D é um produto de metabolização da fibrina com ligação cruzada; portanto, se houver um coágulo agudo, o nível de dímero D provavelmente estará elevado. Um teste de dímero D quantitativo ou altamente sensível é, portanto, útil para descartar a presença de um TVP aguda. Há muitos testes disponíveis para dímero D, mas os melhores são os testes de ensaio de imunoadsorção enzimática altamente sensíveis. Cada um dos testes disponíveis no mercado têm seu próprio valor de corte. O dímero D pode ser relatado em unidades diferentes, portanto, o valor de corte específico para o teste que está sendo usado deve ser anotado.[121]Hasegawa M, Wada H, Yamaguchi T, et al. The evaluation of D-dimer levels for the comparison of fibrinogen and fibrin units using different D-dimer kits to diagnose VTE. Clin Appl Thromb Hemost. 2018 May;24(4):655-62.
http://www.ncbi.nlm.nih.gov/pubmed/28480752?tool=bestpractice.com
O nível de dímero D é indicado em todos os pacientes nos quais a TVP é considerada improvável (por exemplo, escore de Wells <2). Nesses pacientes, um valor normal de dímero D descarta o diagnóstico de TVP.[122]Ten Cate-Hoek AJ, Prins MH. Management studies using a combination of D-dimer test result and clinical probability to rule out venous thromboembolism: a systematic review. J Thromb Haemost. 2005 Nov;3(11):2465-70.
https://onlinelibrary.wiley.com/doi/full/10.1111/j.1538-7836.2005.01556.x
http://www.ncbi.nlm.nih.gov/pubmed/16150049?tool=bestpractice.com
Esse alto valor preditivo negativo é útil para reduzir a necessidade de novas imagens sem valor ou da anticoagulação imediata com seus riscos associados. Um teste de dímero D elevado e anormal, quando combinado com uma baixa probabilidade clínica de TVP, deve levar o médico a prosseguir com os exames de imagem.
Os médicos não devem solicitar a medição do dímero D em pacientes com alta probabilidade clínica de TVP; indica-se a realização imediata de um exame de imagem.[27]Bates SM, Jaeschke R, Stevens SM, et al; American College of Chest Physicians. Diagnosis of DVT: antithrombotic therapy and prevention of thrombosis, 9th ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2012 Feb;141(suppl 2):e351S-418S.
https://journal.chestnet.org/article/S0012-3692(12)60128-7/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/22315267?tool=bestpractice.com
Em pacientes ambulatoriais com suspeita de evento tromboembólico venoso, testes do dímero D no local de atendimento podem contribuir com informações importantes e orientar o manejo do paciente com um escore de baixa probabilidade em uma regra de decisão clínica.[123]Geersing GJ, Janssen KJ, Oudega R, et al. Excluding venous thromboembolism using point of care D-dimer tests in outpatients: a diagnostic meta-analysis. BMJ. 2009 Aug 14;339:b2990.
https://www.bmj.com/content/339/bmj.b2990
http://www.ncbi.nlm.nih.gov/pubmed/19684102?tool=bestpractice.com
Um dímero D negativo, por exemplo, descarta TVP quando a probabilidade pré-teste é baixa.
O dímero D não é um teste definitivo. Níveis elevados são altamente sensíveis, mas inespecíficos.[117]Blann AD, Lip GY. Venous thromboembolism. BMJ. 2006 Jan 28;332(7535):215-9.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1352055
http://www.ncbi.nlm.nih.gov/pubmed/16439400?tool=bestpractice.com
[124]Fancher TL, White RH, Kravitz RL. Combined use of rapid D-dimer testing and estimation of clinical probability in the diagnosis of deep vein thrombosis: systematic review. BMJ. 2004 Oct 9;329(7470):821. [Erratum in: BMJ. 2004 Nov 20;329(7476):1236.]
https://www.bmj.com/content/329/7470/821
http://www.ncbi.nlm.nih.gov/pubmed/15383452?tool=bestpractice.com
[125]Kearon C, Ginsberg JS, Douketis J, et al. Management of suspected deep venous thrombosis in outpatients by using clinical assessment and D-dimer testing. Ann Intern Med. 2001 Jul 17;135(2):108-11.
http://www.ncbi.nlm.nih.gov/pubmed/11453710?tool=bestpractice.com
É frequentemente anormal em pacientes mais velhos, agudamente enfermos, com doenças hepáticas subjacentes, com infecção ou gestantes.
Independentemente do grupo de pacientes, o dímero D tem um baixo valor preditivo positivo. As abordagens para mitigar a baixa especificidade do dímero D têm incluído o ajuste do valor de corte com base na idade do paciente (por exemplo, idade [anos] × 10 microgramas/L [usando ensaios de dímero D com um corte de 500 microgramas/L] em pacientes >50 anos) ou pela probabilidade pré-teste de TVP (se estiver usando um modelo de avaliação de risco com três categorias).[126]Takach Lapner S, Julian JA, Linkins LA, et al. Comparison of clinical probability-adjusted D-dimer and age-adjusted D-dimer interpretation to exclude venous thromboembolism. Thromb Haemost. 2017 Oct 5;117(10):1937-43.
http://www.ncbi.nlm.nih.gov/pubmed/28771280?tool=bestpractice.com
[127]Lim W, Le Gal G, Bates SM, et al. American Society of Hematology 2018 guidelines for management of venous thromboembolism: diagnosis of venous thromboembolism. Blood Adv. 2018 Nov 27;2(22):3226-56; reaffirmed 2022.
https://ashpublications.org/bloodadvances/article/2/22/3226/16134/American-Society-of-Hematology-2018-guidelines-for
http://www.ncbi.nlm.nih.gov/pubmed/30482764?tool=bestpractice.com
O ensaio de dímero D tem uma função limitada na gestação devido a seu aumento natural em cada trimestre.[128]Francalanci I, Comeglio P, Liotta AA, et al. D-dimer concentrations during normal pregnancy, as measured by ELISA. Thromb Res. 1995 Jun 1;78(5):399-405.
http://www.ncbi.nlm.nih.gov/pubmed/7660356?tool=bestpractice.com
No entanto, um teste de dímero D negativo pode ser útil para descartar o diagnóstico de TVP nesses pacientes.[129]Chan WS, Chunilal S, Lee A, et al. A red blood cell agglutination D-dimer test to exclude deep venous thrombosis in pregnancy. Ann Intern Med. 2007 Aug 7;147(3):165-70.
http://www.ncbi.nlm.nih.gov/pubmed/17679704?tool=bestpractice.com
Exames de imagem iniciais
Ultrassonografia duplex (DUS) venosa
A DUS venosa é o teste de primeira linha recomendado em todos os pacientes com um escore de Wells igual ou maior que 2, ou em pacientes com um escore de Wells <2 que têm um nível elevado de dímero D.[120]American College of Radiology; American Institute of Ultrasound in Medicine; Society of Pediatric Radiology; Society of Radiologists in Ultrasound. ACR-AIUM-SPR-SRU practice parameter for the performance of peripheral venous ultrasound examination. 2024 [internet publication].
https://gravitas.acr.org/PPTS/GetDocumentView?docId=58+&releaseId=2
O diagnóstico de coágulo agudo se baseia na incapacidade de retrair por completo as paredes da veia no plano transversal ao pressionar a veia com um transdutor (a presença do trombo impede a compressão).[120]American College of Radiology; American Institute of Ultrasound in Medicine; Society of Pediatric Radiology; Society of Radiologists in Ultrasound. ACR-AIUM-SPR-SRU practice parameter for the performance of peripheral venous ultrasound examination. 2024 [internet publication].
https://gravitas.acr.org/PPTS/GetDocumentView?docId=58+&releaseId=2
[Figure caption and citation for the preceding image starts]: Plano ultrassonográfico de eixo curto exibindo a veia femoral e a veia femoral profunda adjacentes à artéria femoral antes (à esquerda) e após (à direita) a compressãoDo acervo de Jeffrey W. Olin; usado com permissão [Citation ends].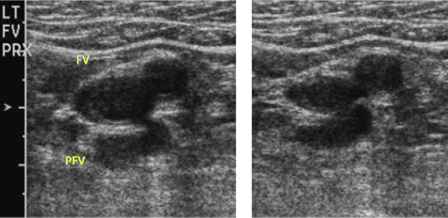
A ultrassonografia duplex (DUS) venosa tem alta sensibilidade e especificidade superior a 95%.[130]Segal JB, Eng J, Tamariz LJ, et al. Review of the evidence on diagnosis of deep venous thrombosis and pulmonary embolism. Ann Fam Med. 2007 Jan-Feb;5(1):63-73.
https://www.annfammed.org/content/5/1/63
http://www.ncbi.nlm.nih.gov/pubmed/17261866?tool=bestpractice.com
A ultrassonografia venosa tem alta sensibilidade, pois: 1) as veias profundas nos membros inferiores são facilmente visualizadas; 2) verifica várias áreas, tornando provável a detecção de pelo menos uma porção do coágulo e 3) a compressão identifica prontamente trombos intravasculares.
Existem duas técnicas bem validadas para realizar a ultrassonografia venosa do membro inferior. A ultrassonografia de todo o membro inferior avalia as veias da coxa e da panturrilha. Leva mais tempo para ser realizado, é tecnicamente mais exigente e identifica TVP da veia da panturrilha, que pode se resolver sem tratamento (portanto, pode levar a um diagnóstico excessivo e potencialmente a um tratamento excessivo com anticoagulação, sujeitando o paciente a possíveis complicações hemorrágicas). No entanto, é capaz de chegar a uma conclusão diagnóstica em uma única sessão.[120]American College of Radiology; American Institute of Ultrasound in Medicine; Society of Pediatric Radiology; Society of Radiologists in Ultrasound. ACR-AIUM-SPR-SRU practice parameter for the performance of peripheral venous ultrasound examination. 2024 [internet publication].
https://gravitas.acr.org/PPTS/GetDocumentView?docId=58+&releaseId=2
A DUS proximal avalia apenas as veias acima da panturrilha. Embora mais rápida e mais simples, se negativa, deve ser repetida 5 a 7 dias depois para descartar quaisquer TVPs na veia da panturrilha não detectadas que se propagaram em direção proximal.
A ultrassonografia não é capaz de fornecer a idade exata de um coágulo venoso, mas a comparação com estudos de imagem anteriores, se disponível, é um método confiável para diferenciar uma trombose aguda de uma preexistente.
Pode-se limitar o exame de ultrassonografia ao sistema venoso profundo proximal, contanto que os pacientes de alta probabilidade ou os que apresentam um dímero D positivo e que tenham uma ultrassonografia proximal inicialmente normal sejam submetidos a um novo exame em 5-7 dias.[131]Bernardi E, Camporese G, Büller HR, et al; Erasmus Study Group. Serial 2-point ultrasonography plus D-dimer vs whole-leg color-coded Doppler ultrasonography for diagnosing suspected symptomatic deep vein thrombosis: a randomized controlled trial. JAMA. 2008 Oct 8;300(14):1653-9.
https://jamanetwork.com/journals/jama/fullarticle/1107744
http://www.ncbi.nlm.nih.gov/pubmed/18840838?tool=bestpractice.com
Uma estratégia de ultrassonografia em série talvez seja necessária para descartar a extensão proximal do trombo nas veias poplíteas ou além.[120]American College of Radiology; American Institute of Ultrasound in Medicine; Society of Pediatric Radiology; Society of Radiologists in Ultrasound. ACR-AIUM-SPR-SRU practice parameter for the performance of peripheral venous ultrasound examination. 2024 [internet publication].
https://gravitas.acr.org/PPTS/GetDocumentView?docId=58+&releaseId=2
Em pacientes de alta probabilidade, a repetição da ultrassonografia é indicada em 5-7 dias se a ultrassonografia inicial estiver normal.
Em pacientes de baixa probabilidade, a repetição da ultrassonografia é indicada em 5-7 dias se o nível do dímero D estiver elevado e a ultrassonografia inicial estiver normal.
A taxa posterior de tromboembolismo venoso após uma avaliação diagnóstica negativa não parece diferir significativamente entre a ultrassonografia de todo o membro inferior e a ultrassonografia proximal serial.[131]Bernardi E, Camporese G, Büller HR, et al; Erasmus Study Group. Serial 2-point ultrasonography plus D-dimer vs whole-leg color-coded Doppler ultrasonography for diagnosing suspected symptomatic deep vein thrombosis: a randomized controlled trial. JAMA. 2008 Oct 8;300(14):1653-9.
https://jamanetwork.com/journals/jama/fullarticle/1107744
http://www.ncbi.nlm.nih.gov/pubmed/18840838?tool=bestpractice.com
A DUS venosa é o exame inicial de escolha para gestantes com suspeita de TVP. O American College of Chest Physicians defende o uso da ultrassonografia proximal em série no caso de suspeita de TVP em gestantes.[27]Bates SM, Jaeschke R, Stevens SM, et al; American College of Chest Physicians. Diagnosis of DVT: antithrombotic therapy and prevention of thrombosis, 9th ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2012 Feb;141(suppl 2):e351S-418S.
https://journal.chestnet.org/article/S0012-3692(12)60128-7/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/22315267?tool=bestpractice.com
Dopplerfluxometria colorida
Dopplerfluxometria colorida e onda de pulso são às vezes realizadas em conjunto com uma ultrassonografia em modo B. Os achados podem incluir fluxo espontâneo reduzido ou ausente, ausência de variação respiratória, ecos intraluminais ou anormalidades de patência do fluxo colorido. Uma sonda curvilínea pode ser usada para tentar visualizar as veias ilíacas, mas essa modalidade não permite a compressão. A ausência de variações respiratórias na onda de pulso do Doppler levanta a suspeita de uma obstrução venosa proximal.[120]American College of Radiology; American Institute of Ultrasound in Medicine; Society of Pediatric Radiology; Society of Radiologists in Ultrasound. ACR-AIUM-SPR-SRU practice parameter for the performance of peripheral venous ultrasound examination. 2024 [internet publication].
https://gravitas.acr.org/PPTS/GetDocumentView?docId=58+&releaseId=2
O exame tem baixa sensibilidade (75%) e especificidade média (85%).[132]Remy-Jardin M, Remy J, Deschildre F, et al. Diagnosis of pulmonary embolism with spiral CT: comparison with pulmonary angiography and scintigraphy. Radiology. 1996 Sep;200(3):699-706.
http://www.ncbi.nlm.nih.gov/pubmed/8756918?tool=bestpractice.com
[133]Lensing AW, Doris CI, McGrath FP, et al. A comparison of compression ultrasound with color Doppler ultrasound for the diagnosis of symptomless postoperative deep vein thrombosis. Arch Intern Med. 1997 Apr 14;157(7):765-8.
http://www.ncbi.nlm.nih.gov/pubmed/9125008?tool=bestpractice.com
A TC com contraste (venografia por TC) pode ser mais precisa do que a ultrassonografia na detecção de trombose em veias maiores do abdome e pelve e pode ser utilizada quando houver suspeita clínica ou sugestão de uma trombose mais proximal por padrões de fluxo na ultrassonografia com Doppler.[132]Remy-Jardin M, Remy J, Deschildre F, et al. Diagnosis of pulmonary embolism with spiral CT: comparison with pulmonary angiography and scintigraphy. Radiology. 1996 Sep;200(3):699-706.
http://www.ncbi.nlm.nih.gov/pubmed/8756918?tool=bestpractice.com
Investigações laboratoriais
Outras investigações laboratoriais raramente têm algum valor no diagnóstico de uma TVP aguda. Ocasionalmente, os exames laboratoriais podem indicar uma causa subjacente de uma TVP recém-diagnosticada, como anormalidades que sugerem a presença de uma malignidade (por exemplo, anemia ou leucopenia no hemograma completo). Uma alta contagem plaquetária pode sugerir trombocitose essencial ou doença mieloproliferativa. Contagem plaquetária basal, tempo de tromboplastina parcial ativada, razão normalizada internacional, ureia e creatinina são importantes antes de iniciar a anticoagulação, dependendo do agente anticoagulante escolhido para a terapia. A contagem plaquetária baixa pode impedir o uso de alguns anticoagulantes. Os testes da função hepática podem detectar anormalidades, impossibilitando o uso de certos anticoagulantes porque alguns não são aprovados em vários graus de disfunção hepática.
Rastreamento da trombofilia
Normalmente, a trombofilia refere-se a cinco condições hereditárias (fator V de Leiden, gene da protrombina 20210A, deficiências de antitrombina, deficiência de proteína C e deficiência de proteína S) e à síndrome antifosfolipídica (uma doença adquirida). No entanto, muitas variantes genéticas e doenças adquiridas alteram o risco de trombose.[134]Stevens SM, Woller SC, Bauer KA, et al. Guidance for the evaluation and treatment of hereditary and acquired thrombophilia. J Thromb Thrombolysis. 2016 Jan;41(1):154-64.
https://link.springer.com/article/10.1007/s11239-015-1316-1
http://www.ncbi.nlm.nih.gov/pubmed/26780744?tool=bestpractice.com
As indicações para rastreamento são controversas.[134]Stevens SM, Woller SC, Bauer KA, et al. Guidance for the evaluation and treatment of hereditary and acquired thrombophilia. J Thromb Thrombolysis. 2016 Jan;41(1):154-64.
https://link.springer.com/article/10.1007/s11239-015-1316-1
http://www.ncbi.nlm.nih.gov/pubmed/26780744?tool=bestpractice.com
[135]Connors JM. Thrombophilia testing and venous thrombosis. N Engl J Med. 2017 Sep 21;377(12):1177-87.
http://www.ncbi.nlm.nih.gov/pubmed/28930509?tool=bestpractice.com
A trombofilia hereditária não modifica suficientemente o risco predito de trombose recorrente a ponto de afetar as decisões de tratamento e não aumenta significativamente o risco predito de tromboembolismo venoso recorrente após uma TVP com fatores precipitantes; uma abordagem conservadora em relação aos exames é razoável e, em geral, as diretrizes desencorajam a realização de exames neste cenário.[18]Stevens SM, Woller SC, Kreuziger LB, et al. Antithrombotic therapy for VTE disease: second update of the CHEST guideline and expert panel report. Chest. 2021 Dec;160(6):e545-608.
https://journal.chestnet.org/article/S0012-3692(21)01506-3/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34352278?tool=bestpractice.com
[55]Society for Vascular Medicine. Five things physicians and patients should question. Choosing Wisely, an initiative of the ABIM Foundation. 2022 [internet publication].
https://web.archive.org/web/20230209062506/https://www.choosingwisely.org/societies/society-for-vascular-medicine
[56]American Society of Hematology. Ten things physicians and patients should question. Choosing Wisely, an initiative of the ABIM Foundation. 2021.
https://web.archive.org/web/20230316185857/https://www.choosingwisely.org/societies/american-society-of-hematology
Algumas diretrizes sugerem a testagem apenas nas situações em que o resultado provavelmente altere a decisão clínica (como em pacientes com TVP sem fatores precipitantes ou EP que estejam considerando interromper os anticoagulantes).[19]National Institute for Health and Care Excellence. Venous thromboembolic diseases: diagnosis, management and thrombophilia testing. Aug 2023 [internet publication].
https://www.nice.org.uk/guidance/ng158
[54]Middeldorp S, Nieuwlaat R, Baumann Kreuziger L, et al. American Society of Hematology 2023 guidelines for management of venous thromboembolism: thrombophilia testing. Blood Adv. 2023 Nov 28;7(22):7101-38.
https://ashpublications.org/bloodadvances/article/7/22/7101/495845/American-Society-of-Hematology-2023-guidelines-for
http://www.ncbi.nlm.nih.gov/pubmed/37195076?tool=bestpractice.com
[136]Klok FA, Ageno W, Ay C, et al. Optimal follow-up after acute pulmonary embolism: a position paper of the European Society of Cardiology Working Group on Pulmonary Circulation and Right Ventricular Function, in collaboration with the European Society of Cardiology Working Group on Atherosclerosis and Vascular Biology, endorsed by the European Respiratory Society. Eur Heart J. 2022 Jan 25;43(3):183-9.
https://academic.oup.com/eurheartj/article/43/3/183/6454843
http://www.ncbi.nlm.nih.gov/pubmed/34875048?tool=bestpractice.com
Caso o exame de trombofilia hereditária seja considerado, ele deve ser adiado até, pelo menos, 3 meses de terapia anticoagulante, pois alguns exames de trombofilia são influenciados pela presença de trombose aguda ou de terapia anticoagulante.[134]Stevens SM, Woller SC, Bauer KA, et al. Guidance for the evaluation and treatment of hereditary and acquired thrombophilia. J Thromb Thrombolysis. 2016 Jan;41(1):154-64.
https://link.springer.com/article/10.1007/s11239-015-1316-1
http://www.ncbi.nlm.nih.gov/pubmed/26780744?tool=bestpractice.com
Síndrome antifosfolipídica
Os anticorpos antifosfolipídeos podem predizer um risco mais alto de trombose futura após um evento de tromboembolismo venoso inicial e podem afetar a escolha da terapia.[62]Garcia D, Erkan D. Diagnosis and management of the antiphospholipid syndrome. N Engl J Med. 2018 May 24;378(21):2010-21.
http://www.ncbi.nlm.nih.gov/pubmed/29791828?tool=bestpractice.com
Há controvérsias sobre a preferência entre um rastreamento amplo para anticorpos antifosfolipídeos ou um rastreamento apenas com base na suspeita clínica.[137]Fazili M, Stevens SM, Woller SC. Direct oral anticoagulants in antiphospholipid syndrome with venous thromboembolism: impact of the European Medicines Agency guidance. Res Pract Thromb Haemost. 2020 Jan;4(1):9-12.
https://www.rpthjournal.org/article/S2475-0379(22)01960-4/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/31989078?tool=bestpractice.com
Algumas diretrizes sugerem a testagem apenas em situações em que o resultado provavelmente altere a decisão clínica (como em pacientes com TVP ou EP sem fatores precipitantes que estejam considerando interromper os anticoagulantes; no entanto, essas diretrizes recomendam procurar aconselhamento especializado, pois esses testes podem ser afetados pelos anticoagulantes).[19]National Institute for Health and Care Excellence. Venous thromboembolic diseases: diagnosis, management and thrombophilia testing. Aug 2023 [internet publication].
https://www.nice.org.uk/guidance/ng158
Para o rastreamento de anticorpos antifosfolipídeos, os anticorpos anticardiolipina e antibeta 2-glicoproteína I podem ser realizados independentemente da presença de anticoagulantes; entretanto, a maioria dos anticoagulantes interfere nos ensaios de anticoagulante lúpico.[62]Garcia D, Erkan D. Diagnosis and management of the antiphospholipid syndrome. N Engl J Med. 2018 May 24;378(21):2010-21.
http://www.ncbi.nlm.nih.gov/pubmed/29791828?tool=bestpractice.com
Testes para doenças subjacentes
O câncer oculto está presente em aproximadamente 3% a 5% dos pacientes com TVP sem fatores precipitantes.[138]Timp JF, Braekkan SK, Versteeg HH, et al. Epidemiology of cancer-associated venous thrombosis. Blood. 2013 Sep 5;122(10):1712-23.
https://ashpublications.org/blood/article/122/10/1712/31702/Epidemiology-of-cancer-associated-venous
http://www.ncbi.nlm.nih.gov/pubmed/23908465?tool=bestpractice.com
No entanto, investigações extensivas (além dos exames laboratoriais de rotina e rastreamento de rotina apropriado para a idade) para câncer em pacientes com primeiro TVP sem fatores precipitantes não são indicadas rotineiramente, pois não demonstraram de forma convincente melhorar o prognóstico ou a mortalidade.[139]Piccioli A, Lensing AW, Prins MH, et al; SOMIT Investigators Group. Extensive screening for occult malignant disease in idiopathic venous thromboembolism: a prospective randomized clinical trial. J Thromb Haemost. 2004 Jun;2(6):884-9.
https://onlinelibrary.wiley.com/doi/full/10.1111/j.1538-7836.2004.00720.x
http://www.ncbi.nlm.nih.gov/pubmed/15140122?tool=bestpractice.com
[140]Prandoni P, Falanga A, Piccioli A. Cancer and venous thromboembolism. Lancet Oncol. 2005 Jun;6(6):401-10.
http://www.ncbi.nlm.nih.gov/pubmed/15925818?tool=bestpractice.com
[141]Carrier M, Lazo-Langner A, Shivakumar S, et al; SOME Investigators. Screening for occult cancer in unprovoked venous thromboembolism. N Engl J Med. 2015 Aug 20;373(8):697-704.
https://www.nejm.org/doi/10.1056/NEJMoa1506623
http://www.ncbi.nlm.nih.gov/pubmed/26095467?tool=bestpractice.com
[142]Robertson L, Broderick C, Yeoh SE, et al. Effect of testing for cancer on cancer- or venous thromboembolism (VTE)-related mortality and morbidity in people with unprovoked VTE. Cochrane Database Syst Rev. 2021 Oct 1;(10):CD010837.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD010837.pub5/full
http://www.ncbi.nlm.nih.gov/pubmed/34597414?tool=bestpractice.com
Sinais ou sintomas que sugerem uma possível neoplasia maligna devem ser investigados, se presentes.
Gestação
A suspeita clínica de TVP em gestantes é desafiadora devido à sobreposição dos sintomas associados a gestação e trombose. Além disso, há uma prevalência maior de trombose da veia ilíaca em gestantes em comparação com pacientes não gestantes, o que pode fazer com que o diagnóstico preciso seja ainda mais desafiador.[143]Chan WS, Spencer FA, Ginsberg JS. Anatomic distribution of deep vein thrombosis in pregnancy. CMAJ. 2010 Apr 20;182(7):657-60.
https://www.cmaj.ca/content/182/7/657
http://www.ncbi.nlm.nih.gov/pubmed/20351121?tool=bestpractice.com
O ensaio de dímero D tem uma função limitada na gestação devido a seu aumento natural a cada trimestre.[128]Francalanci I, Comeglio P, Liotta AA, et al. D-dimer concentrations during normal pregnancy, as measured by ELISA. Thromb Res. 1995 Jun 1;78(5):399-405.
http://www.ncbi.nlm.nih.gov/pubmed/7660356?tool=bestpractice.com
No entanto, um teste de dímero D negativo pode ser útil para descartar o diagnóstico de TVP nesses pacientes.[129]Chan WS, Chunilal S, Lee A, et al. A red blood cell agglutination D-dimer test to exclude deep venous thrombosis in pregnancy. Ann Intern Med. 2007 Aug 7;147(3):165-70.
http://www.ncbi.nlm.nih.gov/pubmed/17679704?tool=bestpractice.com
O escore de Wells não foi validado na população gestante e, portanto, não deve ser usado rotineiramente para estratificar o risco de uma paciente gestante com suspeita de TVP. Uma regra de predição clínica, chamada escore LEFt, foi desenvolvida especificamente para a população gestante. Essa regra ainda precisa ser mais rigorosamente validada e não deve ser usada como rotina.[119]Chan WS, Lee A, Spencer FA, et al. Predicting deep venous thrombosis in pregnancy: out in "LEFt" field? Ann Intern Med. 2009 Jul 21;151(2):85-92.
http://www.ncbi.nlm.nih.gov/pubmed/19620161?tool=bestpractice.com
Assim, o diagnóstico correto dependerá de um alto índice de suspeita e do acompanhamento rigoroso. A DUS venosa continua sendo o teste inicial de escolha para gestantes com suspeita de TVP. Vários estudos que investigam o papel de uma única ultrassonografia de todo o membro inferior ou ultrassonografia de compressão proximal em série para o diagnóstico de TVP foram reunidos em uma metanálise.[144]Chan WS, Spencer FA, Lee AY, et al. Safety of withholding anticoagulation in pregnant women with suspected deep vein thrombosis following negative serial compression ultrasound and iliac vein imaging. CMAJ. 2013 Mar 5;185(4):E194-200.
https://www.cmaj.ca/content/185/4/E194
http://www.ncbi.nlm.nih.gov/pubmed/23318405?tool=bestpractice.com
[145]Le Gal G, Prins AM, Righini M, et al. Diagnostic value of a negative single complete compression ultrasound of the lower limbs to exclude the diagnosis of deep venous thrombosis in pregnant or postpartum women: a retrospective hospital-based study. Thromb Res. 2006;118(6):691-7.
http://www.ncbi.nlm.nih.gov/pubmed/16414102?tool=bestpractice.com
[146]Ratiu A, Navolan D, Spatariu I, et al. Diagnostic value of a negative single color duplex ultrasound in deep vein thrombosis suspicion during pregnancy. Rev Med Chir Soc Med Nat Iasi. 2010 Apr-Jun;114(2):454-6.
http://www.ncbi.nlm.nih.gov/pubmed/20700985?tool=bestpractice.com
[147]Linnemann B, Bauersachs R, Rott H, et al. Diagnosis of pregnancy-associated venous thromboembolism - position paper of the Working Group in Women's Health of the Society of Thrombosis and Haemostasis (GTH). Vasa. 2016;45(2):87-101.
http://www.ncbi.nlm.nih.gov/pubmed/27058795?tool=bestpractice.com
[148]Al Lawati K, Aljazeeri J, Bates SM, et al. Ability of a single negative ultrasound to rule out deep vein thrombosis in pregnant women: a systematic review and meta-analysis. J Thromb Haemost. 2020 Feb;18(2):373-80.
https://onlinelibrary.wiley.com/doi/full/10.1111/jth.14650
http://www.ncbi.nlm.nih.gov/pubmed/31557394?tool=bestpractice.com
A taxa de falsos-negativos dessa abordagem é baixa, mas o número absoluto de pacientes incluídas nos ensaios é modesto. Por causa da maior prevalência de trombos da veia pélvica isolados nessas pacientes, as diretrizes também recomendam um baixo limiar para obter exames de imagem adicionais (por exemplo, ultrassonografia da veia ilíaca ou venografia por ressonância magnética abdominal) em pacientes com suspeita de trombose venosa abdominal/pélvica (isto é, edema do membro inferior, dor nas nádegas ou dorsalgia).[27]Bates SM, Jaeschke R, Stevens SM, et al; American College of Chest Physicians. Diagnosis of DVT: antithrombotic therapy and prevention of thrombosis, 9th ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2012 Feb;141(suppl 2):e351S-418S.
https://journal.chestnet.org/article/S0012-3692(12)60128-7/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/22315267?tool=bestpractice.com


