síndrome de Peutz-Jeghers
- Visão geral
- Teoria
- Diagnóstico
- Tratamento
- ACOMPANHAMENTO
- Recursos
Algoritmo de tratamento
Observe que as formulações/vias e doses podem diferir entre nomes e marcas de medicamentos, formulários de medicamentos ou localidades. As recomendações de tratamento são específicas para os grupos de pacientes:ver aviso legal
polipose confirmada inicialmente: sintomática ou assintomática
vigilância endoscópica inicial + excisão de pólipos
Recomenda-se vigilância gastrointestinal para todos os pacientes que atenderem aos critérios de diagnóstico. Isso pode ser realizado por meio de videoendoscopia por cápsula (VEC) ou enterografia por tomografia computadorizada/ressonância magnética para visualizar o intestino delgado, bem como endoscopia digestiva alta (EDA) e colonoscopia para investigar pólipos colorretais e no trato gastrointestinal superior.[22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436
As diretrizes diferem em relação ao limiar e tamanho no qual os pólipos assintomáticos do intestino delgado devem ser removidos, embora todas concordem que qualquer pólipo sintomático deva ser removido, independente do tamanho. As diretrizes dos EUA recomendam a remoção de pólipos assintomáticos >10 milímetros de diâmetro, enquanto as diretrizes europeias recomendam um limiar maior de >15-20 milímetros.[17]Latchford A, Cohen S, Auth M, et al. Management of Peutz-Jeghers syndrome in children and adolescents: a position paper from the ESPGHAN Polyposis Working Group. J Pediatr Gastroenterol Nutr. 2019 Mar;68(3):442-52. https://journals.lww.com/jpgn/Fulltext/2019/03000/Management_of_Peutz_Jeghers_Syndrome_in_Children.31.aspx http://www.ncbi.nlm.nih.gov/pubmed/30585892?tool=bestpractice.com [18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 [25]Monahan KJ, Bradshaw N, Dolwani S, et al. Guidelines for the management of hereditary colorectal cancer from the British Society of Gastroenterology (BSG)/Association of Coloproctology of Great Britain and Ireland (ACPGBI)/United Kingdom Cancer Genetics Group (UKCGG). Gut. 2020 Mar;69(3):411-44. https://gut.bmj.com/content/69/3/411.long http://www.ncbi.nlm.nih.gov/pubmed/31780574?tool=bestpractice.com [26]van Leerdam ME, Roos VH, van Hooft JE, et al. Endoscopic management of polyposis syndromes: European Society of Gastrointestinal Endoscopy (ESGE) guideline. Endoscopy. 2019 Sep;51(9):877-95. https://www.thieme-connect.com/products/ejournals/html/10.1055/a-0965-0605 http://www.ncbi.nlm.nih.gov/pubmed/31342472?tool=bestpractice.com [28]Wagner A, Aretz S, Auranen A, et al. The management of Peutz-Jeghers syndrome: European Hereditary Tumour Group (EHTG) guideline. J Clin Med. 2021 Jan 27;10(3):473. https://www.mdpi.com/2077-0383/10/3/473/htm http://www.ncbi.nlm.nih.gov/pubmed/33513864?tool=bestpractice.com A polipectomia é realizada via endoscopia alta ou enteroscopia por balão simples ou duplo, dependendo da localização dos pólipos. Uma série de 34 pacientes com polipose hamartomatosa no intestino delgado revelou que a enteroscopia por balão duplo foi bem-sucedida em mais de 80% dos pacientes e teve uma margem de segurança aceitável.[46]Gorospe EC, Alexander JA, Bruining DH, et al. Performance of double-balloon enteroscopy for the management of small bowel polyps in hamartomatous polyposis syndromes. J Gastroenterol Hepatol. 2013 Feb;28(2):268-73. http://www.ncbi.nlm.nih.gov/pubmed/23190124?tool=bestpractice.com A cirurgia pode ser necessária na presença de neoplasia, ou se o tamanho do pólipo ou o número impedir a remoção endoscópica. Ela também pode ser necessária em pacientes com intussuscepção ou obstrução do intestino delgado.[40]Valle L, Monahan KJ. Genetic predisposition to gastrointestinal polyposis: syndromes, tumour features, genetic testing, and clinical management. Lancet Gastroenterol Hepatol. 2024 Jan;9(1):68-82. http://www.ncbi.nlm.nih.gov/pubmed/37931640?tool=bestpractice.com Em casos de intussuscepção causada por um ponto inicial patológico devido à síndrome de Peutz-Jeghers, a redução radiográfica geralmente não é bem-sucedida e pode ser necessária cirurgia.[47]Inoue S, Odaka A, Muta Y, et al. Small bowel intussusception secondary to intestinal submucosal cyst in an infant. J Pediatr Surg Case Rep. 2022;80(102248):102248. https://www.sciencedirect.com/science/article/pii/S2213576622000756 Há algumas evidências de que o tratamento endoscópico, em vez do cirúrgico, da intussuscepção do intestino delgado é uma opção.[48]Funayama Y, Shinozaki S, Yano T, et al. Advancements in endoscopic management of small-bowel polyps in Peutz-Jeghers syndrome and familial adenomatous polyposis. Therap Adv Gastroenterol. 2023 Dec 30:17:17562848231218561. https://pmc.ncbi.nlm.nih.gov/articles/PMC10757794 http://www.ncbi.nlm.nih.gov/pubmed/38164364?tool=bestpractice.com Algumas autoridades recomendam uma tentativa de eliminar os pólipos do intestino delgado durante a laparotomia, por meio de uma endoscopia intraoperatória com polipectomia ou, para pólipos maiores, por meio de enterotomia. Essa abordagem agressiva no diagnóstico e ressecção de pólipos do intestino delgado ("limpeza completa") foi associada a um maior intervalo entre cirurgias subsequentes e a uma diminuição no total de operações.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [42]Oncel M, Remzi FH, Church JM, et al. Benefits of "clean sweep" in Peutz-Jegher's patients. Colorectal Dis. 2004 Sep;6(5):332-5. http://www.ncbi.nlm.nih.gov/pubmed/15335366?tool=bestpractice.com [43]Edwards DP, Khosraviani K, Stafferton R, et al. Long-term results of polyp clearance by intraoperative enteroscopy in the Peutz-Jeghers syndrome. Dis Colon Rectum. 2003 Jan;46(1):48-50. http://www.ncbi.nlm.nih.gov/pubmed/12544521?tool=bestpractice.com [44]Zanoni EC, Averbach M, Borges JL, et al. Laparoscopic treatment of intestinal intussusception in the Peutz-Jeghers syndrome: case report and review of the literature. Surg Laparosc Endosc Percutan Tech. 2003 Aug;13(4):280-2. http://www.ncbi.nlm.nih.gov/pubmed/12960794?tool=bestpractice.com
Há dados limitados para orientar sobre o tamanho dos pólipos que devem ser submetidos à polipectomia no estômago ou no cólon.[17]Latchford A, Cohen S, Auth M, et al. Management of Peutz-Jeghers syndrome in children and adolescents: a position paper from the ESPGHAN Polyposis Working Group. J Pediatr Gastroenterol Nutr. 2019 Mar;68(3):442-52.
https://journals.lww.com/jpgn/Fulltext/2019/03000/Management_of_Peutz_Jeghers_Syndrome_in_Children.31.aspx
http://www.ncbi.nlm.nih.gov/pubmed/30585892?tool=bestpractice.com
A US Multi-Society Task Force on Colorectal Cancer é a única organização que fornece uma recomendação específica; ela orienta a remoção de pólipos >5 milímetros de diâmetro e a tentativa de remoção de todos os pólipos, caso seja endoscopicamente viável.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85.
https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com
Às vezes, a colectomia é necessária e deve ser considerada se o manejo colonoscópico for difícil e, especialmente, se for encontrada alteração neoplásica em pólipos cólicos.[8]Syngal S, Brand RE, Church JM, et al; American College of Gastroenterology. ACG clinical guideline: genetic testing and management of hereditary gastrointestinal cancer syndromes. Am J Gastroenterol. 2015 Feb;110(2):223-62.
https://journals.lww.com/ajg/Fulltext/2015/02000/ACG_Clinical_Guideline__Genetic_Testing_and.8.aspx
http://www.ncbi.nlm.nih.gov/pubmed/25645574?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Pólipo hamartomatoso identificado no intestino delgado por endoscopia por cápsulaDo acervo de Dra. Carol A. Burke, usado com permissão [Citation ends].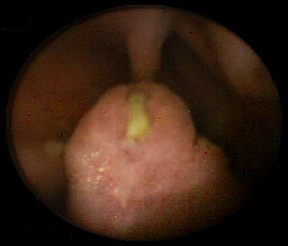 [Figure caption and citation for the preceding image starts]: Massa polipoide no intestino delgadoDo acervo do Dr. James Church, usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Massa polipoide no intestino delgadoDo acervo do Dr. James Church, usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Ondulação serosa característica resultante de hamartoma pedunculado no intestino delgado de paciente com síndrome de Peutz-Jeghers (SPJ)Do acervo do Dr. James Church, usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Ondulação serosa característica resultante de hamartoma pedunculado no intestino delgado de paciente com síndrome de Peutz-Jeghers (SPJ)Do acervo do Dr. James Church, usado com permissão [Citation ends].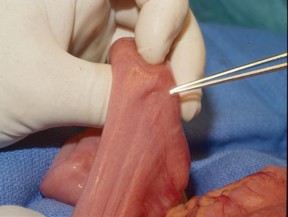 [Figure caption and citation for the preceding image starts]: Endoscopia intraoperatóriaDo acervo do Dr. James Church, usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Endoscopia intraoperatóriaDo acervo do Dr. James Church, usado com permissão [Citation ends].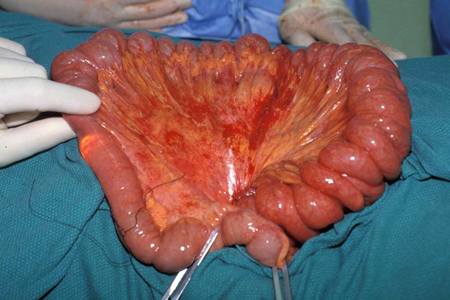 [Figure caption and citation for the preceding image starts]: Coleta de pólipo hamartomatoso após 'limpeza completa'Do acervo do Dr. James Church, usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Coleta de pólipo hamartomatoso após 'limpeza completa'Do acervo do Dr. James Church, usado com permissão [Citation ends].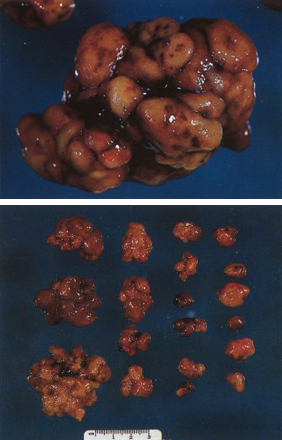
após vigilância gastrointestinal inicial
vigilância gastrointestinal contínua ± excisão de pólipos
A vigilância gastrointestinal é recomendada para minimizar o risco de complicações como obstrução, sangramento ou câncer. No entanto, as informações são limitadas e os desfechos sobre a incidência de câncer ou sua mortalidade são desconhecidos.
Os protocolos de vigilância são determinados pelo risco de câncer gastrointestinal com base na presença, número e tamanho dos pólipos encontrados na avaliação inicial; idade e história familiar também são consideradas.
A videoendoscopia por cápsula (VEC) ou a enterografia por tomografia computadorizada/ressonância magnética do intestino delgado deve ser iniciada aos 8 anos de idade (ou antes, se o paciente for sintomático).[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [25]Monahan KJ, Bradshaw N, Dolwani S, et al. Guidelines for the management of hereditary colorectal cancer from the British Society of Gastroenterology (BSG)/Association of Coloproctology of Great Britain and Ireland (ACPGBI)/United Kingdom Cancer Genetics Group (UKCGG). Gut. 2020 Mar;69(3):411-44. https://gut.bmj.com/content/69/3/411.long http://www.ncbi.nlm.nih.gov/pubmed/31780574?tool=bestpractice.com [26]van Leerdam ME, Roos VH, van Hooft JE, et al. Endoscopic management of polyposis syndromes: European Society of Gastrointestinal Endoscopy (ESGE) guideline. Endoscopy. 2019 Sep;51(9):877-95. https://www.thieme-connect.com/products/ejournals/html/10.1055/a-0965-0605 http://www.ncbi.nlm.nih.gov/pubmed/31342472?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 A endoscopia por cápsula é segura para uso em indivíduos com síndrome de Peutz-Jeghers (SPJ) e polipose do intestino delgado que não apresentam sintomas obstrutivos. Se houver preocupação relativa a retenção da cápsula, deve-se utilizar uma cápsula biodegradável. Caso não sejam encontrados pólipos no exame inicial, as diretrizes dos EUA recomendam que a vigilância do intestino delgado seja restabelecida aos 18 anos de idade e continue a cada 2-3 anos ao longo da vida, enquanto as diretrizes europeias recomendam repetir a vigilância a cada 3 anos desde o início.[17]Latchford A, Cohen S, Auth M, et al. Management of Peutz-Jeghers syndrome in children and adolescents: a position paper from the ESPGHAN Polyposis Working Group. J Pediatr Gastroenterol Nutr. 2019 Mar;68(3):442-52. https://journals.lww.com/jpgn/Fulltext/2019/03000/Management_of_Peutz_Jeghers_Syndrome_in_Children.31.aspx http://www.ncbi.nlm.nih.gov/pubmed/30585892?tool=bestpractice.com [18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 [25]Monahan KJ, Bradshaw N, Dolwani S, et al. Guidelines for the management of hereditary colorectal cancer from the British Society of Gastroenterology (BSG)/Association of Coloproctology of Great Britain and Ireland (ACPGBI)/United Kingdom Cancer Genetics Group (UKCGG). Gut. 2020 Mar;69(3):411-44. https://gut.bmj.com/content/69/3/411.long http://www.ncbi.nlm.nih.gov/pubmed/31780574?tool=bestpractice.com [26]van Leerdam ME, Roos VH, van Hooft JE, et al. Endoscopic management of polyposis syndromes: European Society of Gastrointestinal Endoscopy (ESGE) guideline. Endoscopy. 2019 Sep;51(9):877-95. https://www.thieme-connect.com/products/ejournals/html/10.1055/a-0965-0605 http://www.ncbi.nlm.nih.gov/pubmed/31342472?tool=bestpractice.com [28]Wagner A, Aretz S, Auranen A, et al. The management of Peutz-Jeghers syndrome: European Hereditary Tumour Group (EHTG) guideline. J Clin Med. 2021 Jan 27;10(3):473. https://www.mdpi.com/2077-0383/10/3/473/htm http://www.ncbi.nlm.nih.gov/pubmed/33513864?tool=bestpractice.com [39]MacFarland SP, Becktell K, Schneider KW, et al. Pediatric cancer screening in hereditary gastrointestinal cancer risk syndromes: an update from the AACR Childhood Cancer Predisposition Working Group. Clin Cancer Res. 2024 Oct 15;30(20):4566-71. https://aacrjournals.org/clincancerres/article/30/20/4566/748802/Pediatric-Cancer-Screening-in-Hereditary http://www.ncbi.nlm.nih.gov/pubmed/39190470?tool=bestpractice.com
A endoscopia digestiva alta (EDA) e a colonoscopia para investigação de pólipos gastrointestinais superiores e colorretais devem ser realizadas a partir dos 8 anos de idade (ou antes, se o paciente for sintomático). Se forem encontrados pólipos, ambos os exames são repetidos a cada 2-3 anos; se nenhum pólipo for detectado, um exame basal subsequente é realizado aos 18 anos de idade e a cada 2-3 anos a partir de então.[17]Latchford A, Cohen S, Auth M, et al. Management of Peutz-Jeghers syndrome in children and adolescents: a position paper from the ESPGHAN Polyposis Working Group. J Pediatr Gastroenterol Nutr. 2019 Mar;68(3):442-52. https://journals.lww.com/jpgn/Fulltext/2019/03000/Management_of_Peutz_Jeghers_Syndrome_in_Children.31.aspx http://www.ncbi.nlm.nih.gov/pubmed/30585892?tool=bestpractice.com [18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 [25]Monahan KJ, Bradshaw N, Dolwani S, et al. Guidelines for the management of hereditary colorectal cancer from the British Society of Gastroenterology (BSG)/Association of Coloproctology of Great Britain and Ireland (ACPGBI)/United Kingdom Cancer Genetics Group (UKCGG). Gut. 2020 Mar;69(3):411-44. https://gut.bmj.com/content/69/3/411.long http://www.ncbi.nlm.nih.gov/pubmed/31780574?tool=bestpractice.com [39]MacFarland SP, Becktell K, Schneider KW, et al. Pediatric cancer screening in hereditary gastrointestinal cancer risk syndromes: an update from the AACR Childhood Cancer Predisposition Working Group. Clin Cancer Res. 2024 Oct 15;30(20):4566-71. https://aacrjournals.org/clincancerres/article/30/20/4566/748802/Pediatric-Cancer-Screening-in-Hereditary http://www.ncbi.nlm.nih.gov/pubmed/39190470?tool=bestpractice.com [40]Valle L, Monahan KJ. Genetic predisposition to gastrointestinal polyposis: syndromes, tumour features, genetic testing, and clinical management. Lancet Gastroenterol Hepatol. 2024 Jan;9(1):68-82. http://www.ncbi.nlm.nih.gov/pubmed/37931640?tool=bestpractice.com
As diretrizes diferem em relação ao limiar e tamanho no qual os pólipos assintomáticos do intestino delgado devem ser removidos, embora todas concordem que qualquer pólipo sintomático deva ser removido, independente do tamanho. As diretrizes dos EUA recomendam a remoção de pólipos assintomáticos >10 milímetros de diâmetro, enquanto as diretrizes europeias recomendam um limiar maior de >15-20 milímetros.[17]Latchford A, Cohen S, Auth M, et al. Management of Peutz-Jeghers syndrome in children and adolescents: a position paper from the ESPGHAN Polyposis Working Group. J Pediatr Gastroenterol Nutr. 2019 Mar;68(3):442-52. https://journals.lww.com/jpgn/Fulltext/2019/03000/Management_of_Peutz_Jeghers_Syndrome_in_Children.31.aspx http://www.ncbi.nlm.nih.gov/pubmed/30585892?tool=bestpractice.com [18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 [25]Monahan KJ, Bradshaw N, Dolwani S, et al. Guidelines for the management of hereditary colorectal cancer from the British Society of Gastroenterology (BSG)/Association of Coloproctology of Great Britain and Ireland (ACPGBI)/United Kingdom Cancer Genetics Group (UKCGG). Gut. 2020 Mar;69(3):411-44. https://gut.bmj.com/content/69/3/411.long http://www.ncbi.nlm.nih.gov/pubmed/31780574?tool=bestpractice.com [26]van Leerdam ME, Roos VH, van Hooft JE, et al. Endoscopic management of polyposis syndromes: European Society of Gastrointestinal Endoscopy (ESGE) guideline. Endoscopy. 2019 Sep;51(9):877-95. https://www.thieme-connect.com/products/ejournals/html/10.1055/a-0965-0605 http://www.ncbi.nlm.nih.gov/pubmed/31342472?tool=bestpractice.com [28]Wagner A, Aretz S, Auranen A, et al. The management of Peutz-Jeghers syndrome: European Hereditary Tumour Group (EHTG) guideline. J Clin Med. 2021 Jan 27;10(3):473. https://www.mdpi.com/2077-0383/10/3/473/htm http://www.ncbi.nlm.nih.gov/pubmed/33513864?tool=bestpractice.com
A polipectomia é realizada via endoscopia alta ou enteroscopia por balão simples ou duplo, dependendo da localização dos pólipos. Uma série de 34 pacientes com polipose hamartomatosa no intestino delgado revelou que a enteroscopia por balão duplo foi bem-sucedida em mais de 80% dos pacientes e teve uma margem de segurança aceitável.[46]Gorospe EC, Alexander JA, Bruining DH, et al. Performance of double-balloon enteroscopy for the management of small bowel polyps in hamartomatous polyposis syndromes. J Gastroenterol Hepatol. 2013 Feb;28(2):268-73. http://www.ncbi.nlm.nih.gov/pubmed/23190124?tool=bestpractice.com A cirurgia pode ser necessária na presença de neoplasia, ou se o tamanho do pólipo ou o número impedir a remoção endoscópica. Ela também pode ser necessária em pacientes com intussuscepção ou obstrução do intestino delgado.[40]Valle L, Monahan KJ. Genetic predisposition to gastrointestinal polyposis: syndromes, tumour features, genetic testing, and clinical management. Lancet Gastroenterol Hepatol. 2024 Jan;9(1):68-82. http://www.ncbi.nlm.nih.gov/pubmed/37931640?tool=bestpractice.com Em casos de intussuscepção causada por um ponto inicial patológico devido à SPJ, a redução radiográfica geralmente não é bem-sucedida e pode ser necessária cirurgia.[47]Inoue S, Odaka A, Muta Y, et al. Small bowel intussusception secondary to intestinal submucosal cyst in an infant. J Pediatr Surg Case Rep. 2022;80(102248):102248. https://www.sciencedirect.com/science/article/pii/S2213576622000756 Há algumas evidências de que o tratamento endoscópico, em vez do cirúrgico, da intussuscepção do intestino delgado é uma opção.[48]Funayama Y, Shinozaki S, Yano T, et al. Advancements in endoscopic management of small-bowel polyps in Peutz-Jeghers syndrome and familial adenomatous polyposis. Therap Adv Gastroenterol. 2023 Dec 30:17:17562848231218561. https://pmc.ncbi.nlm.nih.gov/articles/PMC10757794 http://www.ncbi.nlm.nih.gov/pubmed/38164364?tool=bestpractice.com Algumas autoridades recomendam uma tentativa de eliminar os pólipos do intestino delgado durante a laparotomia, por meio de uma endoscopia intraoperatória com polipectomia ou, para pólipos maiores, por meio de enterotomia. Essa abordagem agressiva no diagnóstico e ressecção de pólipos do intestino delgado ("limpeza completa") foi associada a um maior intervalo entre cirurgias subsequentes e a uma diminuição no total de operações.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [42]Oncel M, Remzi FH, Church JM, et al. Benefits of "clean sweep" in Peutz-Jegher's patients. Colorectal Dis. 2004 Sep;6(5):332-5. http://www.ncbi.nlm.nih.gov/pubmed/15335366?tool=bestpractice.com [43]Edwards DP, Khosraviani K, Stafferton R, et al. Long-term results of polyp clearance by intraoperative enteroscopy in the Peutz-Jeghers syndrome. Dis Colon Rectum. 2003 Jan;46(1):48-50. http://www.ncbi.nlm.nih.gov/pubmed/12544521?tool=bestpractice.com [44]Zanoni EC, Averbach M, Borges JL, et al. Laparoscopic treatment of intestinal intussusception in the Peutz-Jeghers syndrome: case report and review of the literature. Surg Laparosc Endosc Percutan Tech. 2003 Aug;13(4):280-2. http://www.ncbi.nlm.nih.gov/pubmed/12960794?tool=bestpractice.com
Há dados limitados para orientar sobre o tamanho dos pólipos que devem ser submetidos à polipectomia no estômago ou no cólon.[17]Latchford A, Cohen S, Auth M, et al. Management of Peutz-Jeghers syndrome in children and adolescents: a position paper from the ESPGHAN Polyposis Working Group. J Pediatr Gastroenterol Nutr. 2019 Mar;68(3):442-52.
https://journals.lww.com/jpgn/Fulltext/2019/03000/Management_of_Peutz_Jeghers_Syndrome_in_Children.31.aspx
http://www.ncbi.nlm.nih.gov/pubmed/30585892?tool=bestpractice.com
A US Multi-Society Task Force on Colorectal Cancer é a única organização que fornece uma recomendação específica; ela orienta a remoção de pólipos >5 milímetros de diâmetro e a tentativa de remoção de todos os pólipos, caso seja endoscopicamente viável.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85.
https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com
Às vezes, a colectomia é necessária e deve ser considerada se o manejo colonoscópico for difícil e, especialmente, se for encontrada alteração neoplásica em pólipos cólicos.[8]Syngal S, Brand RE, Church JM, et al; American College of Gastroenterology. ACG clinical guideline: genetic testing and management of hereditary gastrointestinal cancer syndromes. Am J Gastroenterol. 2015 Feb;110(2):223-62.
https://journals.lww.com/ajg/Fulltext/2015/02000/ACG_Clinical_Guideline__Genetic_Testing_and.8.aspx
http://www.ncbi.nlm.nih.gov/pubmed/25645574?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Pólipo hamartomatoso identificado no intestino delgado por endoscopia por cápsulaDo acervo de Dra. Carol A. Burke, usado com permissão [Citation ends].
vigilância para neoplasias extraintestinais associadas
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
Em pacientes com síndrome de Peutz-Jeghers (SPJ), o risco de desenvolvimento de qualquer forma de câncer ao longo da vida é estimado em até 93%.[1]van Lier MG, Wagner A, Mathus-Vliegen EM, et al. High cancer risk in Peutz-Jeghers syndrome: a systematic review and surveillance recommendations. Am J Gastroenterol. 2010 Jun;105(6):1258-64. http://www.ncbi.nlm.nih.gov/pubmed/20051941?tool=bestpractice.com O rastreamento e a vigilância do câncer extraintestinais são indicados em todos os indivíduos com SPJ.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 [25]Monahan KJ, Bradshaw N, Dolwani S, et al. Guidelines for the management of hereditary colorectal cancer from the British Society of Gastroenterology (BSG)/Association of Coloproctology of Great Britain and Ireland (ACPGBI)/United Kingdom Cancer Genetics Group (UKCGG). Gut. 2020 Mar;69(3):411-44. https://gut.bmj.com/content/69/3/411.long http://www.ncbi.nlm.nih.gov/pubmed/31780574?tool=bestpractice.com [26]van Leerdam ME, Roos VH, van Hooft JE, et al. Endoscopic management of polyposis syndromes: European Society of Gastrointestinal Endoscopy (ESGE) guideline. Endoscopy. 2019 Sep;51(9):877-95. https://www.thieme-connect.com/products/ejournals/html/10.1055/a-0965-0605 http://www.ncbi.nlm.nih.gov/pubmed/31342472?tool=bestpractice.com
Câncer de mama: o risco de câncer de mama ao longo da vida em mulheres com SPJ varia de 32% a 54%, chegando a 40% a 85%, o que é semelhante às taxas observadas com mutações BRCA-1 e BRCA-2.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 A US Multi-Society Task Force on Colorectal Cancer recomenda o autoexame da mama mensal a partir dos 18 anos de idade, exame da mama clínico a cada dois anos a partir dos 25 anos de idade, ressonância nuclear magnética (RNM) da mama anual a partir dos 25 a 29 anos, e mamografia com consideração de tomossíntese (mamografia tridimensional) alternando a cada 6 meses com RNM da mama com contraste a partir dos 30 a 75 anos.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com A National Comprehensive Cancer Network (NCCN) recomenda mamografia e RNM anualmente, a partir dos 30 anos de idade aproximadamente.[22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 Dada a variação no risco de câncer de mama ao longo da vida, as diretrizes diferem quanto à frequência dos exames clínicos das mamas, com a US Multi-Society Task Force on Colorectal Cancer recomendando-os a cada 6 meses a partir dos 25 anos e a NCCN recomendando-os a cada 6-12 meses a partir dos 30 anos.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 A mastectomia profilática pode ser considerada de acordo com o caso.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com
Câncer de pâncreas: o câncer de pâncreas é a terceira neoplasia maligna mais comum (depois do câncer de mama e colorretal) em indivíduos com SPJ, com risco vitalício de 11% a 36% de adenocarcinoma ductal pancreático.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 Recomenda-se vigilância por ultrassonografia endoscópica (USE) e/ou RNM ou colangiopancreatografia por ressonância magnética (CPRM). O International Cancer of the Pancreas Screening Consortium recomenda exames de imagem do pâncreas a cada 1-2 anos a partir dos 40 anos.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [41]Canto MI, Harinck F, Hruban RH, et al. International Cancer of the Pancreas Screening (CAPS) Consortium summit on the management of patients with increased risk for familial pancreatic cancer. Gut. 2013 Mar;62(3):339-47. https://gut.bmj.com/content/62/3/339.long http://www.ncbi.nlm.nih.gov/pubmed/23135763?tool=bestpractice.com A NCCN recomenda exames de imagem anuais do pâncreas com USE ou RNM/CPRM a partir dos 30 a 35 anos de idade (início mais precoce se houver história familiar de câncer de pâncreas; a NCCN sugere iniciar 10 anos antes da idade de início na família).[22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 A US Multi-Society Task Force on Colorectal Cancer recomenda exames de imagem pancreática anuais a partir dos 35 anos de idade.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com
Cânceres ginecológicos: os riscos vitalícios para câncer de ovário, útero e cervical são estimados em 21%, 9% e 10% a 23%, respectivamente.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com As diretrizes diferem em relação à idade recomendada para iniciar o rastreamento com exame pélvico, esfregaço cervical e ultrassonografia transvaginal; a NCCN recomenda o início aproximadamente aos 18-20 anos, e outras sociedades recomendam o início mais tardiamente, aos 25 anos.[8]Syngal S, Brand RE, Church JM, et al; American College of Gastroenterology. ACG clinical guideline: genetic testing and management of hereditary gastrointestinal cancer syndromes. Am J Gastroenterol. 2015 Feb;110(2):223-62. https://journals.lww.com/ajg/Fulltext/2015/02000/ACG_Clinical_Guideline__Genetic_Testing_and.8.aspx http://www.ncbi.nlm.nih.gov/pubmed/25645574?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 Quase todos os cânceres de ovário em pacientes com SPJ são tumores do cordão sexual com túbulos anulares (TCSTA). Tais tumores podem causar menstruação irregular e puberdade precoce. Recomenda-se exame físico anual para verificar a puberdade precoce, começando no momento do diagnóstico, bem como exame pélvico anual e ultrassonografia pélvica a partir dos 18-20 anos de idade.[8]Syngal S, Brand RE, Church JM, et al; American College of Gastroenterology. ACG clinical guideline: genetic testing and management of hereditary gastrointestinal cancer syndromes. Am J Gastroenterol. 2015 Feb;110(2):223-62. https://journals.lww.com/ajg/Fulltext/2015/02000/ACG_Clinical_Guideline__Genetic_Testing_and.8.aspx http://www.ncbi.nlm.nih.gov/pubmed/25645574?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 Para vigilância de câncer uterino, recomenda-se realizar um exame pélvico anual a partir dos 18 a 25 anos. O American College of Gastroenterology (ACG) recomenda a ultrassonografia transvaginal anual a partir dos 25 anos de idade.[8]Syngal S, Brand RE, Church JM, et al; American College of Gastroenterology. ACG clinical guideline: genetic testing and management of hereditary gastrointestinal cancer syndromes. Am J Gastroenterol. 2015 Feb;110(2):223-62. https://journals.lww.com/ajg/Fulltext/2015/02000/ACG_Clinical_Guideline__Genetic_Testing_and.8.aspx http://www.ncbi.nlm.nih.gov/pubmed/25645574?tool=bestpractice.com A NCCN não recomenda o rastreamento por ultrassonografia de rotina, mas aconselha exame pélvico anual dos 18 aos 20 anos e biópsia do endométrio na presença de sangramento anormal.[22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 Uma grande proporção de câncer cervical em pacientes com SPJ é adenocarcinoma com desvio mínimo (antes conhecido como adenoma maligno), um adenocarcinoma raro e bem diferenciado de difícil detecção com citologia em meio líquido, que tem prognóstico desfavorável. As diretrizes recomendam o exame pélvico anual e a citologia em meio líquido a partir dos 18-25 anos de idade (novamente, as diretrizes diferem em relação à idade em que os exames devem ser iniciados).[8]Syngal S, Brand RE, Church JM, et al; American College of Gastroenterology. ACG clinical guideline: genetic testing and management of hereditary gastrointestinal cancer syndromes. Am J Gastroenterol. 2015 Feb;110(2):223-62. https://journals.lww.com/ajg/Fulltext/2015/02000/ACG_Clinical_Guideline__Genetic_Testing_and.8.aspx http://www.ncbi.nlm.nih.gov/pubmed/25645574?tool=bestpractice.com [18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 A NCCN também defende a consideração de uma histerectomia total após a mulher ter completado sua família.[22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436
Câncer de testículo: pacientes do sexo masculino com SPJ têm risco vitalício de 9% de desenvolver tumor de células de Sertoli, com idade média de 9 anos no diagnóstico.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 [39]MacFarland SP, Becktell K, Schneider KW, et al. Pediatric cancer screening in hereditary gastrointestinal cancer risk syndromes: an update from the AACR Childhood Cancer Predisposition Working Group. Clin Cancer Res. 2024 Oct 15;30(20):4566-71. https://aacrjournals.org/clincancerres/article/30/20/4566/748802/Pediatric-Cancer-Screening-in-Hereditary http://www.ncbi.nlm.nih.gov/pubmed/39190470?tool=bestpractice.com Recomenda-se o exame testicular anual e a observação quanto a alterações feminizantes, com ultrassonografia testicular de acompanhamento se forem detectadas anormalidades. A US Multi-Society Task Force on Colorectal Cancer recomenda o rastreamento desde o nascimento, enquanto a NCCN recomenda começar no momento do diagnóstico.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436
Câncer pulmonar: o risco vitalício estimado de câncer pulmonar em pacientes com SPJ é de 7% a 17%.[8]Syngal S, Brand RE, Church JM, et al; American College of Gastroenterology. ACG clinical guideline: genetic testing and management of hereditary gastrointestinal cancer syndromes. Am J Gastroenterol. 2015 Feb;110(2):223-62. https://journals.lww.com/ajg/Fulltext/2015/02000/ACG_Clinical_Guideline__Genetic_Testing_and.8.aspx http://www.ncbi.nlm.nih.gov/pubmed/25645574?tool=bestpractice.com As diretrizes diferem em relação às recomendações de vigilância. A US Multi-Society Task Force on Colorectal Cancer e a NCCN recomendam simplesmente educar os pacientes sobre os sintomas e o abandono do hábito de fumar.[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com [22]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: genetic/familial high-risk assessment: colorectal, endometrial, and gastric [internet publication]. https://www.nccn.org/guidelines/guidelines-detail?category=2&id=1436 No entanto, o American College of Chest Physicians, a American Society of Clinical Oncology e a American Cancer Society aconselham a tomografia computadorizada (TC) de baixa dose anualmente dos 55 aos 74 anos (com base no nível de risco cumulativo em pacientes com SPJ, que é semelhante ao de pessoas com história de tabagismo de mais de 30 maços-ano que abandonaram o hábito de fumar por 10-15 anos).[18]Boland CR, Idos GE, Durno C, et al. Diagnosis and management of cancer risk in the gastrointestinal hamartomatous polyposis syndromes: recommendations from the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. 2022 Jun;162(7):2063-85. https://www.gastrojournal.org/article/S0016-5085(22)00151-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/35487791?tool=bestpractice.com As evidências que dão suporte a essas recomendações não são robustas.
Na opinião dos autores, essa vigilância deve ser individualizada com base no fenótipo, na idade e incidência esperadas da doença, e na história familiar.
terapia com laser/luz para pigmentação mucocutânea
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Quando a aparência cosmética for significativa ou aflitiva, pigmentações mucocutâneas podem ser tratadas com terapia a laser ou com fonte de luz intensa.[3]Beggs AD, Latchford AR, Vasen HF, et al. Peutz-Jeghers syndrome: a systematic review and recommendations for management. Gut. 2010 Jul;59(7):975-86. http://www.ncbi.nlm.nih.gov/pubmed/20581245?tool=bestpractice.com [49]Kato S, Takeyama J, Tanita Y, et al. Ruby laser therapy for labial lentigines in Peutz-Jeghers syndrome. Eur J Pediatr. 1998 Aug;157(8):622-4. http://www.ncbi.nlm.nih.gov/pubmed/9727843?tool=bestpractice.com [50]Remington BK, Remington TK. Treatment of facial lentigines in Peutz-Jeghers syndrome with intense pulsed light source. Dermatol Surg. 2002 Nov;28(11):1079-81. http://www.ncbi.nlm.nih.gov/pubmed/12460308?tool=bestpractice.com

Escolha um grupo de pacientes para ver nossas recomendações
Observe que as formulações/vias e doses podem diferir entre nomes e marcas de medicamentos, formulários de medicamentos ou localidades. As recomendações de tratamento são específicas para os grupos de pacientes. Ver aviso legal
O uso deste conteúdo está sujeito ao nosso aviso legal