Abordagem
O diagnóstico diferencial dos pacientes que apresentam tontura e vertigem muitas vezes pode ser direcionado com uma história aprofundada e exames físicos. Estudos de imagem (por exemplo, ressonância nuclear magnética [RNM] e tomografia computadorizada [TC]) geralmente são solicitados, pois pacientes com neoplasias da fossa posterior podem ter uma variedade de apresentações que podem mimetizar outros distúrbios vestibulares. Qualquer pessoa que apresente sintomas unilaterais na orelha interna deve ser investigada quanto à presença de alguma patologia retrococlear. Os tumores da fossa posterior incluem schwannoma vestibular (neuroma acústico), meningiomas, tumores de cerebelo ou de tronco encefálico, e cistos epidermoides.
História
Os pacientes com labirintite e neurite vestibular geralmente apresentam tontura rotatória intensa, náuseas e vômitos associados de duração variável, desequilíbrio (problemas de equilíbrio) e tontura. O nistagmo espontâneo é comum. Além disso, pacientes com labirintite apresentam perda auditiva unilateral e/ou zumbido (tinido na orelha). A perda auditiva é neurossensorial (ou seja, relacionada à orelha interna/oitavo nervo craniano), e não condutora (ou seja, devido a causas da orelha média). A audição permanece intacta na neurite vestibular, pois a cóclea não é afetada. A perda auditiva significativa, com ou sem zumbido associado, diferencia a labirintite da neurite vestibular.[32] A vertigem tem início gradual e se desenvolve ao longo de várias horas; pode ocorrer vertigem prolongada, que dura de dias a semanas. A vertigem em pacientes com labirintite e neurite vestibular pode estar presente em repouso, diferentemente daquela em pacientes com vertigem posicional paroxística benigna. No entanto, pode ser desencadeada por movimentos.[5] Se o paciente apresentar mais de um episódio de tontura rotatória, deve-se considerar o diagnóstico de doença de Ménière. Embora a vertigem possa ser causada por doenças infecciosas, há várias causas potenciais que precisam ser descartadas (por exemplo, vertigem pós-traumática ou vertigem de origem cerebrovascular).
Perguntas importantes que são essenciais para estabelecer o diagnóstico incluem:
Você poderia descrever a tontura que sente (por exemplo, rotatória, desequilíbrio, flutuante, sensação de desfalecimento)? Tontura é um termo amplo, e essa pergunta ajuda a determinar a sensação real do paciente.
Conte-me sobre seu primeiro episódio de vertigem. Qual foi a duração deste episódio? Isso pode ajudar o médico a determinar se o paciente teve labirintite ou neurite vestibular.
Qual a duração de suas tonturas atuais? A investigação da duração dos períodos de tontura do paciente pode fornecer informações importantes para o diagnóstico.
Você já teve algum episódio prévio de tontura ou vertigem? A vertigem recorrente ajuda também a estabelecer melhor o diagnóstico diferencial.
Você apresenta algum outro sintoma associado (isto é, perda auditiva, zumbido, plenitude auricular)? Sintomas auditivos concomitantes à tontura aumentam a probabilidade de a fonte da tontura ser periférica. Esses sintomas são comuns na labirintite, mas não na neurite vestibular.
Mudanças de posição do corpo lhe causam tontura? Uma resposta positiva a essa pergunta restringe o diferencial às seguintes possibilidades: vertigem posicional paroxística benigna, ortostasia, vestibulopatia periférica descompensada ou vestibulopatia bilateral.
Você tem história de cefaleia (por exemplo, enxaqueca, tensão muscular)? Uma resposta positiva aumenta a probabilidade de que a enxaqueca seja a fonte de tontura.
Você começou a tomar (ou trocou) algum medicamento? Existem vários medicamentos que podem causar tontura.
O que faz sua tontura melhorar ou piorar? A tontura associada ao movimento ajuda a estabelecer melhor o diagnóstico diferencial.
Você teve infecção do trato respiratório superior recentemente? Uma resposta positiva pode indicar neurite vestibular.
É essencial avaliar outros sintomas neurológicos como disartria, disfagia, dor ou dormência facial, fraqueza facial, fraqueza ou dormência nos membros, já que eles podem apontar para um acidente vascular cerebral envolvendo o tronco encefálico.[1][33]
Várias ferramentas, como o inventário das deficiências da vertigem e o SF-36, podem ser usadas para avaliar o impacto da tontura na qualidade de vida do paciente.[34][35]
Outra abordagem que se concentra na avaliação da tontura, conhecida como abordagem TiTrATE (do inglês, Timing, Triggers, And Targeted Exams, ou seja, tempo, gatilhos e exames direcionados), examina o tempo e os possíveis gatilhos dos sintomas para ajudar a diagnosticar a causa.[36]
Exame físico
Os pacientes que se apresentam no cenário agudo podem apresentar significativa dificuldade para andar. É frequente a presença de nistagmo horizonto-rotatório espontâneo (movimento rápido e involuntário dos olhos), com a fase rápida do batimento em direção à orelha não envolvida durante a fase aguda (24-72 horas).[1][4]
O equilíbrio do paciente deve ser avaliado usando um teste de Romberg e de marcha tandem.[1][4] Os pacientes provavelmente não conseguirão realizar marcha tandem (andar com um pé diretamente na frente do outro, em tandem), e podem cair no teste de Romberg (ficar de pé com os pés juntos e os olhos fechados).
O exame com diapasão de 512 Hz (colocando o diapasão na testa ou nos dentes maxilares e perguntando ao pacientes em que orelha o som estava mais alto) pode localizar rapidamente a orelha afetada e determinar se a perda auditiva é neurossensorial ou condutiva.[37] O som será percebido na orelha afetada quando houver perda auditiva condutiva unilateral, ou na orelha não afetada quando houver perda auditiva neurossensorial unilateral. O resultado deste teste é combinado com o resultado do teste de Rinne para interpretar o tipo de perda auditiva.[37] Em pacientes com neurite vestibular, a audição seria normal.
O teste de Rinne permite que o examinador determine se a perda auditiva se deve a causas na orelha média (perda auditiva condutiva) ou orelha interna/oitavo nervo craniano (perda auditiva neurossensorial).[37] A base do diapasão de 512-Hz é colocada no processo mastoide e o paciente indica quando não consegue mais ouvir o som. Assim que o som não for mais audível, o diapasão é colocado na frente da orelha e o paciente responde quando está conseguindo ouvir o som. Se o som estiver alto quando o diapasão estiver no processo mastoide, o paciente tem perda auditiva condutiva. Se o som estiver mais alto com o diapasão na frente da orelha, a perda auditiva é neurossensorial ou a audição é normal.[37] Uma perda auditiva neurossensorial unilateral aguda acompanhando a vertigem pode indicar labirintite; a audição não é afetada na neurite vestibular.
Um exame profundo da orelha com um otoscópio ou microscópio permite um diagnóstico de otite média e colesteatoma. A presença de otorreia deve alertar o médico quanto à presença de otite média crônica ou aguda com perfuração da membrana timpânica. Uma inspeção cuidadosa de toda a membrana timpânica deve identificar um colesteatoma, a menos que haja uma grande quantidade de debris no meato acústico externo que obscureça a visualização.
Como realizar um exame da orelha.
[Figure caption and citation for the preceding image starts]: TC axial (sem contraste) do osso temporal da orelha esquerda demonstrando erosão direta no canal semicircular horizontal pelo colesteatomaDa coleção pessoal da Dra. Tiffany Hwa; usado com permissão [Citation ends].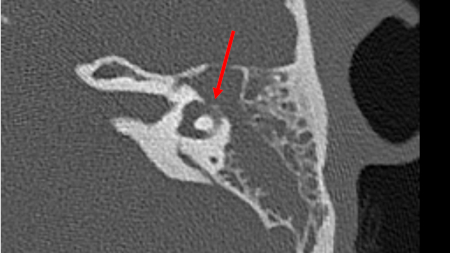
Não deve haver evidências de outros deficits neurológicos, como fraqueza nos membros inferiores e superiores, rouquidão ou fraqueza facial ou dormência. Constatou-se que o exame oculomotor à beira do leito, composto por três etapas - teste do impulso da cabeça, nistagmo e teste do skew (desalinhamento vertical) - identifica o AVC com alto grau de sensibilidade e especificidade em pacientes com sintomas vestibulares agudos e pode descartar o AVC de modo mais eficiente que a RNM ponderada por difusão.[38] Com base no modelo HINTS, um algoritmo sugere que o AVC deve ser considerado em pacientes que apresentam início agudo de tontura caso:[39]
Haja um padrão central de nistagmo
Haja desvio do nistagmo vertical (skew deviation)
o teste do impulso da cabeça seja negativo (em pacientes com nistagmo)
haja algum sinal do sistema nervoso central ao exame neurológico dirigido, ou
o paciente não consiga se sentar ou andar sem auxílio.
O exame HINTS, quando realizado por neurologistas ou médicos treinados, mostrou-se suficientemente preciso para descartar uma causa vascular central de vertigem em indivíduos que apresentam síndrome vestibular aguda.[40][41] Entretanto, quando realizado por médicos do pronto-socorro, a precisão foi considerada baixa em uma revisão sistemática e metanálise.[40]
A presença de sinais meníngeos deve ser investigada se a meningite bacteriana for uma possibilidade.
Deve-se examinar a função cerebelar pedindo ao paciente que realize as provas dedo-nariz, calcanhar-joelho e movimentos rápidos alternados.[33]
Audiometria
Um exame audiométrico é útil para documentar a extensão da perda auditiva e confirmar a orelha afetada em pacientes com labirintite. Geralmente, a perda auditiva é do tipo neurossensorial. No entanto, os pacientes com malformações na orelha interna (ou seja, aqueduto vestibular aumentado) podem apresentar sintomas semelhantes, e uma mistura de perda auditiva com diversos componentes neurossensoriais.
Os testes vestibulares com eletronistagmografia, teste da cadeira rotatória e potencial evocado miogênico vestibular não são indicados no quadro agudo. No entanto, esses testes podem fornecer informações adicionais sobre a compensação vestibular e testes no local da lesão depois que o paciente tiver se recuperado do estágio agudo da labirintite.[4]
Testes vestibulares
Os testes vestibulares como eletronistagmografia, teste do impulso da cabeça por vídeo, videonistagmografia, teste da cadeira rotatória e potencial evocado miogênico vestibular podem fornecer informações adicionais sobre a compensação vestibular na labirintite e na neurite vestibular.
Exames laboratoriais
Os pacientes com labirintite após uma meningite bacteriana devem realizar culturas adequadas do líquido cefalorraquidiano. Outros testes sorológicos para sífilis e vírus da imunodeficiência humana (HIV) podem ser justificados se a apresentação for atípica ou se o paciente tiver outros fatores de risco.[42] Se os testes sorológicos forem negativos, condições autoimunes (por exemplo, síndrome de Cogan ou doença de Behçet) podem ser consideradas em pacientes com sintomas da orelha interna de duração variável e flutuantes.[43] Deve-se reconhecer que os testes virais podem não produzir resultados positivos no momento da doença e que não há papel para a terapia antiviral empírica no tratamento da labirintite e da neurite vestibular na ausência de outras indicações. Para pacientes com náuseas e vômitos intensos, um perfil metabólico básico deve ser avaliado para selecionar a reposição adequada de cristaloides e eletrólitos. Avalie a glicose sanguínea capilar em todos os pacientes com suspeita de AVC e providencie uma neuroimagem urgente.[44]
Exames por imagem
Os exames de imagem podem ajudar a avaliar melhor os diagnósticos diferenciais de um paciente que apresenta perda auditiva com ou sem vertigem.
Se houver suspeita de AVC, exames de imagem cranioencefálica (TC ou RNM sem contraste) devem ser solicitados (no máximo 1 hora após a chegada ao hospital).[45] A maioria dos AVCs agudos não seria detectada pela TC, mas uma TC normal não descarta um AVC, principalmente nas primeiras horas. Pode haver um atraso na RNM, mas é muito improvável que um exame de RNM ponderada por difusão normal seja realizado se o paciente tiver sofrido um AVC.[46] Se houver suspeita de fratura do osso temporal com base na história do paciente, uma TC de crânio pode delinear a extensão da fratura.[47]
A maioria dos pacientes que apresentam sintomas isolados sugestivos de labirintite pode não apresentar história contributiva da doença apresentada para orientar o diagnóstico. Portanto, uma vez estabilizado clinicamente no cenário agudo e descartados diagnósticos urgentes como AVC, pode ser necessária uma investigação mais aprofundada para avaliar ou descartar possíveis contribuintes para seus sintomas. A RNM ou a TC de crânio com contraste podem revelar malformações da orelha interna e neoplasia do osso temporal. Uma TC também pode ser útil em pacientes com suspeita de deiscência do canal semicircular superior (DCSS) e também para avaliar a extensão da doença em casos de infecção sobreposta com colesteatoma, dado o quadro clínico correto para sugerir essas condições, com a ressalva de que a vertigem aguda prolongada seria atípica na DCSS e normalmente se apresentaria dessa maneira apenas com uma infecção sobreposta concomitante no colesteatoma.[48][49]
Qualquer paciente com perda auditiva assimétrica deve ser submetido a uma avaliação coclear com RNM com gadolínio a fim de investigar outras causas da perda auditiva. Por exemplo, mais de 10% dos pacientes com schwannoma vestibular (neuroma acústico) apresentam perda auditiva súbita. O realce labiríntico na RNM com gadolínio no quadro de meningite é um preditor significativo de perda auditiva.[50]
Critérios de diagnóstico
A Bárány Society definiu um conjunto de critérios que precisam ser atendidos para diagnosticar a neurite vestibular:[1]
Início agudo ou subagudo de vertigem contínua, rotatória ou não rotatória (isto é, uma síndrome vestibular aguda) de intensidade moderada a grave, com sintomas que duram pelo menos 24 horas.
Nistagmo vestibular periférico espontâneo, ou seja, um nistagmo com trajetória apropriada aos aferentes do canal semicircular envolvidos, geralmente horizontal-torsional, com direção fixa e intensificado pela remoção da fixação visual.
Evidência inequívoca de função reflexa vestíbulo-ocular reduzida no lado oposto à direção da fase rápida do nistagmo espontâneo.
Não há evidências de sintomas neurológicos centrais agudos ou sintomas audiológicos agudos, como perda auditiva ou zumbido, ou outros sintomas otológicos, como otalgia.
Ausência de sinal neurológico central agudo, ou seja, ausência de sinal motor ocular central ou sinais vestibulares centrais, em particular, ausência de desvio oblíquo, ausência de nistagmo evocado pelo olhar e ausência de sinal audiológico agudo.
Não melhor explicado por outra doença ou distúrbio.
O uso deste conteúdo está sujeito ao nosso aviso legal
