Abordagem
Quando há suspeita de gangrena, a decisão mais importante é diferenciar a gangrena isquêmica da gangrena infecciosa, além de reconhecer infecções necrosantes profundas que requerem intervenção cirúrgica urgente.
Geralmente, isso requer:
A identificação de quaisquer fatores de risco
Uma história minuciosa e um exame físico abrangente
Investigações de laboratório adequadas
Estudos de imagem e outros exames, em determinados casos.
A evolução rápida, disseminação ou deterioração clínica indicam a necessidade de exploração cirúrgica. Em casos ambíguos, é necessária a exploração por biópsia ou cirurgia para determinar se há envolvimento da fáscia, pois a observação dos tecidos moles mais profundos é o único método definitivo de fazer o diagnóstico.[38]
Identificação dos fatores de risco
Os fatores de risco para gangrena isquêmica incluem diabetes mellitus, aterosclerose, tabagismo, aplicação prolongada de torniquetes, estados hipercoaguláveis, abuso de drogas, malignidade e doença renal.
Os fatores de risco para gangrena infecciosa incluem trauma ou cirurgia abdominal recente, feridas contaminadas, diabetes mellitus, alcoolismo, doença renal, abuso de drogas, lesão por varicela, picadas de insetos, malignidade, imunossupressão e desnutrição.
Avaliação clínica
Achados sugestivos de gangrena isquêmica arterial incluem : membro frio, história de trombose prévia, ciclo crônico, alterações tróficas na pele, dor (classicamente descrita como ardência na planta dos pés e pododáctilos, sendo pior à noite), púrpura, edema, úlceras e livedo reticular.[19]
A avaliação da pressão arterial é útil na avaliação da gangrena isquêmica. Uma pressão sistólica do tornozelo de 50 mmHg ou menos, ou uma pressão sistólica do pododáctilo de 30 mmHg ou menos, favorecem o diagnóstico de gangrena isquêmica; entretanto, esses parâmetros podem ser menos confiáveis em pacientes com diabetes porque a calcificação da parede arterial pode prejudicar a compressão dos vasos por um manguito na pressão arterial e produzir medições da pressão sistólica maiores que os níveis verdadeiros.[9] Outra medição útil é o índice tornozelo-braquial (ITB), que é a taxa da pressão sistólica na artéria pediosa ou tibial posterior dividida pela pressão sistólica na artéria braquial. Pacientes com isquemia crítica dos membros geralmente têm um ITB de 0.4 ou menos.[9] A medição da pressão dos pododáctilos e/ou outras medidas de perfusão local podem ser úteis para determinar o potencial de cicatrização da ferida e o risco de amputação.[39]
Clinicamente, as características que podem ajudar a categorizar a viabilidade de um membro agudamente isquêmico incluem:
Viável: sem risco imediato; sem perda sensorial nem fraqueza muscular; sinais arteriais e venosos audíveis por Doppler
Marginalmente em risco: recuperável se tratado imediatamente; sem ou com mínima perda sensorial (pododáctilos); sem fraqueza muscular; sinais arteriais muitas vezes inaudíveis por Doppler; sinais venosos audíveis por Doppler.
Imediatamente em risco: recuperável com revascularização imediata; perda sensorial além dos pododáctilos acompanhada por dor em repouso; fraqueza muscular leve à moderada; sinais arteriais geralmente inaudíveis por Doppler; sinais venosos audíveis por Doppler.
Irreversível/inviável: perda importante de tecido e/ou dano permanente ao nervo; anestesia profunda; paralisia profunda (rigidez); sinais venosos e arteriais inaudíveis por Doppler.
A flegmasia cerulea dolens, geralmente associada à malignidade, causa a obstrução total ou quase total da drenagem venosa de um membro. Dor, edema acentuado do membro e cianose da pele decorrem durante um período de tempo variado. Em aproximadamente metade dos casos, a cianose pode ser precedida por uma aparência branca da pele, causada por edema subcutâneo sem congestão venosa.
Achados sugestivos de gangrena infecciosa incluem: febre baixa e calafrios, lesões bolhosas de cor púrpura ou vermelha, dor intensa à palpação sobre áreas contíguas, mas aparentemente não afetadas, margens pouco distintas, crepitação, perda de sensação em áreas periféricas à afetada e rápida evolução da infecção.[6]
A celulite necrosante se apresenta com drenagem da ferida escura fina e formação gasosa na pele com preservação da fáscia e músculos profundos. O início é gradual e sem dor, edema e toxicidade sistêmica.[40][41]
A fasciite necrosante é uma infecção profunda do tecido subcutâneo que resulta em destruição progressiva da fáscia e tecido adiposo. Em geral, é eritematosa sem margens pontiagudas, edemaciada, quente, brilhante e extremamente sensível à palpação, com progressão rápida no espaço de dias e mudanças na coloração da pele e formação de bolhas. A gangrena cutânea franca pode ser observada em 3 a 5 dias com um pródromo de anestesia antes da aparição de necrose da pele. Isso ajuda a distinguir da celulite necrosante descrita acima.[40][41]
A miosite necrosante (miosite gangrenosa espontânea) é uma infecção agressiva com febre, dor extrema e inchaço muscular. A pele sobrejacente pode evoluir para eritema, calor, petéquias, bolhas e vesículas com progressão no espaço de várias horas terminando por comprometer grupos musculares contíguos e tecidos moles. Pode ocorrer choque séptico na forma de síndrome do choque tóxico estreptocócico. A cronologia da progressão permite fazer a diferenciação de fasciite necrosante.[40][41][Figure caption and citation for the preceding image starts]: Formação de bolhas hemorrágicas secundárias à gangrena isquêmicaAcervo de Jose Contreras-Ruiz (Clinica del Cuidado Integral de Heridas y Estomas) [Citation ends].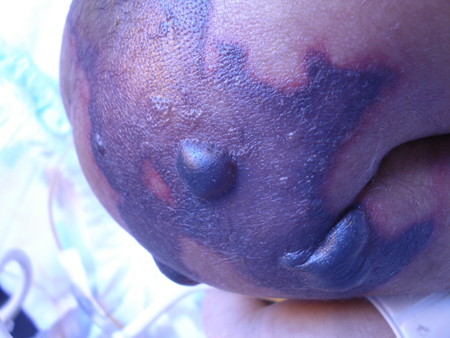 [Figure caption and citation for the preceding image starts]: Neonato com púrpura fulminante decorrente do Streptococcus B haemolyticusAcervo de Jose Contreras-Ruiz (Clinica del Cuidado Integral de Heridas y Estomas) [Citation ends].
[Figure caption and citation for the preceding image starts]: Neonato com púrpura fulminante decorrente do Streptococcus B haemolyticusAcervo de Jose Contreras-Ruiz (Clinica del Cuidado Integral de Heridas y Estomas) [Citation ends].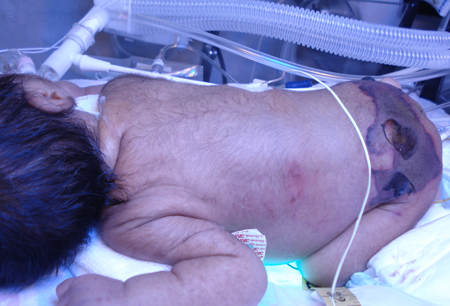
Exames laboratoriais
Para gangrena isquêmica e infecciosa, a avaliação laboratorial inicial inclui hemograma completo com esfregaço do sangue periférico, testes da função hepática, testes da função renal, proteína C-reativa, lactato desidrogenase (LDH) sérica e estudos de coagulação da linha basal.
Os achados que podem dar suporte ao diagnóstico de gangrena e podem requerer investigações adicionais incluem:
proteína C-reativa >3.26 mmol/L (>150 mg/L)
Celularidade de leucócitos >15 x 10⁹/L (>15,000 células/microlitro); observe que, apesar da infecção grave, os leucócitos podem não se elevar
Hemoglobina <135 g/L (<13.5 g/dL); a anemia hemolítica é um achado comum em gangrena gasosa
Sódio <135 mmol/L (<135 mEq/L)
Níveis elevados de LDH
Resultados laboratoriais sugerindo insuficiência renal aguda, insuficiência hepática ou acidose metabólica.
Hemoculturas são recomendadas se houver suspeita de gangrena infecciosa.
O sistema de escore LRINEC (Laboratory Risk Indicator for Necrotizing Fasciitis) é uma ferramenta útil no exame laboratorial inicial para prever o risco de fasciite necrosante (FN).[3][42] Ele tem um valor preditivo positivo de 92% e um valor preditivo negativo de 96%. Escores são dados para níveis de proteína C-reativa, contagem leucocitária, hemoglobina, sódio, creatinina e glicose. Qualquer escore de 6 ou acima indica suspeita de FN, e um escore de 8 ou acima é altamente preditivo dessa doença.
Se exames de rotina não forem conclusivos, exames adicionais podem ajudar a diagnosticar condições que podem contribuir para produzir isquemia e gangrena: anticorpos antinucleares (síndrome de Sjögren, lúpus eritematoso sistêmico, lúpus discoide), anticorpos antifosfolipídeos (síndrome antifosfolipídica), aglutininas a frio (doença por crioaglutininas primária ou secundária), criofibrinogênio (criofibrinogenemia essencial ou em associação com infecções, doenças reumatológicas ou câncer) e crioglobulina (associada à doença linfoproliferativa, inflamatória ou infecciosa) podem ser indicados em pacientes com suspeita de gangrena isquêmica, cujos pododáctilos estejam na cor azulada ou púrpura.[19]
A coloração de Gram do tecido infectado pode demonstrar bacilos Gram-positivos. Por exemplo, pequenas cadeias de cocos Gram-positivos sugerem uma infecção por estreptococos; aglomerados de cocos grandes sugerem Staphylococcus aureus.[1] A hemocultura e a cultura de tecidos podem fornecer diagnóstico bacteriológico definitivo e indicar se a infecção é polimicrobiana ou monomicrobiana.
Exames por imagem
Se um paciente tiver suspeita de gangrena gasosa, radiografias simples podem demonstrar gás nos tecidos moles e/ou indicar osteomielite subjacente. Uma ressonância nuclear magnética (RNM) ou tomografia computadorizada (TC) podem revelar formação de abscesso ou evidência de aumento, edema ou espessamento na fáscia. Entretanto, a falta de gás visível nos tecidos moles não exclui o diagnóstico de uma infecção necrosante. A TC pode revelar coleções menores de gás nos tecidos que radiografias simples, podendo ser preferível nesse sentido. A TC também pode demonstrar coleções de fluidos mais prontamente. A RNM, embora forneça mais detalhes dos tecidos moles que a TC, geralmente está disponível com menos prontidão e também pode apresentar problemas logísticos em pacientes que, muitas vezes, estão gravemente doentes.
Em um paciente com suspeita de gangrena isquêmica, diversas técnicas de exames de imagem podem ser indicadas, dependendo da situação clínica exata:
A ultrassonografia duplex pode ser útil para demonstrar o local e a gravidade da estenose ou obstrução arterial, podendo também detectar tromboembolismo venoso.[19] Essa é a modalidade mais amplamente usada para avaliar o local e o grau da estenose na doença vascular periférica, bem como a patência de enxertos de bypass. A sensibilidade e a especificidade da estenose de 50% ou mais da artéria ilíaca para a artéria poplítea são de aproximadamente 90% e 95%, respectivamente.
A angiopatia convencional é usada com frequência para identificar o local e a extensão da obstrução arterial ou venosa. A precisão e a interpretação são aprimoradas com o uso de técnicas como a subtração digital, a qual elimina artefatos ósseos e densos do tecido corporal. Entretanto, é um procedimento invasivo que requer contraste.
Se disponível, a angiotomografia ou angiografia por ressonância magnética (ARM) podem ser usadas para verificar a presença de ateroembolia. A angiotomografia é cada vez mais usada, mas ainda requer contraste intravenoso, embora tenha menos radiação que na angiografia tradicional. Também pode reconstruir imagens em 3D. As novas imagens da TC em 64 cortes podem ter sensibilidade de 89% a 100% e especificidade de 92% a 100% para estenose >50%. Entretanto, sua resolução espacial é mais baixa que a da angiografia digital por subtração e a opacificação venosa pode obscurecer o preenchimento arterial. Menos disponível amplamente, o uso do gadolínio pode aumentar para 90% a 100% a precisão da sensibilidade e especificidade da ARM para detectar uma estenose maior que 50%. Entretanto, ela tem diversas limitações. a ARM tende a superestimar a estenose e oclusões; grampos de metal podem mimetizar oclusões, o que limita seu uso em pacientes pós-cirúrgicos. Além disso, pacientes com marca-passos, desfibriladores e alguns grampos de aneurisma cerebral não podem ser examinados dessa forma com segurança, e o gadolínio tem causado fibrose sistêmica nefrogênica (FSN) em pacientes com insuficiência renal crônica.
A TC do tórax e abdome é indicada em pacientes nos quais há suspeita de uma malignidade oculta que esteja causando síndrome paraneoplásica de tromboembolismo como causa de isquemia.
A ecocardiografia é indicada em casos nos quais características da história e exames clínicos (por exemplo, história de valvopatia, presença de sopros cardíacos) sugerem possível suspeita de endocardite infecciosa, mixoma e endocardite trombótica não bacteriana.
O uso deste conteúdo está sujeito ao nosso aviso legal