Abordagem
Nas gestantes Rh-negativas, qando o fenótipo Rh paterno for positivo ou desconhecido, deve-se considerar a possibilidade de se tornarem aloimunizadas e produzirem anticorpos eritrocitários. O exame laboratorial para a presença de anticorpos eritrocitários é confirmatório.
Avaliação clínica
Todas as gestantes RhD-negativas (quando o feto tiver um pai Rh-positivo) têm risco potencial de aloimunização e eritroblastose. Os fatores de risco para sensibilização materna ao antígeno RhD incluem: história de um feto Rh-positivo para uma mãe Rh-negativa; procedimentos fetais invasivos; hemorragia feto-materna; trauma placentário; aborto espontâneo, ameaçado ou induzido; não realização (ou dosagem inadequada) da imunoprofilaxia para Rh apropriada após um evento obstétrico potencialmente imunizante em uma gestação prévia ou em andamento; e multiparidade.
A obtenção precisa da história materna é um passo importante na avaliação do risco potencial de sensibilização ou de anemia fetal em uma gravidez atual. O inquérito deve começar com o questionamento sobre as gestações prévias, o fenótipo paterno (se for conhecido), história de transfusão de sangue, administração de imunoprofilaxia de Rh e desfecho obstétrico e neonatal de todas as gestações.
Embora uma resposta imune materna primária à sensibilização pelo antígeno D geralmente seja fraca, ela pode ser muito intensificada quando a resposta imune secundária for gerada pelo desafio antigênico em uma gestação subsequente. Consequentemente, o risco de anemia fetal e hidropisia fetal imune (acúmulo anormal de fluido em dois ou mais compartimentos fetais) aumenta com a crescente paridade.[2][26][31] Quando houve hidropisia em uma gestação prévia, é provável que ocorra novamente e em uma idade gestacional mais precoce. Uma vez que a hidropisia ou o parto de um natimorto tenha ocorrido por causa dos anticorpos anti-D decorrentes da incompatibilidade de Rh, a estimativa da possibilidade de óbito intrauterino de um feto RhD-positivo subsequente é de 90%, se não for tratado.[32]
Investigações laboratoriais
Grupo sanguíneo e rastreamento para anticorpos
Na primeira consulta do pré-natal, todas as mulheres são examinadas quanto a tipo sanguíneo, Rh e presença de anticorpos eritrocitários.[23][33] A repetição dos testes de anticorpos RhD para todas as mulheres RhD-negativas não sensibilizadas também é recomendados entre 24 e 28 semanas de gestação, a menos que o pai biológico seja conhecidamente RhD-negativo.[33] Um exame positivo de anticorpo eritrocitário em uma mãe Rh-negativa exige investigação adicional, incluindo a identificação do anticorpo e a medição do título.
Um exame de anticorpo Rh identificável em uma mãe Rh-negativa deve instar a fenotipagem e a genotipagem paternas se o pai for Rh-positivo (e a paternidade for certa). Um pai com sangue Rh-positivo pode ser homozigoto ou heterozigoto para o antígeno D. Se for heterozigoto, o risco de transmissão do gene RhD (e, portanto, o risco de incompatibilidade de Rh) para o feto é de 50%, em comparação com 100% se ele for homozigoto. No caso de um genótipo heterozigótico paterno RhD-positivo ou desconhecido, o tipo do Rh fetal é determinado pela testagem genética das células do líquido amniótico ou estimado pelo DNA fetal livre na circulação materna, o qual pode ser útil para as mães que recusarem a amniocentese.[34][35]
Nos pacientes sensibilizados o título do anticorpo sérico materno é um guia para a gravidade da doença. O American College of Obstetricians and Gynecologists afirma que considera-se um título crítico (título associado a um risco significativo de doença hemolítica grave do feto e do neonato e hidropisia) um título entre 1:8 e 1:32 na maioria dos centros.[34] Se o título inicial de anticorpos for 1:8 ou menos, o paciente pode ser monitorado com uma avaliação do título a cada 4 semanas.[34] No entanto, títulos seriados não são adequados para se monitorar o status fetal quando a mãe tiver tido um feto ou neonato previamente afetado.[34]
Avaliação da hemorragia feto-materna
Um teste da roseta pode ser usado para descartar hemorragia feto-materna significativa. Se os resultados forem positivos, um teste de Kleihauer-Betke (eluição ácida) ou uma citometria de fluxo podem medir a quantidade de sangue do feto na circulação materna. Tais avaliações podem ser realizadas em diversas circunstâncias, inclusive em mães não sensibilizadas Rh-negativas portadoras de um feto RhD-positivo (ou quando o status fetal para RhD for desconhecido) após o nascimento; eventos sensibilizadores que ocorrem após 20 semanas de gestação; ou eventos potencialmente associados a trauma placentário e à ruptura da interface materno-fetal (por exemplo, descolamento da placenta, traumatismo contuso do abdome, cordocentese, placenta prévia com sangramento).[23][29][36]
Ultrassonografia fetal e amostras de sangue
A anemia fetal decorrente da incompatibilidade de Rh pode ser diagnosticada medindo-se o pico de velocidade sistólica na ACM. A predição de anemia moderada a grave por ultrassonografia Doppler possui sensibilidade de 100% e índice de falsos-positivos de 12%.[31][37] Uma velocidade do fluxo sanguíneo elevada para a idade gestacional é uma indicação para a amostragem sanguínea umbilical percutânea (caso haja forte suspeita de anemia).
A amostragem de sangue do feto através de punção venosa do cordão umbilical (cordocentese) ou da veia intra-hepática permite a medição direta da hemoglobina e do hematócrito do feto.
As informações definitivas da gravidade da anemia direcionarão a terapia apropriada que pode salvar a vida do feto através de transfusão intrauterina.[38]
O exame de ultrassonografia do feto em risco de incompatibilidade de Rh pode revelar edema subcutâneo, ascite, derrame pleural ou derrame pericárdico, sendo todos consistentes com anemia fetal grave em um feto afetado.[39]
O rastreamento não invasivo de anemia fetal com ultrassonografia com Doppler substituiu a amniocentese seriada para espectrofotometria nos países desenvolvidos, mas pode não estar disponível em outras regiões. Onde utilizada, a análise espectral do líquido amniótico em uma densidade óptica de 450 nm (AOD450) mede o nível de bilirrubina como um indicador indireto de hemólise fetal. Liley propôs um esquema de manejo envolvendo 3 zonas baseadas na idade gestacional entre as semanas 27 e 42. Quando usada para monitorar a doença fetal, são realizados procedimentos seriados com intervalos de 10 dias a 2 semanas e continuados até o momento do parto.[16] Queenan e colaboradores propuseram uma curva AOD450 modificada entre a semana 14 a 40. A curva de Queenan mostrou um valor preditivo melhor que a curva de Liley na anemia grave.[30][Figure caption and citation for the preceding image starts]: Velocidade aumentada na artéria cerebral média consistente com anemia fetal graveThe Ottawa Hospital; usado com o consentimento do paciente [Citation ends].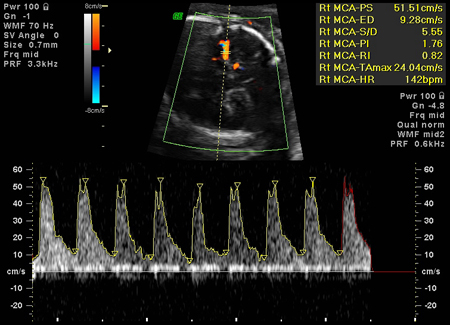 [Figure caption and citation for the preceding image starts]: Hidropisia fetal, com ascite e hepatomegalia (seta), diagnosticada na ultrassonografia do pré-natalThe Ottawa Hospital; usado com o consentimento do paciente [Citation ends].
[Figure caption and citation for the preceding image starts]: Hidropisia fetal, com ascite e hepatomegalia (seta), diagnosticada na ultrassonografia do pré-natalThe Ottawa Hospital; usado com o consentimento do paciente [Citation ends].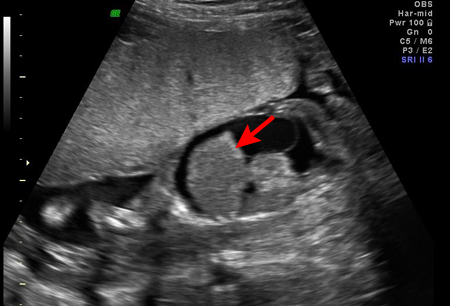
O uso deste conteúdo está sujeito ao nosso aviso legal