História e exame físico
Principais fatores diagnósticos
comuns
fatores de risco
Adote um índice mais alto de suspeita de sepse quando o paciente apresentar sinais de infecção e doença aguda e se enquadrar em um grupo de risco:
Idade acima de 65 anos (e, particularmente, mais de 75 anos)[3][9][36][52]
Imunocomprometidos (por exemplo, quimioterapia, doença falciforme, AIDS, esplenectomia, esteroides de longo prazo)[3][36][37][53][54]
Suspeite de sepse neutropênica em pacientes que adoeceram e (a) estão recebendo ou receberam tratamento oncológico sistêmico nos últimos 30 dias ou (b) estão recebendo ou receberam tratamento imunossupressor por motivos não relacionados ao câncer.[3]
acessos venosos ou cateteres[3]
Cirurgia recente (nas últimas 6 semanas).[3] O risco de sepse é particularmente alto após uma cirurgia esofágica, pancreática ou gástrica eletiva[38]
Hemodiálise[36]
Diabetes mellitus[36]
Uso indevido de substâncias por via intravenosa[3]
Gravidez (e as 6 semanas após o parto/interrupção/aborto espontâneo)[3]
Danos à integridade da pele (por exemplo, queimaduras, cortes, vesículas, infecções cutâneas).[3]
A idade inferior a 1 ano é também um forte fator de risco.[3] Consulte Sepse em crianças.
Fique atento ao risco de sepse nas mulheres grávidas, que tiverem dado à luz, ou tiverem tido uma interrupção da gestação ou aborto espontâneo nas últimas 6 semanas. Os fatores de risco para o desenvolvimento da sepse nesses grupos incluem:[3][63]
Obesidade
Diabetes gestacional ou diabetes mellitus
Sistema imunológico comprometido (por doenças ou medicamentos)
Anemia
História da infecção pélvica
História da infecção por estreptococos do grupo B
Amniocentese e outros procedimentos invasivos (por exemplo, parto instrumental, parto cesáreo, remoção ou retenção de produtos da concepção)
Cerclagem cervical
Ruptura prolongada das membranas
Trauma vaginal
Hematoma de ferida
Contato próximo com pessoas com infecção por estreptococos do grupo A (por exemplo, escarlatina).
Practical tip
Ao avaliar se um paciente que está gravemente enfermo, com sintomas ou sinais de possível infecção, pode ser manejado com segurança na comunidade, é importante considerar se ele se enquadra em um ou mais dos grupos de risco.[3]
Practical tip
Preste atenção especial à família/cuidadores do paciente ao fazer a anamnese. Eles conhecem bem o paciente e poderão oferecer informações sobre mudanças comportamentais agudas, bem como mudanças na respiração ou circulação, em comparação com o normal. Considere como eles podem descrever o resultado de mudanças na fisiologia que provavelmente afetaram as observações vitais do paciente, por exemplo:[62]
Estado mental alterado — “confuso”, “sonolento”, “diferente
Febre – “quente ao toque”, “com calafrios”, “ardendo"
Hipotensão — “tonto”, “inconsciente”, “zonzo
Taquipneico — “com falta de ar”, “sem fôlego
Taquicárdico — "coração acelerado", "coração batendo forte".
sinais associados à causa específica de infecção
As fontes mais comuns de infecção são:[61]
Trato respiratório (tosse/dor torácica pleurítica)
Trato urinário (dor nos flancos/disúria)
Trato gastrointestinal abdominal/superior (dor abdominal)
Pele/tecidos moles (abscesso/ferida/local do cateter)
Sítio cirúrgico ou sítio de acesso/drenagem.
Signs and symptoms of possible infection sources Opens in new window
Use o histórico para identificar os fatores de aquisição da infecção e pistas sobre sítios de infecção para orientar a escolha da terapêutica antimicrobiana.[21]
Faça perguntas específicas, tais como:
Quando foi a última vez que você urinou?
E com que frequência nas últimas 18 horas?[3]
Você toma algum medicamento?
Você tomou antibióticos recentemente?
Você consultou recentemente um clínico geral ou esteve hospitalizado e/ou fez procedimentos cirúrgicos?
Você viajou para o exterior recentemente?
Você teve contato com animais?
Você já teve algum contato com alguém infectado?
Pergunte sobre o estilo de vida do paciente, inclusive:
Uso indevido de drogas
Ingestão de bebidas alcoólicas
Situação habitacional.
Practical tip
Preste atenção especial à família/cuidadores do paciente ao fazer a anamnese. Eles conhecem bem o paciente e poderão oferecer informações sobre mudanças comportamentais agudas, bem como mudanças na respiração ou circulação, em comparação com o normal. Considere como eles podem descrever o resultado de mudanças na fisiologia que provavelmente afetaram as observações vitais do paciente, por exemplo:[62]
Estado mental alterado — “confuso”, “sonolento”, “diferente
Febre – “quente ao toque”, “com calafrios”, “ardendo"
Hipotensão — “tonto”, “inconsciente”, “zonzo
Taquipneico — “com falta de ar”, “sem fôlego
Taquicárdico — "coração acelerado", "coração batendo forte".
Practical tip
Verifique se já existem amostras microbiológicas no laboratório (por exemplo, urina enviada pelo clínico geral) ou outros resultados de exames disponíveis (sangue, radiografia etc.).
Evidência: causas infecciosas da sepse
O estudo Extended Prevalence of Infection in Intensive Care (EPIC II) fornece as melhores evidências recentes sobre as causas infecciosas da sepse em um ambiente de cuidados intensivos.[20]
O estudo reuniu dados abrangentes de mais de 14.000 pacientes adultos em 1265 unidades de terapia intensiva de 75 países em um único dia em maio de 2007.
Dos 7000 pacientes classificados como “infectados”, os sítios de infecção foram:
Pulmões: 64%
Abdome: 20%
Corrente sanguínea: 15%
Trato renal ou geniturinário: 14%.
Dos 70% dos pacientes infectados com microbiologia positiva:
47% dos isolados foram gram-positivos (somente o Staphylococcus aureus representou 20%)
62% eram gram-negativos (20% espécies de Pseudomonas e 16% de Escherichia coli)
19% eram fúngicas.
Outros estudos tendem a concordar amplamente sobre as frequências relativas das fontes de infecção. O gráfico abaixo mostra os resultados do relatório National Confidential Inquiry on Patient Outcome and Death (NCEPOD) em 2015.[61][Figure caption and citation for the preceding image starts]: Frequências relativas das fontes de infecção na sepseCriado pelo BMJ Knowledge Center; baseado no 'NCEPOD. Just say sepsis! Novembro de 2015' [Citation ends].
Evidências de estudos em pessoas com mais de 65 anos mostram que o trato geniturinário é a maior fonte de infecção.[21][22]
alto escore de alerta precoce (por exemplo, NEWS2 de 5 ou mais)
A identificação precoce da sepse depende da avaliação sistemática de qualquer paciente com doença aguda que apresente uma infecção presumida para identificar o risco de deterioração por sepse. Quando a sepse está em estágio avançado, com vários parâmetros fisiológicos anormais, o risco de mortalidade é muito alto.[41]
Em qualquer paciente com possibilidade de sepse, use um processo sistemático para verificar as observações vitais e avaliar e registrar o risco de deterioração.[41][42][43] Lembre-se de que nenhum processo de estratificação de risco é 100% sensível ou 100% específico; portanto, use o parecer clínico.
Consulte as diretrizes locais e verifique a abordagem recomendada para avaliar a deterioração aguda.
No hospital: use o National Early Warning Score 2 (NEWS2) ou um escore de alerta precoce alternativo.[41][42][44] O NEWS2 está aprovado pelo NHS England e pelo National Institute for Health and Care Excellence (NICE) para uso neste cenário.[3][41]
O NICE recomenda usar os critérios de alto risco do NICE para estratificação de risco (em vez do NEWS2) em um ambiente agudo em pacientes que estão ou estiveram grávidas recentemente.[3]
Na comunidade e em ambientes de prisionais: use um escore de alerta precoce, como o NEWS2, recomendado pelo NHS England e respaldado pelo Royal College of General Practitioners no Reino Unido.[41][51] Uma alternativa no Reino Unido é usar os critérios para alto risco do NICE.[3]
Nenhum é validado na atenção primária.[51]
O NEWS2 é o escore de alerta precoce mais usado no Serviço Nacional de Saúde do Reino Unido e é endossado pelo NHS England e pelo NICE.[3][41] NHS England: Sepsis Opens in new window Em um paciente com infecção conhecida ou provável, um escore NEWS2 equivalente a 5 ou mais provavelmente indica sepse.[42]
Providencie uma avaliação urgente por um decisor clínico sêniorb (por exemplo, médico de nível ST3 no Reino Unido) para qualquer paciente com um escore NEWS2 agregado de 5 ou mais.[41]
Quanto maior o escore agregado do NEWS2 resultante, maior o risco de deterioração clínica.[3][41][42]
Embora um responsável sênior por decisões deva estar envolvido e atento, desde o início, a todos os pacientes com alto risco de doença grave ou morte, a avaliação poderá ser realizada por um médico com competências essenciais no manejo de pacientes com doenças agudas (nível FY2 ou superior no Reino Unido) para avaliar urgentemente o quadro clínico da pessoa e pensar em diagnósticos alternativos ao da sepse.[3]
Se necessário (por exemplo, escore NEWS2 de 7 ou mais, ou nenhuma resposta dentro de 1 hora de qualquer intervenção, como antibióticos/ressuscitação com fluidos/oxigênio), organize uma avaliação de emergência por um especialista em cuidados intensivos.
Practical tip
É importante saber que nenhum escore foi validado para uso em gestantes ou mulheres que engravidaram recentemente(nas 24 horas após a interrupção da gestação ou aborto espontâneo por 4 semanas após o parto); na prática, busque a opinião de um médico sênior para determinar a melhor abordagem nesses pacientes.
O NICE recomenda o uso dos critérios de alto risco do NICE para a estratificação do risco (em vez do NEWS2) em um cenário agudo nas pacientes que estiverem ou tiverem estado grávidas recentemente.[3]
Exemplos de escores que foram desenvolvidos, mas ainda não são universalmente aceitos, incluem os apresentados a seguir.
Um qSOFA modificado foi proposto pela Society of Obstetric Medicine Australia and New Zealand (SOMANZ) para uso em gestantes. O escore SOMANZ inclui pressão arterial sistólica de 90 mmHg, frequência respiratória >25 por minuto e estado mental alterado.[71]
O Sepsis in Obstetrics Score usa uma combinação de temperatura materna, pressão arterial, frequência cardíaca, frequência respiratória, saturação periférica de oxigênio, contagem de leucócitos e nível de ácido lático como preditores de internação em terapia intensiva para sepse.[72]
Alerte um especialista para comparecer pessoalmente se uma paciente com suspeita de sepse que estiver ou tiver estado grávida recentemente e atender a qualquer critério de alto risco não responder dentro de 1 hora após qualquer intervenção.[3]
taquipneia (NEWS2)
temperatura alta ou baixa, às vezes com calafrios (NEWS2)
Embora mudanças na temperatura corporal sejam frequentemente observadas nas pessoas com sepse, a temperatura não deve ser usada como o único preditor de sepse e não deve ser usada para confirmar nem descartar a sepse. Observe que algumas pessoas com sepse apresentarão uma temperatura normal.[3][41][42]
Practical tip
Nunca descarte a sepse com base em uma leitura normal da temperatura. A febre é um sinal comum, mas alguns pacientes são apiréticos ou têm hipotermia.[3]
Sempre avalie a temperatura do paciente no contexto de quadro clínico como um todo.
A hipotermia na apresentação está associada a um prognóstico mais desfavorável que a febre.[64]
Pessoas mais idosas (>75 anos) ou muito frágeis (independentemente da idade) são particularmente propensas a uma resposta febril atenuada e podem apresentar temperatura normal.[3][65]
Pacientes com lesão na medula espinhal podem não desenvolver temperatura elevada.[3]
Outros grupos menos suscetíveis às flutuações de temperatura e que, portanto, podem não desenvolver temperatura elevada com a sepse incluem:[3]
Bebês ou crianças
Pessoas com câncer que estejam recebendo tratamento
Pacientes gravemente enfermos.
taquicardia (NEWS2)
Uma característica comum da sepse;[21][43] normalmente frequência cardíaca >90 batimentos por minuto (bpm).
Practical tip
Sempre interprete os sinais vitais que você tomar como parte da avaliação das vias aéreas, respiração, circulação, incapacidade e exposição (ABCDE) em relação aos valores basais conhecidos ou prováveis do paciente para esse parâmetro; leve em consideração o paciente à sua frente e o quadro clínico completo. Por exemplo:
Uma queda na pressão arterial sistólica ≥40 mmHg em relação à linha basal do paciente é motivo de preocupação, independentemente da leitura da pressão arterial sistólica em si[3]
Embora a taquicardia possa ser um indicador de possível risco de desenvolvimento de sepse, ao avaliar a frequência cardíaca, considere:[3]
Gestação
Nas mulheres grávidas a frequência cardíaca geralmente é 10 a 15 bpm mais rápida que o normal
Idosos
Idosos podem não desenvolver taquicardia em resposta à infecção e correm maior risco de desenvolver novas arritmias (por exemplo, fibrilação atrial)
Medicamentos
Alguns medicamentos, como betabloqueadores ou bloqueadores dos canais de cálcio limitadores da frequência cardíaca, podem inibir a resposta taquicárdica à infecção
Linha basal
A frequência cardíaca basal em jovens ou pessoas em boa forma física (por exemplo, atletas) pode ser inferior à normal. A taxa de alteração da frequência cardíaca pode, portanto, ser mais importante (para refletir a gravidade da infecção) do que a taxa real.
estado mental agudamente alterado (NEWS2)
Determine o estado mental inicial do paciente e determine se houve alguma mudança.[3] Use uma escala validada (por exemplo, a Escala de Coma de Glasgow ou a escala AVPU ['Alerta, responde à voz, responde a estímulo doloroso, não responde']). [ Escala de coma de Glasgow Opens in new window ] [3] Além de verificar a resposta a estímulos, você deve perguntar a um familiar ou cuidador (se disponível) sobre o comportamento recente do paciente.[3]
Practical tip
Mudanças no estado mental são um sinal de sepse que costuma passar despercebido, particularmente em pacientes idosos nos quais a demência pode coexistir. Mudanças no estado mental geralmente ocorrem por causas não infecciosas (por exemplo, distúrbios eletrolíticos). Elas podem se manifestar de várias maneiras, o que dificulta reconhecê-las como parte de uma breve consulta clínica.
O termo “confusão” pode ser inútil. Em vez disso, tente identificar qualquer mudança em relação ao comportamento normal ou ao estado cognitivo do paciente.[3]
A história colateral — se amigos, familiares ou cuidadores estiverem disponíveis — é fundamental. Eles podem descrever o paciente como “diferentes do que são”.
Nas pessoas com demência ou dificuldade de aprendizagem, a mudança no estado mental pode se apresentar como irritabilidade ou agressão, mas na demência ela também pode se manifestar com delírio hipoativo (por exemplo, com letargia, apatia).[3][60]
Além disso, a sepse pode ser sinalizada por deterioração da capacidade funcional (por exemplo, um paciente que recentemente não consegue se levantar da posição sentada).[3]
baixa saturação de oxigênio (NEWS2)
A baixa saturação de oxigênio é frequentemente observada nas pessoas com sepse: pressão arterial sistólica <90 mmHg, pressão arterial média <65 mmHg ou redução na pressão arterial sistólica >40 mmHg em relação ao valor basal.[21][43]
Practical tip
A dificuldade em obter saturações periféricas de oxigênio pode ser um sinal de alerta de possível choque.[3]
As saturações periféricas de oxigênio podem ser difíceis de medir em um paciente com sepse se os tecidos apresentarem hipoperfusão.
Isso pode ocorrer nos estágios mais avançados da quadro clínico, pois, no início do processo da doença, a circulação geralmente é hiperdinâmica.
Algumas condições, como a sepse meningocócica, podem se manifestar inicialmente com uma má perfusão periférica. Esses pacientes geralmente têm uma depressão miocárdica profunda à apresentação. Em outros, pode haver uma circulação central hiperdinâmica concomitante com uma perfusão periférica deficiente e um subsequente desacoplamento do fluxo sanguíneo.
Adote um alto índice de suspeita de choque se não conseguir medir as saturações de oxigênio.
Consulte Choque.
hipotensão (NEWS2)
A hipotensão é comumente observada em pessoas com sepse.[21][43]
Cuidado com o choque séptico, um subtipo de sepse com uma mortalidade muito maior.[1][42]
Caracterizado por profundas anormalidades circulatórias e metabólicas.
Apresenta-se com hipotensão persistente e lactato sérico >2 mmol/L (>18 mg/dL), apesar da ressuscitação fluídica adequada, com necessidade de vasopressores para manter a pressão arterial média ≥65mmHg.[1]
oligúria
Avalie o débito urinário do paciente.[3][47]
Pergunte ao paciente ou ao cuidador sobre o débito urinário nas 12 a 18 horas anteriores
Considere cateterizar o paciente no momento da apresentação se ele estiver chocado, confuso, oligúrico ou criticamente enfermo
Certifique-se de que um plano para monitorar o débito urinário de hora em hora.
Um débito urinário baixo pode sugerir depleção do volume intravascular e/ou insuficiência renal e, portanto, é um marcador de gravidade da sepse.[3]
Um paciente que não tiver urinado nas últimas 18 horas (ou, para os pacientes cateterizados, tiver urinado menos de 0.5 ml/kg de urina por hora) tem um alto risco para doença grave ou morte por sepse.[3]
enchimento capilar lentificado, pele com manchas vermelhas e roxas variadas ou com aspecto acinzentado
Acredita-se que sinais de insuficiência circulatória indiquem perfusão periférica, com um tempo maior de tempo de enchimento capilar sugerindo redução da perfusão capilar.[125]
[Figure caption and citation for the preceding image starts]: Tempo de enchimento capilar. Imagem superior: tom de pele normal; imagem do meio: pressão aplicada por 5 segundos; imagem inferior: tempo medido até a hiperemiaDo acervo de Ron Daniels, MB, ChB, FRCA; usado com permissão [Citation ends].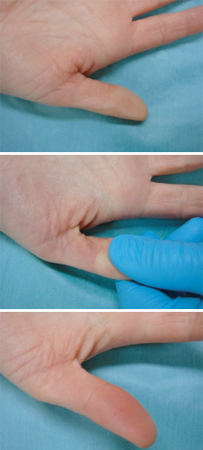
cianose
Um sinal comum inespecífico de sepse.[21]
Outros fatores diagnósticos
comuns
Incomuns
púrpura fulminante
Um sinal muito tardio de possível disfunção orgânica; pode ser visto na apresentação.
[Figure caption and citation for the preceding image starts]: Púrpura fulminante grave; classicamente associada à sepse meningocócica, mas pode ocorrer em caso de sepse pneumocócicaDo acervo de Ron Daniels, MB, ChB, FRCA; usado com permissão [Citation ends].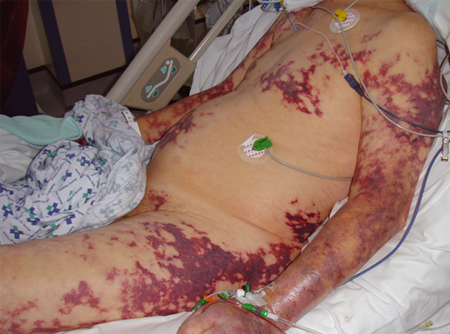
íleo paralítico
Um sinal de possível disfunção orgânica.
icterícia
Um sinal raro de disfunção orgânica, a menos que esteja associado a uma fonte específica de infecção (sepse biliar).
O uso deste conteúdo está sujeito ao nosso aviso legal