Dorsalgia discogênica é um problema multifatorial extremamente complexo que apresenta um desafio diagnóstico e terapêutico para o clínico. Desde o início do processo, deve ser formulado um claro entendimento da patologia, das expectativas do paciente e dos objetivos do tratamento.
Os pacientes que estão nos estágios iniciais de doença discal degenerativa (ou seja, com alterações precoces ou não degenerativas) geralmente respondem bem a um tratamento conservador (analgesia, fisioterapia, opções de agulhamento terapêutico) com uma abordagem multidisciplinar. A maioria dos pacientes com exacerbações agudas de dorsalgia discogênica melhorará em até 4 semanas.[96]Vroomen PC, de Krom MC, Knottnerus JA. Predicting the outcome of sciatica at short-term follow-up. Br J Gen Pract. 2002 Feb;52(475):119-23.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1314232/pdf/11887877.pdf
http://www.ncbi.nlm.nih.gov/pubmed/11887877?tool=bestpractice.com
Aproximadamente 90% dos pacientes apresentarão resolução dos sintomas em até 3 meses depois do início da dor, com ou sem tratamento.[4]Andersson GB. Epidemiological features of chronic low back pain. Lancet. 1999 Aug 14;354(9178):581-5.
http://www.ncbi.nlm.nih.gov/pubmed/10470716?tool=bestpractice.com
Apenas uma pequena proporção (5%) de indivíduos com um episódio agudo de lombalgia desenvolverá lombalgia crônica e incapacidade relacionada.[97]Koes BW, van Tulder MW, Thomas S. Diagnosis and treatment of low back pain. BMJ. 2006 Jun 17;332(7555):1430-4.
http://www.bmj.com/content/332/7555/1430?view=long&pmid=16777886
http://www.ncbi.nlm.nih.gov/pubmed/16777886?tool=bestpractice.com
É recomendado o encaminhamento a um cirurgião quando as modalidades não cirúrgicas comprovadamente tiverem sido ineficazes. Um tratamento cirúrgico bem-sucedido é amplamente dependente da identificação da patologia cirúrgica e dos fatores específicos geradores de dor que podem ser passíveis de tratamento cirúrgico.
Em um evento de exacerbação aguda de uma dorsalgia crônica preexistente, o médico deve pesquisar a causa dos sintomas agudos. É obrigatório excluir outras causas de sintomas agudos, como discite.
Emergência neurológica
Um diagnóstico presumido de síndrome da cauda equina (SCE) necessita de urgente encaminhamento ao hospital. A SCE consiste em anestesia em sela (perineal), disfunção esfincteriana, retenção urinária e fraqueza nas pernas. É necessária a descompressão de emergência do canal vertebral em até 48 horas depois do início dos sintomas.
Um deficit doloroso da raiz nervosa (deficit motor com dor no mesmo dermátomo) na presença de compressão discal identificável é passível de cirurgia. Ele deve ser diferenciado de um deficit de nervo indolor (por exemplo, pé caído indolor) e de uma lesão nos nervos periféricos.
Tratamentos farmacológicos
A analgesia tópica ou oral pode ser considerada para o controle farmacológico da dorsalgia.
Alívio tópico da dor
Sintomas agudos podem ser tratados com analgesia tópica.[98]Jorge LL, Feres CC, Teles VE. Topical preparations for pain relief: efficacy and patient adherence. J Pain Res. 2010;4:11-24.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3048583
http://www.ncbi.nlm.nih.gov/pubmed/21386951?tool=bestpractice.com
A capsaicina esgota os recursos locais da substância P, que está envolvida na mediação de estímulos nocivos.[99]Anand P, Bley K. Topical capsaicin for pain management: therapeutic potential and mechanisms of action of the new high-concentration capsaicin 8% patch. Br J Anaesth. 2011;107:490-502.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3169333
http://www.ncbi.nlm.nih.gov/pubmed/21852280?tool=bestpractice.com
Os anti-inflamatórios não esteroidais (AINEs) tópicos são úteis na dor que pode ser mediada por causas musculares.
[  ]
What are the effects of topical NSAIDS in adults with acute musculoskeletal pain?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1129/fullMostre-me a resposta A absorção local limitada ajuda a tratar os sintomas provenientes das estruturas periarticulares e a absorção sistêmica fornece o agente terapêutico para as estruturas intracapsulares.[100]Derry S, Moore RA, Gaskell H, et al. Topical NSAIDs for acute musculoskeletal pain in adults. Cochrane Database Syst Rev. 2015;(6):CD007402.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD007402.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/26068955?tool=bestpractice.com
A concentração plasmática de AINEs após a administração tópica é tipicamente <5% daquela após a administração oral de AINEs e é, portanto, menos eficaz. No entanto, o uso de AINEs tópicos pode potencialmente limitar eventos adversos sistêmicos.[100]Derry S, Moore RA, Gaskell H, et al. Topical NSAIDs for acute musculoskeletal pain in adults. Cochrane Database Syst Rev. 2015;(6):CD007402.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD007402.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/26068955?tool=bestpractice.com
]
What are the effects of topical NSAIDS in adults with acute musculoskeletal pain?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1129/fullMostre-me a resposta A absorção local limitada ajuda a tratar os sintomas provenientes das estruturas periarticulares e a absorção sistêmica fornece o agente terapêutico para as estruturas intracapsulares.[100]Derry S, Moore RA, Gaskell H, et al. Topical NSAIDs for acute musculoskeletal pain in adults. Cochrane Database Syst Rev. 2015;(6):CD007402.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD007402.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/26068955?tool=bestpractice.com
A concentração plasmática de AINEs após a administração tópica é tipicamente <5% daquela após a administração oral de AINEs e é, portanto, menos eficaz. No entanto, o uso de AINEs tópicos pode potencialmente limitar eventos adversos sistêmicos.[100]Derry S, Moore RA, Gaskell H, et al. Topical NSAIDs for acute musculoskeletal pain in adults. Cochrane Database Syst Rev. 2015;(6):CD007402.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD007402.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/26068955?tool=bestpractice.com
Alívio da dor por via oral
Paracetamol é frequentemente usado em dor leve a moderada, pois pode oferecer um perfil de segurança mais favorável que AINEs.[101]Chou R, Huffman LH. Medications for acute and chronic low back pain: a review of the evidence for an American Pain Society/American College of Physicians clinical practice guideline. Ann Intern Med. 2007 Oct 2;147(7):505-14.
http://www.annals.org/content/147/7/505.full
http://www.ncbi.nlm.nih.gov/pubmed/17909211?tool=bestpractice.com
No entanto, as diretrizes do Reino Unido não recomendam paracetamol isolado como agente de primeira linha para o controle da dorsalgia.[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
AINEs orais são usados frequentemente, e são eficazes para o alívio sintomático em pacientes com dor lombar aguda.[102]van der Gaag WH, Roelofs PD, Enthoven WT, et al. Non-steroidal anti-inflammatory drugs for acute low back pain. Cochrane Database Syst Rev. 2020 Apr 16;4:CD013581.
https://www.doi.org/10.1002/14651858.CD013581
http://www.ncbi.nlm.nih.gov/pubmed/32297973?tool=bestpractice.com
[  ]
What are the effects of topical NSAIDS in adults with acute musculoskeletal pain?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1129/fullMostre-me a resposta Nenhum AINE específico se mostrou mais eficaz que qualquer outro.[103]Roelofs PD, Deyo RA, Koes BW, et al. Non-steroidal anti-inflammatory drugs for low back pain. Cochrane Database Syst Rev. 2008 Jan 23;(1):CD000396.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD000396.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/18253976?tool=bestpractice.com
AINEs só devem ser usados por um tempo limitado (não mais que 3 meses). Deve-se considerar o uso de proteção gástrica, como um inibidor da bomba de prótons, nos pacientes que estiverem em terapia prolongada com AINE, principalmente se eles apresentarem um risco mais elevado de sangramento gastrointestinal (por exemplo, idosos).[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
]
What are the effects of topical NSAIDS in adults with acute musculoskeletal pain?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1129/fullMostre-me a resposta Nenhum AINE específico se mostrou mais eficaz que qualquer outro.[103]Roelofs PD, Deyo RA, Koes BW, et al. Non-steroidal anti-inflammatory drugs for low back pain. Cochrane Database Syst Rev. 2008 Jan 23;(1):CD000396.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD000396.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/18253976?tool=bestpractice.com
AINEs só devem ser usados por um tempo limitado (não mais que 3 meses). Deve-se considerar o uso de proteção gástrica, como um inibidor da bomba de prótons, nos pacientes que estiverem em terapia prolongada com AINE, principalmente se eles apresentarem um risco mais elevado de sangramento gastrointestinal (por exemplo, idosos).[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
Analgésicos opioides podem ser usados criteriosamente em pacientes com dor aguda, intensa e incapacitante não controlada (ou que tem pouca probabilidade de ser controlada) por paracetamol e/ou AINEs.[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
Um opioide fraco também pode ser considerado (com ou sem paracetamol) para dorsalgia aguda, caso os AINEs sejam contraindicados ou não sejam tolerados.[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
Medicamentos opioides não devem ser usados para tratar lombalgia crônica.[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
[104]Krebs EE, Gravely A, Nugent S, et al. Effect of opioid vs nonopioid medications on pain-related function in patients with chronic back pain or hip or knee osteoarthritis pain: the SPACE randomized clinical trial. JAMA. 2018 Mar 6;319(9):872-82.
https://jamanetwork.com/journals/jama/fullarticle/2673971
http://www.ncbi.nlm.nih.gov/pubmed/29509867?tool=bestpractice.com
Relaxantes musculares
Relaxantes musculares, como o diazepam, constituem uma opção para alívio de dor lombar aguda em curto prazo; no entanto, esses medicamentos devem ser usados com cautela devido ao risco de efeitos adversos (principalmente sedação) e dependência.[105]van Tulder MW, Touray T, Fulan AD, et al. Muscle relaxants for nonspecific low back pain. Cochrane Database Syst Rev. 2003;(2):CD004252.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD004252/full
http://www.ncbi.nlm.nih.gov/pubmed/12804507?tool=bestpractice.com
Antidepressivos
Os antidepressivos são mais comumente usados para a dor lombar crônica. Estudos demonstraram que antidepressivos tricíclicos produziram redução de sintomas, o que não ocorreu com inibidores seletivos da recaptação de serotonina (ISRSs).[106]Staiger TO, Gaster B, Sullivan MD, et al. Systematic review of antidepressants in the treatment of chronic low back pain. Spine (Phila Pa 1976). 2003 Nov 15;28(22):2540-5.
http://www.ncbi.nlm.nih.gov/pubmed/14624092?tool=bestpractice.com
A amitriptilina é útil na melhora da qualidade do sono e no manejo do elemento neuropático da dor. Devido à falta de evidências, a orientação dos EUA não recomenda o uso de amitriptilina para o tratamento da hérnia de disco lombar com radiculopatia.[64]Kreiner DS, Hwang SW, Easa JE, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014 Jan;14(1):180-91.
http://www.ncbi.nlm.nih.gov/pubmed/24239490?tool=bestpractice.com
ISRSs, inibidores da recaptação de serotonina-noradrenalina ou antidepressivos tricíclicos não são recomendados para o controle da dorsalgia no Reino Unido.[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
Gabapentina ou pregabalina
Há evidências que sugerem que gabapentina e pregabalina podem aliviar a dor e melhorar a qualidade de vida em pacientes com dor radicular crônica, mas há controvérsias.[107]Yildirim K, Deniz O, Gureser G, et al. Gabapentin monotherapy in patients with chronic radiculopathy: the efficacy and impact on life quality. J Back Musculoskelet Rehabil. 2009;22(1):17-20.
http://www.ncbi.nlm.nih.gov/pubmed/20023359?tool=bestpractice.com
[108]Gilron I. Gabapentin and pregabalin for chronic neuropathic and early postsurgical pain: current evidence and future directions. Curr Opin Anaesthesiol. 2007 Oct;20(5):456-72.
http://www.ncbi.nlm.nih.gov/pubmed/17873599?tool=bestpractice.com
[109]Enke O, New HA, New CH, et al. Anticonvulsants in the treatment of low back pain and lumbar radicular pain: a systematic review and meta-analysis. CMAJ. 2018 Jul 3;190(26):E786-93.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6028270
http://www.ncbi.nlm.nih.gov/pubmed/29970367?tool=bestpractice.com
A pregabalina parece ter melhor adesão e biodisponibilidade que a gabapentina.
Gabapentina ou anticonvulsivantes não são recomendados para o controle da dorsalgia no Reino Unido.[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
A orientação dos EUA não faz nenhuma recomendação a favor ou contra o uso da gabapentina para o tratamento de hérnia de disco lombar com radiculopatia devido a evidências insuficientes.[64]Kreiner DS, Hwang SW, Easa JE, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014 Jan;14(1):180-91.
http://www.ncbi.nlm.nih.gov/pubmed/24239490?tool=bestpractice.com
Fisioterapia
Permanecer ativo é recomendado para o tratamento de dor lombar aguda, em vez de repouso no leito.[110]Hagen KB, Jamtvedt G, Hilde G, et al. The updated Cochrane review of bed rest for low back pain and sciatica. Spine (Phila Pa 1976). 2005 Mar 1;30(5):542-6.
http://www.ncbi.nlm.nih.gov/pubmed/15738787?tool=bestpractice.com
[111]Hayden JA, van Tulder MW, Malmivaara A, et al. Exercise therapy for the treatment of non-specific low back pain. Cochrane Database Syst Rev. 2005 Jul 20;(3):CD000335.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD000335.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/16034851?tool=bestpractice.com
A orientação aos pacientes, como se emprega em escolas de postura, a respeito de posições de bem-estar, exercícios e técnicas corretas para levantar objetos, apresentou resultados melhores para os pacientes em curto e médio prazo.[64]Kreiner DS, Hwang SW, Easa JE, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014 Jan;14(1):180-91.
http://www.ncbi.nlm.nih.gov/pubmed/24239490?tool=bestpractice.com
[112]Heymans MW, van Tulder MW, Esmail R, et al. Back schools for nonspecific low back pain: a systematic review within the framework of the Cochrane Collaboration Back Review Group. Spine (Phila Pa 1976). 2005 Oct 1;30(19):2153-63.
http://www.ncbi.nlm.nih.gov/pubmed/16205340?tool=bestpractice.com
[113]Heymans MW, de Vet HC, Bongers PM, et al. The effectiveness of high-intensity versus low-intensity back schools in an occupational setting: a pragmatic randomized controlled trial. Spine (Phila Pa 1976). 2006 May 1;31(10):1075-82.
http://www.ncbi.nlm.nih.gov/pubmed/16648740?tool=bestpractice.com
Os sintomas axiais provavelmente são musculares e, portanto, influenciados por fisioterapia. A terapia com exercícios de fortalecimento (tanto para a parede abdominal quanto para a musculatura lombar) tem demonstrado efeitos positivos em pacientes com dor axial.[114]Dickerman RD, Zigler JE. Disocgenic back pain. In: Spivak JM, Connolly PJ, eds. Orthopaedic Knowledge Update: Spine. 3rd ed. Rosemont, IL: American Academy of Orthopaedic Surgeons; 2006:319-30. No entanto, é discutida a calendarização do exercício, sendo demonstrado que programas de exercício são mais eficazes em doença subaguda (depois de 2-6 semanas) e crônica. Vários regimes de exercício têm sido usados. O método de McKenzie é um sistema conduzido pelo terapeuta para avaliar e categorizar pacientes e, depois, prescrever exercícios específicos.[115]Clare HA, Adams R, Maher CG. A systematic review of efficacy of McKenzie therapy for spinal pain. Aust J Physiother. 2004;50(4):209-16.
https://ac.els-cdn.com/S0004951414601100/1-s2.0-S0004951414601100-main.pdf?_tid=99aa8043-54c9-4d08-853f-eb39601c6c2d&acdnat=1544532510_9ea0b54ccfd9b965f168a8a6fc2d1314
http://www.ncbi.nlm.nih.gov/pubmed/15574109?tool=bestpractice.com
O método de McKenzie produziu resultados melhores, em curto prazo, do que diretrizes genéricas inespecíficas e obteve resultados iguais aos dos de protocolos de fortalecimento e estabilização.[115]Clare HA, Adams R, Maher CG. A systematic review of efficacy of McKenzie therapy for spinal pain. Aust J Physiother. 2004;50(4):209-16.
https://ac.els-cdn.com/S0004951414601100/1-s2.0-S0004951414601100-main.pdf?_tid=99aa8043-54c9-4d08-853f-eb39601c6c2d&acdnat=1544532510_9ea0b54ccfd9b965f168a8a6fc2d1314
http://www.ncbi.nlm.nih.gov/pubmed/15574109?tool=bestpractice.com
[116]May S, Donelson R. Evidence-informed management of chronic low back pain with the McKenzie method. Spine J. 2008 Jan-Feb;8(1):134-41.
http://www.ncbi.nlm.nih.gov/pubmed/18164461?tool=bestpractice.com
Foi mostrado que a manipulação vertebral é equivalente à fisioterapia no tratamento de dor lombar aguda.[117]Cherkin DC, Deyo RA, Battié M, et al. A comparison of physical therapy, chiropractic manipulation, and provision of an educational booklet for the treatment of patients with low back pain. N Engl J Med. 1998 Oct 8;339(15):1021-9.
http://www.nejm.org/doi/full/10.1056/NEJM199810083391502#t=article
http://www.ncbi.nlm.nih.gov/pubmed/9761803?tool=bestpractice.com
[118]Rubinstein SM, Terwee CB, Assendelft WJ, et al. Spinal manipulative therapy for acute low-back pain. Cochrane Database Syst Rev. 2012 Sep 12;(9):CD008880.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD008880.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/22972127?tool=bestpractice.com
O uso de uma variedade de sistemas e estimuladores interferenciais pode proporcionar benefícios para sintomas de dor radicular aguda e crônica; no entanto, seu uso é controverso.[119]Chou R, Huffman LH. Nonpharmacologic therapies for acute and chronic low back pain: a review of the evidence for an American Pain Society/American College of Physicians clinical practice guideline. Ann Intern Med. 2007 Oct 2;147(7):492-504.
http://www.annals.org/content/147/7/492.long
http://www.ncbi.nlm.nih.gov/pubmed/17909210?tool=bestpractice.com
[120]Hurley DA, McDonough SM, Dempster M, et al. A randomized clinical trial of manipulative therapy and interferential therapy for acute low back pain. Spine (Phila Pa 1976). 2004 Oct 15;29(20):2207-16.
http://www.ncbi.nlm.nih.gov/pubmed/15480130?tool=bestpractice.com
O uso de bandagens como prevenção ou tratamento de dor lombar tem se mostrado ineficaz.[121]Jellema P, van Tulder MW, van Poppel MN, et al. Lumbar supports for prevention and treatment of low back pain: a systematic review within the framework of the Cochrane Back Review Group. Spine. 2001 Feb 15;26(4):377-86.
http://www.ncbi.nlm.nih.gov/pubmed/11224885?tool=bestpractice.com
No passado, usou-se tração para o tratamento de dor lombar. Contudo, estudos mais recentes não mostraram evidências de seu valor com relação a tratamento inativo (repouso no leito).[122]Luijsterburg PA, Verhagen AP, Ostelo RW, et al. Physical therapy plus general practitioners' care versus general practitioners' care alone for sciatica: a randomised clinical trial with a 12-month follow-up. Eur Spine J. 2008 Apr;17(4):509-17.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2295266/?tool=pubmed
http://www.ncbi.nlm.nih.gov/pubmed/18172697?tool=bestpractice.com
[123]Luijsterburg PA, Verhagen AP, Ostelo RW, et al. Effectiveness of conservative treatments for the lumbosacral radicular syndrome: a systematic review. Eur Spin J. 2007 Jul;16(7):881-99.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2219647/?tool=pubmed
http://www.ncbi.nlm.nih.gov/pubmed/17415595?tool=bestpractice.com
Terapia alternativa
Podem ser usadas várias terapias no âmbito dos sistemas de saúde convencionais e como terapias alternativas.
O uso de terapias não farmacológicas (por exemplo, acupuntura, acupressão e ioga) pode ser considerado.[119]Chou R, Huffman LH. Nonpharmacologic therapies for acute and chronic low back pain: a review of the evidence for an American Pain Society/American College of Physicians clinical practice guideline. Ann Intern Med. 2007 Oct 2;147(7):492-504.
http://www.annals.org/content/147/7/492.long
http://www.ncbi.nlm.nih.gov/pubmed/17909210?tool=bestpractice.com
[124]Saper RB, Lemaster C, Delitto A, et al. Yoga, physical therapy, or education for chronic low back pain: a randomized noninferiority trial. Ann Intern Med. 2017 Jul 18;167(2):85-94.
http://www.ncbi.nlm.nih.gov/pubmed/28631003?tool=bestpractice.com
Opções de agulhamento terapêutico
Bloqueios seletivos de raízes nervosas
Inflamação, como causa de sintomas radiculares com compressão leve ou moderada, pode ser tratada por um bloqueio seletivo da raiz nervosa.
Isso é realizado com orientação radiológica para a colocação de uma agulha na coluna, próxima à raiz nervosa. Um anestésico local de ação prolongada, com ou sem corticosteroides de ação local, é então infiltrado.
Injeção epidural
Dor radicular causada por patologia bilateral de múltiplos níveis pode ser eficientemente tratada pela infiltração de anestésico local de ação prolongada, com ou sem corticosteroide de ação local.
Evidências sugerem que injeções epidurais (usando as vias interlaminar caudal, transforaminal e lombar) melhoram o alívio da dor crônica secundária à hérnia de disco e à radiculite em curto e/ou longo prazos.[64]Kreiner DS, Hwang SW, Easa JE, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014 Jan;14(1):180-91.
http://www.ncbi.nlm.nih.gov/pubmed/24239490?tool=bestpractice.com
[125]Parr AT, Manchikanti L, Hameed H, et al. Caudal epidural injections in the management of chronic low back pain: a systematic appraisal of the literature. Pain Physician. 2012 May-Jun;15(3):E159-98.
http://www.ncbi.nlm.nih.gov/pubmed/22622911?tool=bestpractice.com
[126]Benyamin RM, Manchikanti L, Parr AT, et al. The effectiveness of lumbar interlaminar epidural injections in managing chronic low back and lower extremity pain. Pain Physician. 2012 Jul-Aug;15(4):E363-404.
http://www.ncbi.nlm.nih.gov/pubmed/22828691?tool=bestpractice.com
[127]Benoist M, Boulu P, Hayem G. Epidural steroid injections in the management of low-back pain with radiculopathy: an update of their efficacy and safety. Eur Spine J. 2012 Feb;21(2):204-13.
http://www.ncbi.nlm.nih.gov/pubmed/21922288?tool=bestpractice.com
[128]Bicket MC, Horowitz JM, Benzon HT, et al. Epidural injections in prevention of surgery for spinal pain: systematic review and meta-analysis of randomized controlled trials. Spine J. 2015 Feb 1;15(2):348-62.
http://www.ncbi.nlm.nih.gov/pubmed/25463400?tool=bestpractice.com
[129]Chou R, Hashimoto R, Friedly J, et al. Epidural corticosteroid injections for radiculopathy and spinal stenosis: a systematic review and meta-analysis. Ann Intern Med. 2015 Sep 1;163(5):373-81.
http://www.ncbi.nlm.nih.gov/pubmed/26302454?tool=bestpractice.com
[130]Manchikanti L, Benyamin RM, Falco FJ, et al. Do epidural injections provide short- and long-term relief for lumbar disc herniation? a systematic review. Clin Orthop Relat Res. 2015 Jun;473(6):1940-56.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4419020
http://www.ncbi.nlm.nih.gov/pubmed/24515404?tool=bestpractice.com
As complicações relatadas incluem, raramente, paraplegia relacionada à via foraminal e à lesão associada de uma artéria radiculomedular.[127]Benoist M, Boulu P, Hayem G. Epidural steroid injections in the management of low-back pain with radiculopathy: an update of their efficacy and safety. Eur Spine J. 2012 Feb;21(2):204-13.
http://www.ncbi.nlm.nih.gov/pubmed/21922288?tool=bestpractice.com
[131]Spijker-Huiges A, Vermeulen K, Winters JC, et al. Costs and cost-effectiveness of epidural steroids for acute lumbosacral radicular syndrome in general practice: an economic evaluation alongside a pragmatic randomized control trial. Spine (Phila Pa 1976). 2014 Nov 15;39(24):2007-12.
http://www.ncbi.nlm.nih.gov/pubmed/25202937?tool=bestpractice.com
As evidências de alívio da dor secundária à estenose da coluna vertebral, dor axial sem hérnia de disco e síndrome pós-cirúrgica também foram moderadas.
Uma revisão Cochrane constatou que injeções epidurais de corticosteroide reduziram a dor nas pernas e a incapacidade de pacientes com dor radicular lombossacral.[132]Oliveira CB, Maher CG, Ferreira ML, et al. Epidural corticosteroid injections for lumbosacral radicular pain. Cochrane Database Syst Rev. 2020 Apr 9;4:CD013577.
https://www.doi.org/10.1002/14651858.CD013577
http://www.ncbi.nlm.nih.gov/pubmed/32271952?tool=bestpractice.com
No entanto, os efeitos do tratamento foram pequenos, evidentes principalmente no acompanhamento de curto prazo, e podem não ser considerados clinicamente importantes por pacientes e médicos.[132]Oliveira CB, Maher CG, Ferreira ML, et al. Epidural corticosteroid injections for lumbosacral radicular pain. Cochrane Database Syst Rev. 2020 Apr 9;4:CD013577.
https://www.doi.org/10.1002/14651858.CD013577
http://www.ncbi.nlm.nih.gov/pubmed/32271952?tool=bestpractice.com
A American Academy of Neurology avaliou o uso de injeções peridurais de corticosteroides para tratar pacientes com dor radicular lombossacral, eles sugerem que a dor pode melhorar em curto prazo (2-6 semanas após a injeção), mas não foi demonstrada impacto sobre o comprometimento médio da função, a necessidade de cirurgia, ou o alívio da dor em longo prazo além de 3 meses. O uso rotineiro não é recomendado para os pacientes com dor radicular lombossacral.[133]Armon C, Argoff CE, Samuels J, et al. Assessment: use of epidural steroid injections to treat radicular lumbosacral pain: report of the Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology. Neurology. 2007 Mar 6;68(10):723-9.
https://www.doi.org/10.1212/01.wnl.0000256734.34238.e7
http://www.ncbi.nlm.nih.gov/pubmed/17339579?tool=bestpractice.com
Podem ser aplicadas no forame ou no canal vertebral. A infiltração no canal vertebral pode ser feita pelas vias lombar (através dos ligamentos posteriores), transforaminal (através do espaço epidural visando uma raiz nervosa específica) ou caudal (através do hiato sacral).[64]Kreiner DS, Hwang SW, Easa JE, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014 Jan;14(1):180-91.
http://www.ncbi.nlm.nih.gov/pubmed/24239490?tool=bestpractice.com
Embora injeções epidurais de esteroide possam oferecer maiores benefícios que a gabapentina para algumas medidas de desfecho, as diferenças são poucas e transitórias na maioria dos casos.[134]Cohen SP, Hanling S, Bicket MC, et al. Epidural steroid injections compared with gabapentin for lumbosacral radicular pain: multicenter randomized double blind comparative efficacy study. BMJ. 2015 Apr 16;350:h1748.
http://www.bmj.com/content/350/bmj.h1748.long
http://www.ncbi.nlm.nih.gov/pubmed/25883095?tool=bestpractice.com
Em 2012, nos EUA, um surto de infecções fúngicas do sistema nervoso central foi relatado em pacientes que receberam injeções epidurais ou paraespinhais do glicocorticoide acetato de metilprednisolona sem conservantes, preparadas por uma única farmácia de manipulação.[135]Kainer MA, Reagan DR, Nguyen DB, et al; Tennessee Fungal Meningitis Investigation Team. Fungal infections associated with contaminated methylprednisolone in Tennessee. N Engl J Med. 2012 Dec 6;367(23):2194-203.
http://www.nejm.org/doi/full/10.1056/NEJMoa1212972
http://www.ncbi.nlm.nih.gov/pubmed/23131029?tool=bestpractice.com
Embora tais casos sejam extremamente raros, destacam a necessidade dos padrões mais elevados na preparação e injeção de medicamentos, caso essas vias de administração sejam usadas.
Bloqueios das facetas articulares
A dor facetogênica é uma entidade clínica bem definida. Os sintomas incluem dorsalgia axial e dor na parte posterior da coxa (tipicamente na direção do joelho). A infiltração de um agente anestésico local de ação prolongada, com ou sem corticosteroides de ação local, pode proporcionar uma avaliação da origem da dor proveniente das facetas articulares.
A infiltração pode ser em torno do ramo medial onde ele passa pela face superomedial do processo transverso ou pode ser intra-articular. A primeira é uma intervenção mais precisa. As facetas articulares possuem inervação em dois níveis; portanto, o nível superior também deve receber injeção.
As injeções na coluna vertebral não são recomendadas para o controle da lombalgia no Reino Unido ou nos EUA.[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
[136]Chou R, Loeser JD, Owens DK, et al. Interventional therapies, surgery, and interdisciplinary rehabilitation for low back pain: an evidence-based clinical practice guideline from the American Pain Society. Spine (Phila Pa 1976). 2009 May 1;34(10):1066-77.
http://www.ncbi.nlm.nih.gov/pubmed/19363457?tool=bestpractice.com
O relatório de serviços de coluna vertebral Getting it Right First Time (GIRFT) recomenda que as injeções de alívio da dor de curto prazo devem ser substituídas por programas de reabilitação física e psicológica de longo prazo para ajudar os pacientes a lidar com a dorsalgia.[137]Getting It Right First Time. Spinal surgery report may bring benefits for tens of thousands of back pain patients. Jan 2019 [internet publication].
https://www.gettingitrightfirsttime.co.uk/spinal-surgery-report
Rizólise facetária
Se a dorsalgia axial persistir por mais de 3 meses e o paciente apresentar uma resposta positiva a um bloqueio facetário para dor aguda, a ablação por radiofrequência pode proporcionar um efeito em prazo mais longo sobre a dor facetogênica, embora sua eficácia não esteja clara.[138]Leggett LE, Soril LJ, Lorenzetti DL, et al. Radiofrequency ablation for chronic low back pain: a systematic review of randomized controlled trials. Pain Res Manag. 2014 Sep-Oct;19(5):e146-53.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4197759
http://www.ncbi.nlm.nih.gov/pubmed/25068973?tool=bestpractice.com
[139]Juch JNS, Maas ET, Ostelo RWJG, et al. Effect of radiofrequency denervation on pain intensity among patients with chronic low back pain: the Mint randomized clinical trials. JAMA. 2017 Jul 4;318(1):68-81.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5541325
http://www.ncbi.nlm.nih.gov/pubmed/28672319?tool=bestpractice.com
Tratamento cirúrgico
Descompressão neural
A descompressão das raízes nervosas e das estruturas neurais é uma importante consideração como parte da intervenção cirúrgica em pacientes com dor radicular aguda e crônica.[64]Kreiner DS, Hwang SW, Easa JE, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014 Jan;14(1):180-91.
http://www.ncbi.nlm.nih.gov/pubmed/24239490?tool=bestpractice.com
A remoção de parte do processo articular inferior, corte da parte inferior do processo inferior, ou a remoção de todas as facetas articulares degeneradas permite uma melhor descompressão subarticular e a remoção de uma das potenciais fontes de dor.
Pode ser obtida uma descompressão indireta por meio da colocação de enxertos intersomáticos para aumentar a altura do disco e alargar o forame.
Fusão espinhal
As indicações clínicas para a fusão vertebral incluem: falha do tratamento conservador, dor crônica prolongada, incapacidade por mais de 1 ano e degeneração discal avançada, conforme identificada à ressonância magnética limitada a 1 ou 2 níveis discais.[140]Andersson GB, Shen FH. Operative management of the degenerative disc: posterior and posterolateral procedures. In: Herkowitz HN, Dvorak J, Bell G, et al, eds. The Lumbar Spine. 3rd ed. Philadelphia: Lippincott Williams & Wilkins; 2004;317-23.[141]Sidhu KS, Herkowitz HN. Spinal instrumentation in the management of degenerative disorders of the lumbar spine. Clin Orthop Rel Res. 1997 Feb;(335):39-53.
http://www.ncbi.nlm.nih.gov/pubmed/9020205?tool=bestpractice.com
No entanto, em virtude da natureza multifactorial da dor lombar e do sucesso limitado e inconsistente da fusão espinhal, as indicações para cirurgia variam entre países e entre cirurgiões.[142]Fritzell P, Hagg O, Wessberg P, et al. 2001 Volvo Award Winner in Clinical Studies: Lumbar fusion versus nonsurgical treatment for chronic low back pain: a multicenter randomized controlled trial from the Swedish Lumbar Spine Study Group. Spine (Phila Pa 1976). 2001 Dec 1;26(23):2521-32; discussion 2532-4.
http://www.ncbi.nlm.nih.gov/pubmed/11725230?tool=bestpractice.com
Na presença de uma clara patologia com instabilidade evidente (espondilose, espondilolistese ístmica com instabilidade, artropatia facetária com espondilolistese degenerativa), a resposta à fisioterapia pode ser observada por um período de tempo mais curto (6 meses) antes de se considerar a realização de cirurgia.
Em casos de radiculopatia, a presença de sintomas por mais de 6 meses tem sido associada a resultados clínicos mais desfavoráveis.[143]Rihn JA, Hilibrand AS, Radcliff K, et al. Duration of symptoms resulting from lumbar disc herniation: effect on treatment outcomes: analysis of the Spine Patient Outcomes Research Trial (SPORT). J Bone Joint Surg Am. 2011 Oct 19;93(20):1906-14.
http://www.ncbi.nlm.nih.gov/pubmed/22012528?tool=bestpractice.com
Foram observados achados semelhantes em pacientes tratados para estenose da coluna vertebral, estando o tratamento no período inferior a 12 meses de duração dos sintomas correlacionado a melhores resultados clínicos.[144]Radcliff KE, Rihn J, Hilibrand A, et al. Does the duration of symptoms in patients with spinal stenosis and degenerative spondylolisthesis affect outcomes?: analysis of the Spine Outcomes Research Trial. Spine (Phila Pa 1976). 2011 Dec 1;36(25):2197-210.
http://www.ncbi.nlm.nih.gov/pubmed/21912308?tool=bestpractice.com
Uma revisão sistemática de técnicas cirúrgicas para o tratamento de espondilólise sintomática em atletas mostrou que 84% dos atletas investigados retornaram as suas atividades esportivas em até 5 a 12 meses após a cirurgia.[145]Drazin D, Shirzadi A, Jeswani S, et al. Direct surgical repair of spondylolysis in athletes: indications, techniques, and outcomes. Neurosurg Focus. 2011 Nov;31(5):E9.
http://thejns.org/doi/full/10.3171/2011.9.FOCUS11180
http://www.ncbi.nlm.nih.gov/pubmed/22044108?tool=bestpractice.com
Um completo entendimento dos problemas, expectativas e estilo de vida do paciente, e quaisquer sobreposições funcionais pode ser realizado por meio de diversos escores validados (Oswestry Disability Index [ODI], Roland Morris, Short Form-36 [SF-36], Nottingham Health Profile, escores de dor, diagramas de dor, Zung/Medicare Secondary Payer Questionnaire [MSPQ]). Uma avaliação cínica dos sinais de Waddell de comportamento inadequado é uma ferramenta útil antes de qualquer consideração cirúrgica.[146]Waddell G, McCulloch JA, Kummel E, et al. Nonorganic physical signs in low-back pain. Spine (Phila Pa 1976). 1980 Mar-Apr;5(2):117-25.
http://www.ncbi.nlm.nih.gov/pubmed/6446157?tool=bestpractice.com
[147]Main CJ, Waddell G. Behavioral responses to examination. A reappraisal of the interpretation of "nonorganic signs". Spine (Phila Pa 1976). 1998;23:2367-2371.
http://www.ncbi.nlm.nih.gov/pubmed/9820920?tool=bestpractice.com
Esses sinais devem ser analisados juntamente com os achados nos exames de imagem e com a presumida patologia causadora dos sintomas. A capacidade do clínico em compor essas variáveis para a tomada de decisão quanto à fusão espinhal é vital para um bom desfecho cirúrgico.
O objetivo básico da fusão espinhal é evitar movimento segmentar adicional em um segmento móvel lombar doloroso. Portanto, esse procedimento é mais adequado para pacientes com evidências de instabilidade vertebral (trauma, tumor, infecção, deformidade e doença de disco intervertebral). Na presença de doença discal degenerativa sem instabilidade significativa, a aplicação de fusões espinhais se baseia na percepção de que evitar qualquer movimento através de um disco doloroso ou remover totalmente esse disco e executar a fusão do segmento móvel interromperá a evolução da doença e aliviará a dor.[148]Hanley EN Jr, David SM. Lumbar arthrodesis for the treatment of back pain. J Bone Joint Surg Am. 1999 May;81(5):716-30.
http://www.ncbi.nlm.nih.gov/pubmed/10360702?tool=bestpractice.com
[149]Kishen TJ, Diwan AD. Fusion versus disk replacement for degenerative conditions of the lumbar and cervical spine: quid est testimonium? Orthop Clin North Am. 2010 Apr;41(2):167-81.
http://www.ncbi.nlm.nih.gov/pubmed/20399356?tool=bestpractice.com
A fusão espinhal envolve mais comumente o uso de enxerto para conectar os segmentos fundidos. O enxerto é colocado nas ranhuras posterolaterais ou entre os corpos vertebrais após a excisão do espaço e a preparação das placas terminais (com ou sem suportes estruturais). Proteínas morfogenéticas ósseas têm sido usadas com o objetivo de melhorar a taxa de fusão.
Têm sido desenvolvidas e defendidas diversas técnicas para a obtenção da fusão da coluna lombar, incluindo: fusão posterolateral (com ou sem parafusos pediculares), fusão intersomática lombar posterior, fusão intersomática lombar transforaminal e fusão intersomática lombar anterior. Na maioria dos casos, mostrou-se que o uso de instrumentação aumenta as taxas de fusão, mas à custa de índices mais altos de complicações, sangramento e tempo de cirurgia.[142]Fritzell P, Hagg O, Wessberg P, et al. 2001 Volvo Award Winner in Clinical Studies: Lumbar fusion versus nonsurgical treatment for chronic low back pain: a multicenter randomized controlled trial from the Swedish Lumbar Spine Study Group. Spine (Phila Pa 1976). 2001 Dec 1;26(23):2521-32; discussion 2532-4.
http://www.ncbi.nlm.nih.gov/pubmed/11725230?tool=bestpractice.com
[150]Fritzell P, Hägg O, Wessberg P, et al. Chronic low back pain and fusion: a comparison of three surgical techniques: a prospective randomized study from the Swedish lumbar spine study group. Spine (Phila Pa 1976). 2002 Jun 1;27(11):1131-41.
http://www.ncbi.nlm.nih.gov/pubmed/12045508?tool=bestpractice.com
Todas as técnicas de fusão reduzem a dor e a incapacidade, sem que se identifique uma desvantagem pelo uso das técnicas cirúrgicas menos complexas.[150]Fritzell P, Hägg O, Wessberg P, et al. Chronic low back pain and fusion: a comparison of three surgical techniques: a prospective randomized study from the Swedish lumbar spine study group. Spine (Phila Pa 1976). 2002 Jun 1;27(11):1131-41.
http://www.ncbi.nlm.nih.gov/pubmed/12045508?tool=bestpractice.com
[151]Lee GW, Lee SM, Ahn MW, et al. Comparison of posterolateral lumbar fusion and posterior lumbar interbody fusion for patients younger than 60 years with isthmic spondylolisthesis. Spine (Phila Pa 1976). 2014 Nov 15;39(24):E1475-80.
http://www.ncbi.nlm.nih.gov/pubmed/25202935?tool=bestpractice.com
[152]Liu XY, Qiu GX, Weng XS, et al. What is the optimum fusion technique for adult spondylolisthesis-PLIF or PLF or PLIF plus PLF? A meta-analysis from 17 comparative studies. Spine (Phila Pa 1976). 2014 Oct 15;39(22):1887-98.
http://www.ncbi.nlm.nih.gov/pubmed/25099321?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Espondilolistese: imagens de flexão/extensãoDo acervo do Dr. N. Quiraishi [Citation ends]. [Figure caption and citation for the preceding image starts]: Sequência de ressonância nuclear magnética (RNM) pré-operatória sagital em T2Do acervo do Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Sequência de ressonância nuclear magnética (RNM) pré-operatória sagital em T2Do acervo do Dr. N. Quiraishi [Citation ends].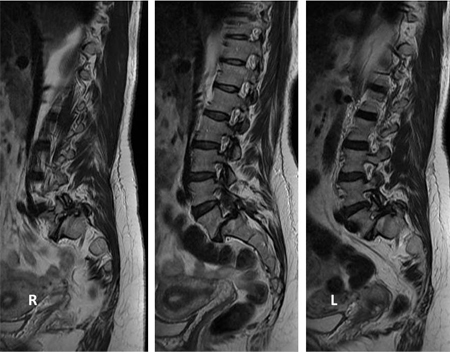 [Figure caption and citation for the preceding image starts]: Imagens intraoperatórias mostrando uma redução gradual da deformidade: fusão instrumentada de L4 a S1, fusão transforaminal de L5S1 e descompressão bilateral de L5Do acervo do Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Imagens intraoperatórias mostrando uma redução gradual da deformidade: fusão instrumentada de L4 a S1, fusão transforaminal de L5S1 e descompressão bilateral de L5Do acervo do Dr. N. Quiraishi [Citation ends].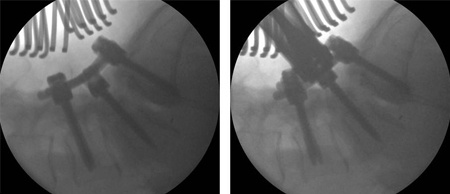 [Figure caption and citation for the preceding image starts]: Radiografias pós-operatóriasDo acervo do Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Radiografias pós-operatóriasDo acervo do Dr. N. Quiraishi [Citation ends]. [Figure caption and citation for the preceding image starts]: Imagens pré e pós-cirúrgicas: um paciente se apresenta com dorsalgia e claudicação neurogênica com estenose e deslizamento degenerativo em L4-5 e degeneração discal em L5S1 (à esquerda, ressonância nuclear magnética [RNM] sagital ponderada em T2); descompressão e fusão instrumentada de L4-S1 e uma fusão intersomática lombar transforaminal em 2 níveis foram realizadas (radiografia anteroposterior [AP], acima; lateral, abaixo)Do acervo do Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Imagens pré e pós-cirúrgicas: um paciente se apresenta com dorsalgia e claudicação neurogênica com estenose e deslizamento degenerativo em L4-5 e degeneração discal em L5S1 (à esquerda, ressonância nuclear magnética [RNM] sagital ponderada em T2); descompressão e fusão instrumentada de L4-S1 e uma fusão intersomática lombar transforaminal em 2 níveis foram realizadas (radiografia anteroposterior [AP], acima; lateral, abaixo)Do acervo do Dr. N. Quiraishi [Citation ends].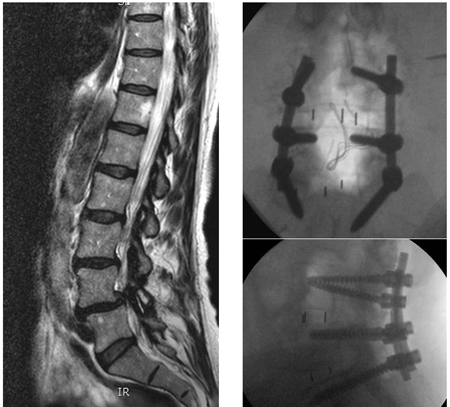
Substituição de disco intervertebral (SDIV)
A SDIV é outra técnica cirúrgica, não em prática clínica rotineira, que envolve a remoção completa do material do disco lesionado ou degenerado e a substituição por um disco artificial. [Figure caption and citation for the preceding image starts]: Substituição do disco: o paciente se apresenta com dorsalgia intensa, tendo previamente se submetido à discectomia de L5S1 à direita para uma radiculopatia de S1 à direita. Embora inicialmente recuperada, a dor em S1 à direita apresentou recorrência depois de 10 meses, com dorsalgia. Uma imagem de ressonância nuclear magnética (RNM) mostra degeneração do disco L5S1 (à esquerda, imagem sagital ponderada em T2). O paciente submeteu-se subsequentemente a uma substituição de disco (anteroposterior, acima, à direita, lateral, abaixo, à direita). A dor nas costas e na perna direita remitiu por completoDo acervo do Dr. N. Quiraishi [Citation ends].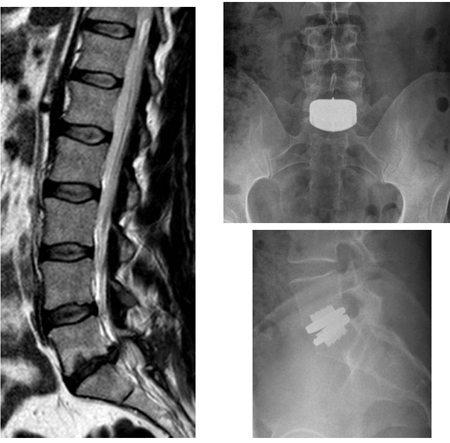 A finalidade desse dispositivo é restaurar a cinemática normal do disco, aliviando a dor, enquanto evita instabilidade e protege as facetas adjacentes de degeneração indevida. O princípio da substituição total do disco se baseia no sucesso de outras próteses similares projetadas e usadas em outras articulações (artroplastia de quadril e de joelho). Portanto, os materiais usados também são similares (polietileno, cromo, cobalto, titânio).
A finalidade desse dispositivo é restaurar a cinemática normal do disco, aliviando a dor, enquanto evita instabilidade e protege as facetas adjacentes de degeneração indevida. O princípio da substituição total do disco se baseia no sucesso de outras próteses similares projetadas e usadas em outras articulações (artroplastia de quadril e de joelho). Portanto, os materiais usados também são similares (polietileno, cromo, cobalto, titânio).
As indicações para o uso de SDIV incluem: falha no tratamento conservador; e dor lombar incapacitante atribuída à doença discal degenerativa afetando não mais de 2 discos.[153]Fekete TF, Porchet F. Overview of disc arthroplasty-past, present and future. Acta Neurochir (Wien). 2010 Mar;152(3):393-404.
http://www.ncbi.nlm.nih.gov/pubmed/19844656?tool=bestpractice.com
Essas indicações são similares às indicações para fusões espinhais, com algumas ressalvas (comprometimento relativamente precoce das facetas articulares, falta de instabilidade macroscópica, ou seja, espondilolistese). As contraindicações para o uso de SDIV incluem estenose, artrite das facetas, espondilose ou espondilolistese, radiculopatia secundária à hérnia de disco, esclerose, osteoporose, gravidez, obesidade, infecção e fratura.[154]Lin EL, Wang JC. Total disk arthroplasty. J Am Acad Orthop Surg. 2006 Dec;14(13):705-14.
http://www.ncbi.nlm.nih.gov/pubmed/17148618?tool=bestpractice.com
A eficácia e segurança da SDIV em comparação com a cirurgia de fusão têm sido extensivamente relatadas na literatura. Embora os resultados iniciais tenham sido encorajadores para o uso de SDIV, estudos mais recentes, com acompanhamento por um período maior, mostraram que o benefício inicial na mobilidade aparentemente foi menor em 12 meses e, 17 anos após a cirurgia, a mobilidade estava completamente ausente, resultando em anquilose.[155]Delamarter RB, Fribourg DM, Kanim LE, et al. ProDisc artificial total lumbar disc replacement: introduction and early results from the United States clinical trial. Spine. 2003 Oct 15;28(20):S167-75.
http://www.ncbi.nlm.nih.gov/pubmed/14560188?tool=bestpractice.com
[156]Zigler JE. Clinical results with ProDisc: European experience and U.S. investigation device exemption study. Spine. 2003 Oct 15;28(20):S163-6.
http://www.ncbi.nlm.nih.gov/pubmed/14560187?tool=bestpractice.com
[157]Putzier M, Funk JF, Schneider SV, et al. Charité total disc replacement -clinical and radiographical results after an average follow-up of 17 years. Eur Spine J. 2006 Feb;15(2):183-95.
http://www.ncbi.nlm.nih.gov/pubmed/16254716?tool=bestpractice.com
Esses achados geraram alguma cautela sobre os benefícios e complicações em longo prazo da RAM, especialmente em termos de prevenção da anquilose, e sua popularidade como técnica de tratamento diminuiu.[158]Jacobs WC, van der Gaag NA, Kruyt MC, et al. Total disc replacement for chronic discogenic low back pain: a Cochrane review. Spine (Phila Pa 1976). 2013 Jan 1;38(1):24-36.
http://www.ncbi.nlm.nih.gov/pubmed/22996268?tool=bestpractice.com
[159]Resnick DK, Watters WC. Lumbar disc arthroplasty: a critical review. Clin Neurosurg. 2007;54:83-7.
http://www.ncbi.nlm.nih.gov/pubmed/18504901?tool=bestpractice.com
[160]Jacobs W, Van der Gaag NA, Tuschel A, et al. Total disc replacement for chronic back pain in the presence of disc degeneration. Cochrane Database Syst Rev. 2012 Sep 12;(9):CD008326.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD008326.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/22972118?tool=bestpractice.com
Terapia multidisciplinar
As tendências de tratamento conservador de dor lombar incentivam uma abordagem multidisciplinar.[161]Guzmán J, Esmail R, Karjalainen K, et al. Multidisciplinary rehabilitation for chronic low back pain: systematic review. BMJ. 2001 Jun 23;322(7301):1511-6.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC33389/?tool=pubmed
http://www.ncbi.nlm.nih.gov/pubmed/11420271?tool=bestpractice.com
[162]Brox JL, Sorensen R, Karjalainen K, et al. Multidisciplinary rehabilitation for chronic low back pain: systematic review. BMJ. 2001;26:377-86. As disciplinas geralmente contêm um elemento físico e também uma combinação de componentes sociais, ocupacionais e psicológicos. Constatou-se que a reabilitação multidisciplinar é mais eficaz que programas de reabilitação simples.[161]Guzmán J, Esmail R, Karjalainen K, et al. Multidisciplinary rehabilitation for chronic low back pain: systematic review. BMJ. 2001 Jun 23;322(7301):1511-6.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC33389/?tool=pubmed
http://www.ncbi.nlm.nih.gov/pubmed/11420271?tool=bestpractice.com
Clínica de dor
Uma clínica multidisciplinar incluindo um especialista em dor (tipicamente, um anestesista com interesse especial no manejo da dor), com o fornecimento de opiniões adicionais de especialistas em enfermagem, fisioterapeutas, psicólogos e farmacêuticos.
O objetivo é simplificar os medicamentos, fornecer informações sobre questões ergonômicas e lidar com problemas psicológicos, se houver.
O médico especialista em dor pode realizar procedimentos, como infiltrações epidurais e na raiz nervosa e rizólise facetária.
Reabilitação funcional / vocacional
Definido como tudo o que ajude alguém com um problema de saúde a permanecer no, retornar ao e manter seu trabalho. Consiste em uma abordagem, intervenção e serviço direcionados aos cuidados de saúde no trabalho e à acomodação dos locais de trabalho para adultos em idade ativa. Diversos programas de retorno ao trabalho foram testados, com a devida atenção a aconselhamento sobre transporte manual de cargas (TMC) e dispositivos auxiliares, embora uma revisão Cochrane tenha encontrado evidências de qualidade moderada de que essas intervenções não reduziram a dorsalgia, a incapacidade relacionada à dorsalgia ou a ausência do trabalho quando comparadas com intervenções alternativas ou nenhuma intervenção.[163]Waddell G, Burton AK, Kendall NAS. Vocational rehabilitation: what works, for whom, and when? [internet publication].
https://www.gov.uk/government/uploads/system/uploads/attachment_data/file/209474/hwwb-vocational-rehabilitation.pdf
[164]Verbeek J, Martimo KP, Karppinen J, et al. Manual material handling advice and assistive devices for preventing and treating back pain in workers: a Cochrane Systematic Review. Occup Environ Med. 2012 Jan;69(1):79-80.
http://www.ncbi.nlm.nih.gov/pubmed/21849341?tool=bestpractice.com
Também não houve evidências, de ensaios clínicos randomizados controlados, que possam dar suporte à eficácia do aconselhamento sobre a TMC ou sobre dispositivos auxiliares para TMC para o tratamento da dorsalgia.
 ]
A absorção local limitada ajuda a tratar os sintomas provenientes das estruturas periarticulares e a absorção sistêmica fornece o agente terapêutico para as estruturas intracapsulares.[100] A concentração plasmática de AINEs após a administração tópica é tipicamente <5% daquela após a administração oral de AINEs e é, portanto, menos eficaz. No entanto, o uso de AINEs tópicos pode potencialmente limitar eventos adversos sistêmicos.[100]
]
A absorção local limitada ajuda a tratar os sintomas provenientes das estruturas periarticulares e a absorção sistêmica fornece o agente terapêutico para as estruturas intracapsulares.[100] A concentração plasmática de AINEs após a administração tópica é tipicamente <5% daquela após a administração oral de AINEs e é, portanto, menos eficaz. No entanto, o uso de AINEs tópicos pode potencialmente limitar eventos adversos sistêmicos.[100] ]
Nenhum AINE específico se mostrou mais eficaz que qualquer outro.[103] AINEs só devem ser usados por um tempo limitado (não mais que 3 meses). Deve-se considerar o uso de proteção gástrica, como um inibidor da bomba de prótons, nos pacientes que estiverem em terapia prolongada com AINE, principalmente se eles apresentarem um risco mais elevado de sangramento gastrointestinal (por exemplo, idosos).[65]
]
Nenhum AINE específico se mostrou mais eficaz que qualquer outro.[103] AINEs só devem ser usados por um tempo limitado (não mais que 3 meses). Deve-se considerar o uso de proteção gástrica, como um inibidor da bomba de prótons, nos pacientes que estiverem em terapia prolongada com AINE, principalmente se eles apresentarem um risco mais elevado de sangramento gastrointestinal (por exemplo, idosos).[65] [Figure caption and citation for the preceding image starts]: Sequência de ressonância nuclear magnética (RNM) pré-operatória sagital em T2Do acervo do Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Sequência de ressonância nuclear magnética (RNM) pré-operatória sagital em T2Do acervo do Dr. N. Quiraishi [Citation ends]. [Figure caption and citation for the preceding image starts]: Imagens intraoperatórias mostrando uma redução gradual da deformidade: fusão instrumentada de L4 a S1, fusão transforaminal de L5S1 e descompressão bilateral de L5Do acervo do Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Imagens intraoperatórias mostrando uma redução gradual da deformidade: fusão instrumentada de L4 a S1, fusão transforaminal de L5S1 e descompressão bilateral de L5Do acervo do Dr. N. Quiraishi [Citation ends]. [Figure caption and citation for the preceding image starts]: Radiografias pós-operatóriasDo acervo do Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Radiografias pós-operatóriasDo acervo do Dr. N. Quiraishi [Citation ends]. [Figure caption and citation for the preceding image starts]: Imagens pré e pós-cirúrgicas: um paciente se apresenta com dorsalgia e claudicação neurogênica com estenose e deslizamento degenerativo em L4-5 e degeneração discal em L5S1 (à esquerda, ressonância nuclear magnética [RNM] sagital ponderada em T2); descompressão e fusão instrumentada de L4-S1 e uma fusão intersomática lombar transforaminal em 2 níveis foram realizadas (radiografia anteroposterior [AP], acima; lateral, abaixo)Do acervo do Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Imagens pré e pós-cirúrgicas: um paciente se apresenta com dorsalgia e claudicação neurogênica com estenose e deslizamento degenerativo em L4-5 e degeneração discal em L5S1 (à esquerda, ressonância nuclear magnética [RNM] sagital ponderada em T2); descompressão e fusão instrumentada de L4-S1 e uma fusão intersomática lombar transforaminal em 2 níveis foram realizadas (radiografia anteroposterior [AP], acima; lateral, abaixo)Do acervo do Dr. N. Quiraishi [Citation ends].
 A finalidade desse dispositivo é restaurar a cinemática normal do disco, aliviando a dor, enquanto evita instabilidade e protege as facetas adjacentes de degeneração indevida. O princípio da substituição total do disco se baseia no sucesso de outras próteses similares projetadas e usadas em outras articulações (artroplastia de quadril e de joelho). Portanto, os materiais usados também são similares (polietileno, cromo, cobalto, titânio).
A finalidade desse dispositivo é restaurar a cinemática normal do disco, aliviando a dor, enquanto evita instabilidade e protege as facetas adjacentes de degeneração indevida. O princípio da substituição total do disco se baseia no sucesso de outras próteses similares projetadas e usadas em outras articulações (artroplastia de quadril e de joelho). Portanto, os materiais usados também são similares (polietileno, cromo, cobalto, titânio).