Aspergilosis invasiva (diagnóstico confirmado/probable)
1. Reversión de la inmunodeficiencia subyacente
El uso de factores estimulantes de colonias puede reducir la duración de la neutropenia. La interrupción o la reducción de la dosis de corticosteroides puede ayudar a restablecer la función inmune. No obstante, en muchas situaciones puede que no se pueda corregir la deficiencia inmunológica subyacente (p. ej., en presencia de enfermedad de injerto contra huésped grave [EICH]). En tales casos, el pronóstico es generalmente malo. El diagnóstico precoz, seguido por un comienzo temprano del tratamiento con fármacos antimicóticos, mejora el desenlace.[98]von Eiff M, Roos N, Schulten R, et al. Pulmonary aspergillosis: early diagnosis improves survival. Respiration. 1995;62(6):341-7.
http://www.ncbi.nlm.nih.gov/pubmed/8552866?tool=bestpractice.com
2. Tratamiento antimicótico
Las clases de fármacos antimicóticos con buena actividad in vitro/in vivo contra las especies de Aspergillus incluyen:
Poliénicos (p. ej., anfotericina B)
Azoles (p. ej., voriconazol, posaconazol, isavuconazol)
Equinocandinas (p. ej., caspofungina, micafungina).
El isavuconazol y el voriconazol son los fármacos de elección en el tratamiento de la aspergilosis invasiva confirmada/probable.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
[97]Freemantle N, Tharmanathan P, Herbrecht R. Systematic review and mixed treatment comparison of randomized evidence for empirical, pre-emptive and directed treatment strategies for invasive mould disease. J Antimicrob Chemother. 2011 Jan;66 Suppl 1:i25-35.
http://jac.oxfordjournals.org/content/66/suppl_1/i25.full.pdf+html
http://www.ncbi.nlm.nih.gov/pubmed/21177401?tool=bestpractice.com
[99]Denning DW, Ribaud P, Milpied N, et al. Efficacy and safety of voriconazole in the treatment of acute invasive aspergillosis. Clin Infect Dis. 2002 Mar 1;34(5):563-71.
http://cid.oxfordjournals.org/content/34/5/563.long
http://www.ncbi.nlm.nih.gov/pubmed/11807679?tool=bestpractice.com
Aunque las eficacias del isavuconazol y el voriconazol son similares, el primero parece tener un mejor perfil de seguridad.[16]Ullmann AJ, Aguado JM, Arikan-Akdagli S, et al. Diagnosis and management of Aspergillus diseases: executive summary of the 2017 ESCMID-ECMM-ERS guideline. Clin Microbiol Infect. 2018 May;24 Suppl 1:e1-e38.
https://www.doi.org/10.1016/j.cmi.2018.01.002
http://www.ncbi.nlm.nih.gov/pubmed/29544767?tool=bestpractice.com
El voriconazol ha demostrado ser más seguro y eficaz que el desoxicolato de anfotericina B convencional.[100]Herbrecht R, Denning DW, Patterson TF, et al. Voriconazole versus amphotericin B for primary therapy of invasive aspergillosis. N Engl J Med. 2002 Aug 8;347(6):408-15.
http://www.nejm.org/doi/full/10.1056/NEJMoa020191#t=article
http://www.ncbi.nlm.nih.gov/pubmed/12167683?tool=bestpractice.com
Sin embargo, no se ha comparado con ninguna formulación lipídica de anfotericina B.
Existe una relación bien establecida entre el voriconazol y las reacciones cutáneas. Esto incluye la fototoxicidad y, lo que es más importante, el carcinoma cutáneo de células escamosas, que se ha descrito como agresivo y multifocal, en múltiples informes de casos clínicos.[101]Williams K, Mansh M, Chin-Hong P, et al. Voriconazole-associated cutaneous malignancy: a literature review on photocarcinogenesis in organ transplant recipients. Clin Infect Dis. 2014 Apr;58(7):997-1002.
https://academic.oup.com/cid/article/58/7/997/412197
http://www.ncbi.nlm.nih.gov/pubmed/24363331?tool=bestpractice.com
Estas reacciones se han descrito ampliamente en el 1% al 2% de los pacientes que reciben >12 semanas de tratamiento.[102]Clancy CJ, Nguyen MH. Long-term voriconazole and skin cancer: is there cause for concern? Curr Infect Dis Rep. 2011 Dec;13(6):536-43.
http://www.ncbi.nlm.nih.gov/pubmed/21997681?tool=bestpractice.com
[103]Miller DD, Cowen EW, Nguyen JC, et al. Melanoma associated with long-term voriconazole therapy: a new manifestation of chronic photosensitivity. Arch Dermatol. 2010 Mar;146(3):300-4.
https://jamanetwork.com/journals/jamadermatology/fullarticle/209667
http://www.ncbi.nlm.nih.gov/pubmed/20083676?tool=bestpractice.com
La fotosensibilidad inducida por el voriconazol da lugar a un eritema similar a las quemaduras solares que se limita a los sitios expuestos al sol.[101]Williams K, Mansh M, Chin-Hong P, et al. Voriconazole-associated cutaneous malignancy: a literature review on photocarcinogenesis in organ transplant recipients. Clin Infect Dis. 2014 Apr;58(7):997-1002.
https://academic.oup.com/cid/article/58/7/997/412197
http://www.ncbi.nlm.nih.gov/pubmed/24363331?tool=bestpractice.com
Los mecanismos subyacentes para esto no están claros y el establecimiento de un vínculo causal definitivo entre el voriconazol y el carcinoma de células escamosas requerirá estudios adicionales. En los pacientes que requieran un tratamiento de mayor duración con voriconazol, se debe educar al paciente y realizar una exploración cuidadosa de la piel junto con el consejo de evitar la exposición excesiva al sol y utilizar la protección ultravioleta de forma liberal.
La terapia combinada (un antimicótico azólico más una equinocandina) puede ser más eficaz que la monoterapia con un azol.[104]Marr KA, Boeckh M, Carter RA, et al. Combination antifungal therapy for invasive aspergillosis. Clin Infect Dis. 2004 Sep 15;39(6):797-802.
http://cid.oxfordjournals.org/content/39/6/797.long
http://www.ncbi.nlm.nih.gov/pubmed/15472810?tool=bestpractice.com
[105]Singh N, Limaye AP, Forrest G, et al. Combination of voriconazole and caspofungin as primary therapy for invasive aspergillosis in solid organ transplant recipients: a prospective, multicenter, observational study. Transplantation. 2006 Feb 15;81(3):320-6.
http://www.ncbi.nlm.nih.gov/pubmed/16477215?tool=bestpractice.com
La monoterapia inicial con un azol activo para moho, o el tratamiento combinado inicial con un azol activo para moho más una equinocandina (p. ej., voriconazol más micafungina), se puede utilizar como tratamiento para la aspergilosis invasiva confirmada o probable, particularmente en pacientes con neoplasia maligna hematológica y/o antecedentes de trasplante de células madre hematopoyéticas.[106]Epelbaum O, Marinelli T, Haydour QS, et al. Treatment of invasive pulmonary aspergillosis and preventive and empirical therapy for invasive candidiasis in adult pulmonary and critical care patients. An official American Thoracic Society Clinical Practice Guideline. Am J Respir Crit Care Med. 2024 Nov 18;211(1):34-53.
https://www.atsjournals.org/doi/10.1164/rccm.202410-2045ST
http://www.ncbi.nlm.nih.gov/pubmed/39556361?tool=bestpractice.com
En pacientes en estado crítico o en zonas de creciente resistencia a los azoles, se puede intentar un tratamiento combinado más adecuado. Para la terapia de rescate, se han utilizado múltiples fármacos de forma simultánea como medida desesperada, con una tasa de éxito de alrededor del 40%.[107]Maertens J, Raad I, Petrikkos G, et al. Efficacy and safety of caspofungin for treatment of invasive aspergillosis in patients refractory to or intolerant of conventional antifungal therapy. Clin Infect Dis. 2004 Dec 1;39(11):1563-71.
https://academic.oup.com/cid/article/39/11/1563/462249
http://www.ncbi.nlm.nih.gov/pubmed/15578352?tool=bestpractice.com
[108]Kontoyiannis DP, Hachem R, Lewis RE, et al. Efficacy and toxicity of caspofungin in combination with liposomal amphotericin B as primary or salvage treatment of invasive aspergillosis in patients with hematologic malignancies. Cancer. 2003 Jul 15;98(2):292-9.
http://onlinelibrary.wiley.com/doi/10.1002/cncr.11479/full
http://www.ncbi.nlm.nih.gov/pubmed/12872348?tool=bestpractice.com
Las opciones alternativas al isavuconazol o al voriconazol son el posaconazol o una formulación lipídica de anfotericina B, ya sea la anfotericina B en complejo lipídico o la anfotericina B liposomal.[109]Chandrasekar PH, Ito JI. Amphotericin B lipid complex in the management of invasive aspergillosis in immunocompromised patients. Clin Infect Dis. 2005 May 1;40 Suppl 6:S392-400.
http://www.ncbi.nlm.nih.gov/pubmed/15809925?tool=bestpractice.com
[110]Walsh TJ, Hiemenz JW, Seibel NL, et al. Amphotericin B lipid complex for invasive fungal infections: analysis of safety and efficacy in 556 cases. Clin Infect Dis. 1998 Jun;26(6):1383-96.
http://www.ncbi.nlm.nih.gov/pubmed/9636868?tool=bestpractice.com
[111]Cornely OA, Maertens J, Bresnik M, et al.; AmBiLoad Trial Study Group. Liposomal amphotericin B as initial therapy for invasive mold infection: a randomized trial comparing a high-load regimen with standard dosing (AmBiLoad trial). Clin Infect Dis. 2007 May 15;44(10):1289-97.
http://www.ncbi.nlm.nih.gov/pubmed/17443465?tool=bestpractice.com
El posaconazol demostró no inferioridad al voriconazol en el tratamiento de la aspergilosis invasiva en un ensayo aleatorizado controlado; el posaconazol también se asoció con menos eventos adversos relacionados con el tratamiento.[112]Maertens JA, Rahav G, Lee DG, et al. Posaconazole versus voriconazole for primary treatment of invasive aspergillosis: a phase 3, randomised, controlled, non-inferiority trial. Lancet. 2021 Feb 6;397(10273):499-509.
http://www.ncbi.nlm.nih.gov/pubmed/33549194?tool=bestpractice.com
En las zonas donde se conoce y aumenta la resistencia a los azoles, una formulación lipídica de anfotericina B puede considerarse el fármaco de primera línea hasta que se disponga de los resultados de las pruebas de resistencia.[16]Ullmann AJ, Aguado JM, Arikan-Akdagli S, et al. Diagnosis and management of Aspergillus diseases: executive summary of the 2017 ESCMID-ECMM-ERS guideline. Clin Microbiol Infect. 2018 May;24 Suppl 1:e1-e38.
https://www.doi.org/10.1016/j.cmi.2018.01.002
http://www.ncbi.nlm.nih.gov/pubmed/29544767?tool=bestpractice.com
En vista del potencial nefrotóxico, la anfotericina B convencional ya no es favorecida.[113]Bates DW, Su L, Yu DT, et al. Mortality and costs of acute renal failure associated with amphotericin B therapy. Clin Infect Dis. 2001 Mar 1;32(5):686-93.
http://cid.oxfordjournals.org/content/32/5/686.long
http://www.ncbi.nlm.nih.gov/pubmed/11229835?tool=bestpractice.com
La aspergilosis invasiva causada por el Aspergillus terreus puede que no responda a la anfotericina B.[19]Walsh TJ, Petraitis V, Petraitiene R, et al. Experimental pulmonary aspergillosis due to Aspergillus terreus: pathogenesis and treatment of an emerging fungal pathogen resistant to amphotericin B. J Infect Dis. 2003 Jul 15;188(2):305-19.
http://jid.oxfordjournals.org/content/188/2/305.long
http://www.ncbi.nlm.nih.gov/pubmed/12854088?tool=bestpractice.com
[20]Mays SR, Bogle MA, Bodey GP. Cutaneous fungal infections in the oncology patient: recognition and management. Am J Clin Dermatol. 2006;7(1):31-43.
http://www.ncbi.nlm.nih.gov/pubmed/16489841?tool=bestpractice.com
Generalmente, los pacientes muestran mejora clínica/radiológica en 5 a 7 días. La corrección de la inmunodeficiencia subyacente (generalmente, el regreso de los neutrófilos) contribuye al refuerzo de la recuperación. Si el sistema inmunitario permanece comprometido, el desenlace es generalmente malo.
La monitorización terapéutica de fármacos (MTF) es útil en el manejo de la IA con voriconazol, isavuconazol y posaconazol cuando está disponible. En caso de que el tratamiento con voriconazol, isavuconazol o formulaciones lipídicas de anfotericina B fracase, se evidencia el deterioro clínico en 7 a 10 días. Medidas adicionales incluyen comprobación de las concentraciones séricas de voriconazol el cambio de voriconazol a formulaciones lipídicas de anfotericina B y/o una equinocandina, o la adición de una equinocandina al tratamiento con voriconazol para una posible sinergia.
Los pacientes en riesgo alto de infección fúngica invasiva con exploración por TC sugerente y/o biomarcadores positivos (p. ej., galactomanano en suero) son candidatos para tratamiento preventivo con voriconazol. Los procedimientos invasivos puede que no rindan resultados positivos o sean difíciles de realizar, por lo que se utiliza el voriconazol con base a un diagnóstico presuntivo.[114]Maertens J, Theunissen K, Verhoef G, et al. Galactomannan and computed tomography-based preemptive antifungal therapy in neutropenic patients at high risk for invasive fungal infection: a prospective feasibility study. Clin Infect Dis. 2005 Nov 1;41(9):1242-50.
https://academic.oup.com/cid/article/41/9/1242/277461
http://www.ncbi.nlm.nih.gov/pubmed/16206097?tool=bestpractice.com
El tratamiento con equinocandinas (p. ej., caspofungina, micafungina) se puede utilizar como monoterapia o en combinación con una formulación lipídica de anfotericina B.[115]Marr KA, Schlamm HT, Herbrecht R, et al. Combination antifungal therapy for invasive aspergillosis: a randomized trial. Ann Intern Med. 2015 Jan 20;162(2):81-9.
http://www.ncbi.nlm.nih.gov/pubmed/25599346?tool=bestpractice.com
La intervención quirúrgica puede indicarse en pacientes con lesiones de aspergilosis invasiva contigua a los grandes vasos o el pericardio, o en hemoptisis grave de una sola cavidad o invasión de la pared torácica. Una única lesión pulmonar previa a quimioterapia intensiva o a un trasplante de células madre es otra indicación relativa para la resección quirúrgica.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
[116]Caillot D, Mannone L, Cuisenier B, et al. Role of early diagnosis and aggressive surgery in the management of invasive pulmonary aspergillosis in neutropenic patients. Clin Microbiol Infect. 2001;7 Suppl 2:54-61.
http://www.ncbi.nlm.nih.gov/pubmed/11525219?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Enfoque de tratamiento para la aspergilosis invasivaCreado por los autores [Citation ends].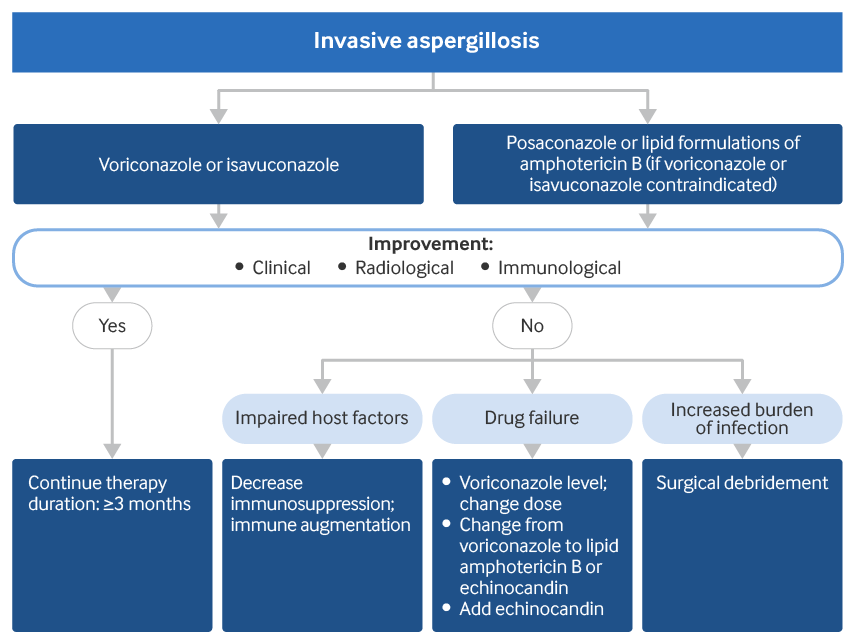
Aspergilosis pulmonar crónica
Aspergiloma:
Los pacientes con aspergiloma simple y estable que tienen síntomas mínimos o ningún síntoma no requieren tratamiento.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
[117]Maghrabi F, Denning DW. The management of chronic pulmonary aspergillosis: the UK National Aspergillosis Centre approach. Curr Fungal Infect Rep. 2017;11(4):242-51.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5705730
http://www.ncbi.nlm.nih.gov/pubmed/29213345?tool=bestpractice.com
Existe insuficiente evidencia de que el aspergiloma responde a los fármacos antimicóticos. El tratamiento con anfotericina intravenosa B no logró mostrar beneficios en estos pacientes. La penetración de la anfotericina B dentro de las cavidades pulmonares no es óptima y la instilación inhalada, intracavitaria y endobronquial de la anfotericina B no han demostrado un beneficio consistente.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
Existen solo informes esporádicos de que el tratamiento con itraconazol o voriconazol intravenosos pueden ser eficaces. En pacientes asintomáticos con aspergiloma, es adecuada la monitorización periódica mediante radiografía de tórax.
La embolización de la arteria bronquial puede ser útil como medida para ganar tiempo en pacientes sintomáticos con hemoptisis grave, aunque la presencia de vasos sanguíneos colaterales masivos hace que el procedimiento no sea óptimo.[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
[118]Uflacker R, Kaemmerer A, Picon PD, et al. Bronchial artery embolization in the management of hemoptysis: technical aspects and long-term results. Radiology. 1985 Dec;157(3):637-44.
http://www.ncbi.nlm.nih.gov/pubmed/4059552?tool=bestpractice.com
Puede que la resección quirúrgica sea necesaria en la hemoptisis potencialmente mortal. No obstante, la morbilidad/mortalidad postoperatoria continúa siendo una preocupación importante. Las complicaciones incluyen sangrado, fístula broncopulmonar, empiema e insuficiencia respiratoria.[119]Chen JC, Chang YL, Luh SP, et al. Surgical treatment for pulmonary aspergilloma: a 28 year experience. Thorax. 1997 Sep;52(9):810-3.
http://www.ncbi.nlm.nih.gov/pubmed/9371213?tool=bestpractice.com
[120]Regnard JF, Icard P, Nicolosi M, et al. Aspergilloma: a series of 89 surgical cases. Ann Thorac Surg. 2000 Mar;69(3):898-903.
http://www.annalsthoracicsurgery.org/article/S0003-4975(99)01334-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/10750780?tool=bestpractice.com
El tratamiento antimicótico peri y postoperatorio no es necesario de forma rutinaria, pero las guías de práctica clínica sugieren que si existe un riesgo moderado de derrame quirúrgico del aspergiloma, se puede utilizar el tratamiento antimicótico con un azol o una equinocandina para prevenir el empiema por Aspergillus.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
Aspergilosis pulmonar cavitaria crónica (CCPA):
Los pacientes con CCPA se tratan con tratamiento antimicótico para detener el avance, mejorar los síntomas y minimizar la hemoptisis.[117]Maghrabi F, Denning DW. The management of chronic pulmonary aspergillosis: the UK National Aspergillosis Centre approach. Curr Fungal Infect Rep. 2017;11(4):242-51.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5705730
http://www.ncbi.nlm.nih.gov/pubmed/29213345?tool=bestpractice.com
El itraconazol oral y el voriconazol oral son las opciones preferidas.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
[117]Maghrabi F, Denning DW. The management of chronic pulmonary aspergillosis: the UK National Aspergillosis Centre approach. Curr Fungal Infect Rep. 2017;11(4):242-51.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5705730
http://www.ncbi.nlm.nih.gov/pubmed/29213345?tool=bestpractice.com
El posaconazol oral también puede considerarse como una opción alternativa si no se pueden utilizar las opciones preferidas. El tratamiento es de un mínimo de 6 meses y puede extenderse en algunos pacientes. El tratamiento requiere un seguimiento terapéutico de los fármacos y la vigilancia de los efectos secundarios o la toxicidad relacionados con los fármacos.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
Los pacientes deben ser atendidos por médicos con experiencia en tratamiento antimicótico. Se puede considerar el tratamiento antimicótico intravenoso en pacientes con enfermedad progresiva o que son intolerantes a los azoles o presentan resistencia. También se puede considerar un ciclo inicial de tratamiento antimicótico intravenoso para algunos pacientes gravemente enfermos.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
Las opciones incluyen anfotericina B desoxicolato, anfotericina B liposomal o equinocandina (por ejemplo, micafungina, caspofungina).
Aspergilosis pulmonar fibrosante crónica (CFPA):
La CFPA generalmente es el resultado de la CCPA no tratada, aunque puede representar el fracaso del tratamiento y el avance de la enfermedad. El tratamiento antimicótico es el mismo que para la CCPA, y puede usar indefinidamente.[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
[4]Kosmidis C, Denning DW. The clinical spectrum of pulmonary aspergillosis. Thorax. 2015 Mar;70(3):270-7.
https://thorax.bmj.com/content/70/3/270.long
http://www.ncbi.nlm.nih.gov/pubmed/25354514?tool=bestpractice.com
Aspergilosis invasiva subaguda (SAIA):
La SAIA debe tratarse de la misma manera que la aspergilosis invasiva aguda arriba mencionada.[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
Nódulo de Aspergillus:
Los nódulos de Aspergillus se diagnostican después de una biopsia por escisión, generalmente después de la sospecha de neoplasia maligna. Es posible que los nódulos individuales que se extirpan por completo no necesiten tratamiento antimicótico, a menos que el paciente esté inmunocomprometido.[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
[4]Kosmidis C, Denning DW. The clinical spectrum of pulmonary aspergillosis. Thorax. 2015 Mar;70(3):270-7.
https://thorax.bmj.com/content/70/3/270.long
http://www.ncbi.nlm.nih.gov/pubmed/25354514?tool=bestpractice.com
Los nódulos individuales que no se resecan por completo deben ser monitoreados de cerca.
También se puede considerar el tratamiento antimicótico en pacientes con nódulos múltiples.[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
