Abordagem
Os pacientes com contratura precoce de Dupuytren podem ser tratados com conduta expectante, embora a injeção de um corticosteroide nos nódulos possa ser realizada se as lesões de Dupuytren se tornarem incômodas. Os pacientes com contraturas da articulação metacarpofalângica iguais ou inferiores a 30 graus e sem contraturas da articulação interfalangiana proximal (IFP) podem ser tratados com aponeurotomia com agulha, fasciotomia percutânea ou injeções de corticosteroides. Na presença de comprometimento da função ou uma deformidade grave e debilitante, recomenda-se a cirurgia. Os pacientes com contraturas de >30 graus da articulação metacarpofalângica ou contraturas da articulação IFP podem ser tratados com fasciectomia parcial aberta, aponeurotomia segmentar ou fasciotomia percutânea.[19][22] A fasciectomia parcial é preferida pelos cirurgiões de mão no tratamento cirúrgico da contratura de Dupuytren em decorrência do índice relativamente baixo de recorrência observado com esse procedimento.[23] No entanto, é difícil comparar a eficácia das diversas modalidades usadas para tratar a contratura de Dupuytren. Um dos motivos é a inconsistência entre os relatos de desfechos nos estudos que avaliam os tratamentos para a contratura de Dupuytren.[24][25] Apenas 3 estudos de nível I compararam as diferentes técnicas cirúrgicas para o tratamento da contratura de Dupuytren primária, e as evidências atuais não embasam um procedimento em detrimento de outro, exceto pelo índice de recorrência particularmente alto após a fasciotomia com agulha. Serão necessárias mais pesquisas no futuro.[26]
Todos os pacientes com contraturas devem receber fisioterapia para a mão após o procedimento. A imobilização pós-operatória após a fasciectomia parcial fica a critério do cirurgião. Os efeitos do alongamento na prevenção do desenvolvimento de contraturas por até 7 meses não produziram benefício adicional, e não há estudos que excedam 7 meses. Não há, portanto, evidências atuais que apoiem a prática do alongamento para prevenir contraturas.[27]
Injeções de corticosteroide
Os pacientes com contratura de Dupuytren precoce que apresentarem evidências da doença mas ainda não tiverem desenvolvido contraturas poderão ser tratados com injeções de corticosteroide se apresentarem sintomas incômodos. Os pacientes com contraturas de 30 graus ou menos da articulação metacarpofalângica e sem contraturas da articulação IFP que desejarem evitar um procedimento mais invasivo também poderão se beneficiar das injeções de corticosteroide.
Demonstrou-se que a injeção mensal de triancinolona acetonida nos nódulos de Dupuytren, por até 5 meses ou a cada 6 semanas até se completarem 3 injeções, produz uma regressão significativa da doença, sendo necessária uma média de 3.2 injeções por nódulo para haver melhora da função.[28] Após a injeção de corticosteroide, um número menor de pacientes que o predito para a conduta expectante isolada chega a precisar do tratamento cirúrgico.[28]
Injeção de colagenase
A colagenase do Clostridium histolyticum é usada para tratar os pacientes adultos com cordas palpáveis e contratura interfalângica proximal ou metacarpofalângica, com uma redução correspondente nas fasciotomias e fasciectomias.[29] Examinou-se a eficácia e a tolerabilidade de subtipos mistos e injetáveis da colagenase como alternativa à intervenção cirúrgica na contratura de Dupuytren em um estudo duplo-cego de fase III, o qual observou que a colagenase restaurou a extensão digital de forma segura e efetiva na maioria (87%) dos pacientes.[30] Foi necessária uma média de 1.4 injeção para normalizar as articulações acometidas, e o sucesso clínico foi atingido em 29 dias. A recorrência de contraturas foi relativamente baixa, ocorrendo em apenas 5 articulações (1 metacarpofalangiana e 4 IFP) de 6 a 24 meses após o tratamento, variando de 20 a 40 graus. Os eventos adversos se restringiram ao local da injeção, sendo geralmente de gravidade leve a moderada e natureza transitória. Em outro estudo, mais cordas injetadas com colagenase que cordas injetadas com placebo atenderam aos critérios de redução na contratura a 0 a 5 graus da extensão total 30 dias após a última injeção (64.0% vs. 6.8%, P <0.001).[31] Os eventos adversos mais comumente relatados foram edema localizado na mão, dor, hematomas, prurido e aumento e sensibilidade transitória dos linfonodos regionais. Eventos adversos graves foram observados em 2% dos receptores da colagenase, inclusive rupturas de tendão e síndrome da dor regional complexa.[31] Embora haja alguma literatura com pequenos números de pacientes sugerindo que a recorrência é mais comum nas contraturas da articulação IFP do que nas contraturas da articulação MCP, algumas diretrizes recomendam que o tratamento com colagenase seja limitado apenas a ensaios clínicos.[32][33]
Uma revisão sistemática constatou que cirurgias prévias não afetavam a eficácia e segurança das injeções de colagenase, tornando-a uma opção para pacientes com contratura de Dupuytren recorrente.[34]
A técnica da injeção de colagenase é relativamente simples. Primeiro, a pele é preparada com uma solução antisséptica. Sem nenhuma anestesia local, uma agulha de insulina (calibre 28) é inserida a 5 mm de profundidade para lesões na articulação metacarpofalângica e 3 mm para lesões na articulação IFP. A estrutura cartilaginosa da corda pode ser facilmente encontrada com a ponta da agulha. Uma leve movimentação passiva garantirá que a agulha não está no tendão flexor antes da injeção de colagenase na lesão da metacarpofalangiana ou da IFP. As injeções são administradas em direção proximal a distal, reposicionando-se a agulha antes da injeção da próxima dose. Após a injeção ser administrada, um curativo é colocado na mão. O paciente será então orientado a voltar ao consultório no dia seguinte para a manobra de extensão do dedo, na qual o dedo é estirado para se romper a corda. Isso pode ser feito com ou sem um anestésico local. Após a manipulação ser concluída com êxito, não haverá restrições e a movimentação precoce será recomendada. Embora a diminuição da recorrência com o uso posterior de uma imobilização noturna não tenha sido provada, ela deve ser oferecida ao paciente. O paciente é acompanhado para avaliar a necessidade de, no máximo, mais 2 injeções com um intervalo de 4 a 6 semanas.[30] A colagenase de Clostridium histolyticum pode não estar disponível em alguns países.
Aponeurotomia com agulha
A aponeurotomia com agulha, também chamada de fasciotomia percutânea com agulha, é uma técnica minimamente invasiva que pode ser realizada no consultório. Embora a aponeurotomia com agulha seja usada tipicamente na incipiência da contratura de Dupuytren, ela também já foi descrita em estágios mais avançados da doença e pode ser usada em pacientes com contraturas de 30 graus ou menos da articulação metacarpofalângica e sem contraturas da articulação IFP.
A aponeurotomia com agulha é geralmente bem-sucedida na correção da contratura de Dupuytren, pode ser realizada em pouquíssimo tempo (em geral, 20 a 30 minutos), precisa apenas de anestesia local e não é muito dolorosa. Em comparação com procedimentos cirúrgicos por via aberta, resulta em uma resolução similar,[35][36] cicatrizes mínimas, recuperação mais rápida e pode ser facilmente repetida se a contratura reincidir.[37] Portanto, a aponeurotomia com agulha é uma opção atrativa para os pacientes com uma forma menos agressiva ou inicial da doença.[38] Uma revisão sistemática registrou tendência à maior satisfação do paciente com a aponeurotomia com agulha, com menos efeitos adversos, comparada a outros procedimentos.[39] Foram relatados índices de recorrência de até 58% durante 3 a 5 anos de acompanhamento, mas os desfechos de longo prazo não foram bem registrados.[40]
Estudos randomizados não registraram nenhuma diferença significativa no desfecho do tratamento entre a aponeurotomia com agulha e a injeção de colagenase.[41][42] No entanto, em um estudo o tratamento com colagenase causou mais complicações (a maioria transitória) que a aponeurotomia com agulha.[42]
Fasciotomia percutânea
A fasciotomia percutânea é semelhante à aponeurotomia com agulha, mas utiliza um bisturi para cortar e liberar a banda que provoca a contratura digital, em vez de uma agulha para enfraquecê-la.[43][44] Portanto, ela é realizada por um cirurgião de mão no centro cirúrgico. Essa técnica é geralmente usada nos pacientes com contraturas de 30 graus ou menos da articulação metacarpofalângica e sem contraturas da articulação IFP, mas também pode ser realizada nos estágios mais avançados da contratura de Dupuytren.[22]
Assim como na aponeurotomia com agulha, o dedo é integralmente estendido com um estalido característico, e o objetivo da fasciotomia percutânea é promover uma extensão e função mais amplas do dedo acometido.[22]
As principais vantagens da fasciotomia percutânea são o fato de ser um procedimento menos doloroso e possibilitar uma recuperação mais rápida que as intervenções tradicionais de fasciectomia aberta. No entanto, assim como na aponeurotomia com agulha, esse procedimento está associado a um risco de recorrência de até 43%, visto que a fáscia doente nunca é inteiramente removida. Há risco concomitante de lesão do tendão flexor e nervos.[43][44][45]
Aponeurotomia segmentar
A aponeurotomia segmentar concilia as técnicas percutâneas e a fasciectomia aberta. Nela, múltiplas incisões pequenas são feitas na palma e nos dedos para remover os segmentos da corda de Dupuytren e provocar a descontinuação entre os segmentos do tecido doente, sem objetivar a remoção integral do tecido patológico. Ela é geralmente usada em pacientes com contraturas da articulação metacarpofalângica >30 graus ou com contraturas da articulação IFP. Os resultados clínicos dessa técnica são similares aos de técnicas tradicionais de fasciectomia aberta, com um índice de recorrência de 20% a 35%.[46][47][48]
Fasciectomia parcial aberta
Embora o momento da intervenção cirúrgica varie, a decisão de operar será geralmente tomada se a contratura da articulação metacarpofalângica exceder 30 graus ou se uma contratura da articulação IFP se desenvolver.[49] A mera presença de uma contratura da articulação IFP em si já é uma indicação relativa para cirurgia.[50] A fasciectomia parcial aberta é um tratamento de sucesso, estando associada a um índice de recorrência pós-operatória de 15%.[49] O risco de recorrência pós-operatória aumenta com a intensidade da contratura, e quanto maior o tempo de existência da deformidade, maior a chance de a contratura articular se tornar irreversível.[49][50]
A fasciectomia parcial, também conhecida como fasciectomia subtotal, limitada ou regional, foi inicialmente descrita por Goyrand em 1834 e envolve a abertura da mão e, sob visualização direta, a excisão o tecido de Dupuytren doente. A excisão das cordas patológicas apenas, com uma fasciectomia parcial, é atualmente mais amplamente empregada que a fasciectomia total ou a dermofasciectomia. A infecção pós-operatória é combatida com o uso de antibióticos perioperatórios e manipulação cuidadosa dos tecidos moles.
A fasciectomia parcial aberta continua a ser o procedimento mais comumente usado no tratamento cirúrgico da contratura de Dupuytren, sendo um procedimento cirúrgico preferencial, nos estágios mais avançados da doença, para tratar os pacientes com comprometimento funcional que forem candidatos à cirurgia. Ao usar essa técnica, é possível que uma pequena porção da fáscia doente não seja removida, visto que a fasciectomia radical de toda a fáscia palmar não é comumente realizada. Com uma incisão palmar transversa, geralmente sobreposta à prega palmar distal, a fáscia em que se tiverem formado cordas patológicas será excisada, na direção proximal à distal. [Figure caption and citation for the preceding image starts]: Visão pré-operatória do dedo anelar de paciente com contratura em flexão com indicação cirúrgica, mostrando a marcação das incisões, demonstrando incisão transversa sobreposta à prega palmar distal e incisões oblíquas de Brunner na direção proximal à distalDo acervo do Dr. C. M. Rodner; usado com permissão [Citation ends].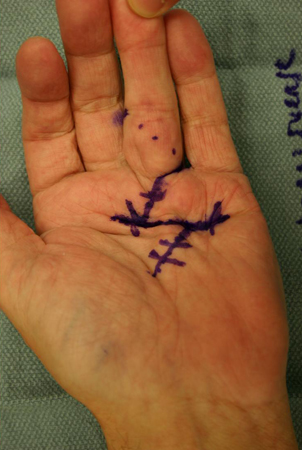 A escolha da incisão digital fica a critério do cirurgião, sendo esta, na maioria das vezes, uma incisão de Brunner (incisões anguladas em ziguezague, do aspecto ulnar da articulação metacarpofalângica ao aspecto radial da articulação IFP, ou vice-versa) ou uma incisão longitudinal (geralmente associada a zetaplastias múltiplas). As incisões longitudinais ou de Brunner são realizadas no meio de cada dedo acometido, e os retalhos cutâneos são cuidadosamente elevados da corda patológica para evitar necrose cutânea. As incisões em ziguezague de Brunner são feitas metodicamente, da direção proximal à distal, partindo da incisão palmar transversa e seguindo a corda palpável de Dupuytren.
A escolha da incisão digital fica a critério do cirurgião, sendo esta, na maioria das vezes, uma incisão de Brunner (incisões anguladas em ziguezague, do aspecto ulnar da articulação metacarpofalângica ao aspecto radial da articulação IFP, ou vice-versa) ou uma incisão longitudinal (geralmente associada a zetaplastias múltiplas). As incisões longitudinais ou de Brunner são realizadas no meio de cada dedo acometido, e os retalhos cutâneos são cuidadosamente elevados da corda patológica para evitar necrose cutânea. As incisões em ziguezague de Brunner são feitas metodicamente, da direção proximal à distal, partindo da incisão palmar transversa e seguindo a corda palpável de Dupuytren.
Na palma, as estruturas neurovasculares embrenhadas no nível da fáscia comprometida são identificadas e, com especial atenção ao se retrair os feixes neurovasculares, a fáscia doente é excisada e elevada na direção proximal à distal. [Figure caption and citation for the preceding image starts]: Visão intraoperatória do dedo anelar de paciente com contratura em flexão, com feixe neurovascular digital radial identificado e isolado avançando em direção volar sobre a corda de Dupuytren, sendo elevada por um fórceps para excisão na direção proximal à distalDo acervo do Dr. C. M. Rodner; usado com permissão [Citation ends]. Com o avanço da corda de Dupuytren no dedo, deve-se tomar especial cuidado para identificar as artérias e nervos radiais e ulnares à medida que se bifurcam das artérias e dos nervos parentais comuns. Visto que, nas contraturas da articulação IFP, os feixes neurovasculares dos dedos podem estar deslocados em direção à linha média, uma dissecção cuidadosa é necessária para identificá-los. A fáscia deverá ser cortada apenas se puder ser visualizada diretamente e se a artéria e o nervo estiverem protegidos. Se uma corda espiral estiver presente, como geralmente se dá nas contraturas da articulação IFP, a dissecação prosseguirá nas direções proximal à distal e distal à proximal para, com segurança, liberar o feixe neurovascular da corda que o estiver deslocando para o centro.[51] Quando o dedo mínimo estiver comprometido, a inserção do músculo abdutor do quinto dedo deverá ser identificada e excisada para liberar inteiramente o dedo.
Com o avanço da corda de Dupuytren no dedo, deve-se tomar especial cuidado para identificar as artérias e nervos radiais e ulnares à medida que se bifurcam das artérias e dos nervos parentais comuns. Visto que, nas contraturas da articulação IFP, os feixes neurovasculares dos dedos podem estar deslocados em direção à linha média, uma dissecção cuidadosa é necessária para identificá-los. A fáscia deverá ser cortada apenas se puder ser visualizada diretamente e se a artéria e o nervo estiverem protegidos. Se uma corda espiral estiver presente, como geralmente se dá nas contraturas da articulação IFP, a dissecação prosseguirá nas direções proximal à distal e distal à proximal para, com segurança, liberar o feixe neurovascular da corda que o estiver deslocando para o centro.[51] Quando o dedo mínimo estiver comprometido, a inserção do músculo abdutor do quinto dedo deverá ser identificada e excisada para liberar inteiramente o dedo.
Após todo o tecido doente ser excisado, as articulações deverão ser inspecionadas clinicamente para se verificar a persistência de uma contratura. Embora a contratura da articulação metacarpofalângica geralmente remita com a mera excisão da corda em si, isso muitas vezes não acontece com as contraturas da articulação IFP. A contratura residual da articulação IFP após a conclusão da fasciectomia é inicialmente tratada com a liberação da placa volar, com liberação subsequente dos ligamentos colaterais, se necessário.
Atualmente, a maioria dos cirurgiões da mão busca dissecar a pele normal do tecido doente subjacente.[46] Se a pele palmar estiver aderida à corda de modo que não possa ser poupada e o defeito for pequeno, é comum optar-se pelo fechamento primário. Tais defeitos também podem ocorrer como resultado da extensão de um dedo previamente contraído. À medida que o dedo for estendido, a cobertura primária de pele na palma pode ser dificultada. Se o defeito palmar for grande demais para um fechamento primário, pode-se adotar um enxerto de pele ou a técnica da palma aberta, proposta por McCash, que têm mostrado bons resultados clínicos.[52] Quando possível, o fechamento primário e direto da pele palmar deverá ser realizado sobre um dreno de Penrose para prevenir hematomas, pois esse método de fechamento possibilita movimentação precoce e boa sensibilidade cutânea, evitando os cuidados meticulosos necessários com uma ferida aberta. [Figure caption and citation for the preceding image starts]: Visão pós-operatória do dedo anelar de paciente com contratura em flexão, mostrando ferida fechada sobre dreno Penrose, usado para minimizar a formação subsequente de hematomaDo acervo do Dr. C. M. Rodner; usado com permissão [Citation ends].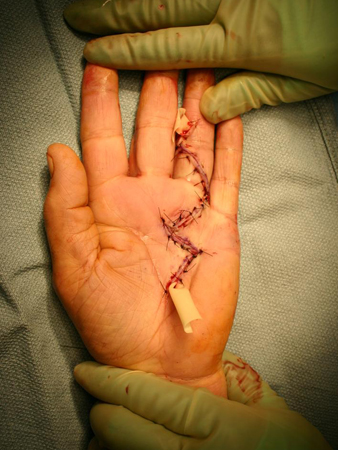 A técnica da palma aberta de McCash, usada por muitos cirurgiões, é uma alternativa ao fechamento direto da ferida palmar e está associada a uma maior amplitude de movimentos ativos sem o aumento do risco de infecção, embora essa técnica tenha a desvantagem de resultar em uma ferida aberta por cerca de 1 mês.[52]
A técnica da palma aberta de McCash, usada por muitos cirurgiões, é uma alternativa ao fechamento direto da ferida palmar e está associada a uma maior amplitude de movimentos ativos sem o aumento do risco de infecção, embora essa técnica tenha a desvantagem de resultar em uma ferida aberta por cerca de 1 mês.[52]
Os dedos são então imobilizados na posição estendida, e o paciente é revisto em alguns dias para remoção do dreno e avaliação da ferida. No quinto dia pós-operatório, os pacientes são encaminhados a um terapeuta da mão para uma imobilização em extensão digital baseada no antebraço, que deverá ser usada integralmente entre as consultas com o terapeuta. Os exercícios de flexão começarão após a ferida se estabilizar. A reaquisição da flexão digital costuma ser mais difícil que a manutenção da extensão pós-fasciectomia, em decorrência da necessidade de imobilização na posição estendida. [Figure caption and citation for the preceding image starts]: Visão pós-operatória de um mês do dedo anelar de paciente com contratura em flexão, demonstrando extensão total ativa do dedoDo acervo do Dr. C. M. Rodner; usado com permissão [Citation ends].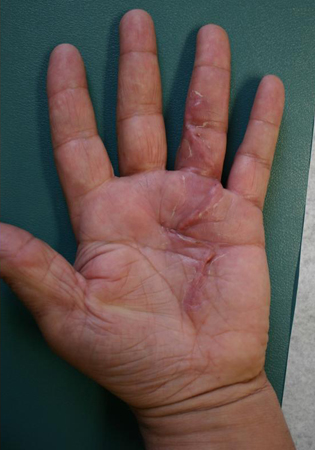 [Figure caption and citation for the preceding image starts]: Visão pós-operatória de um mês do dedo anelar de paciente com contratura em flexão, demonstrando flexão ativa do dedoDo acervo do Dr. C. M. Rodner; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Visão pós-operatória de um mês do dedo anelar de paciente com contratura em flexão, demonstrando flexão ativa do dedoDo acervo do Dr. C. M. Rodner; usado com permissão [Citation ends].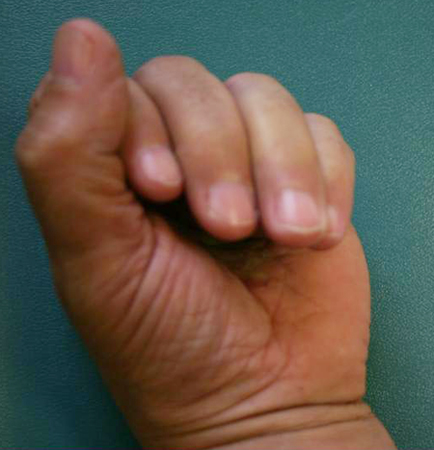 Na terceira semana pós-operatória, a imobilização é gradualmente removida, devendo ser usada apenas à noite, podendo-se continuar a imobilização noturna em extensão por até 6 meses. Alguns cirurgiões deixaram de utilizar a imobilização pós-operatória, preferindo uma mobilização precoce para minimizar as dificuldades de flexão. Também há evidências que sugerem que a imobilização pós-cirurgia (inclusive a noturna, em extensão) não representa um benefício adicional à terapia padrão da mão para a manutenção da extensão dos dedos, exceto talvez nos casos em que ocorre perda de extensão pós-operatória, em que a imobilização noturna em extensão noturna pode trazer algum benefício.[53][54] A imobilização pós-operatória pode não se justificar para todos os pacientes.
Na terceira semana pós-operatória, a imobilização é gradualmente removida, devendo ser usada apenas à noite, podendo-se continuar a imobilização noturna em extensão por até 6 meses. Alguns cirurgiões deixaram de utilizar a imobilização pós-operatória, preferindo uma mobilização precoce para minimizar as dificuldades de flexão. Também há evidências que sugerem que a imobilização pós-cirurgia (inclusive a noturna, em extensão) não representa um benefício adicional à terapia padrão da mão para a manutenção da extensão dos dedos, exceto talvez nos casos em que ocorre perda de extensão pós-operatória, em que a imobilização noturna em extensão noturna pode trazer algum benefício.[53][54] A imobilização pós-operatória pode não se justificar para todos os pacientes.
Outras técnicas cirúrgicas
Atualmente, a fasciectomia total e a dermofasciectomia são raramente usadas, sendo descritas aqui apenas para fins de abrangência.
Não se observou nenhuma vantagem clínica na técnica da fasciectomia total (ou radical) com incisão palmar transversa e múltiplas zetaplastias digitais, na qual ocorre a excisão de toda a fáscia palmar, em detrimento de uma fasciectomia mais limitada. Ela também está associada a uma maior taxa de complicações.[55][56] Embora, em teoria, a fasciectomia total reduza os índices de recorrência pelo fato de haver excisão total da fáscia palmar responsável pela contratura de Dupuytren, não há embasamento na literatura para esse princípio.
A dermofasciectomia, que envolve a excisão simultânea da pele a ser subsequentemente substituída com enxertos de pele total, produziu resultados relativamente bons, embora a morbidade associada à enxertia de pele, como sensibilidade baixa na área do enxerto, faça com que a técnica seja menos popular que a fasciectomia parcial.[57][58][59][60]
Radioterapia
Embora seu uso na contratura de Dupuytren seja extremamente limitado, a radioterapia é descrita aqui apenas para fins de abrangência, já que houve relatos de sucesso no tratamento da doença. Um estudo mostrou que a maioria (77%) das lesões não evoluiu após uma dose total de radioterapia de 30 Gy. Estudos de longo prazo não constataram diferenças na evolução da doença, 7 anos após a radioterapia, em comparação a controles.[61]
O uso deste conteúdo está sujeito ao nosso aviso legal