Abordagem
É importante identificar a insuficiência respiratória rapidamente para iniciar o tratamento reverso e maximizar as chances de sobrevivência e bom desfecho. Em situações emergenciais, isso inclui uma avaliação de Airway (vias aéreas), Breathing (respiração), Circulation (circulação), Disability (incapacidade), Exposure (exposição) (ABCDE) seguida de oximetria de pulso, gasometria arterial, exames de sangue, eletrocardiograma (ECG) e radiografia torácica.[1][22][23] Os exames subsequentes podem incluir capnometria, toxicologia, testes da função pulmonar, tomografia computadorizada (TC) do tórax, angiotomografia pulmonar, avaliação da ventilação/perfusão e ultrassonografia cardiotorácica.[23][24][25][26] Para os indivíduos com possível insuficiência cardíaca ou lesão cardíaca aguda, a ultrassonografia pode mostrar discinesia miocárdica ou disfunção valvar como colaboradoras para a insuficiência respiratória aguda.
Fatores históricos
Pacientes com insuficiência respiratória hipoxêmica aguda podem apresentar dispneia, mas em geral isso causa, de forma imediata, agitação, ansiedade e esforços desesperados para respirar de forma mais profunda e rápida. Conforme a hipóxia avança, os pacientes podem ter cefaleia, confusão, sonolência e convulsão.
Os pacientes com hipercapnia geralmente toleram melhor os sintomas que aqueles com hipóxia isoladamente, pois a insuficiência respiratória desenvolve-se mais lentamente. A hipercapnia, em que a pressão parcial do dióxido de carbono (PaCO₂) no sangue arterial se eleva agudamente a >10.7 kPa (>80 mmHg), pode produzir cefaleia, confusão, desorientação, coma e convulsão.[1] Os pacientes com hipercapnia grave frequentemente demonstram estar confortáveis e em repouso sendo que, na verdade, estão progressivamente hipoventilando e desenvolvendo uma acidose respiratória grave e hipoxemia secundária a um menor esforço respiratório. Os amigos e parentes podem descrever agitação, fala indistinta e tremor.
Achados dos exames
Uma avaliação de ABCDE é essencial em todos os pacientes. Ela deve ser reavaliada regularmente e inclui uma avaliação da patência das vias aéreas e da capacidade do paciente de proteger as vias aéreas mediante verificação das vias aéreas/reflexo faríngeo com o uso de um abaixador de língua ou lâmina de laringoscópio.
O desconforto respiratório é geralmente observado em pacientes com insuficiência respiratória hipoxêmica aguda (do tipo I). Os sinais incluem taquipneia (frequência respiratória de >24 respirações por minuto em adultos), o uso da musculatura acessória da respiração e cianose.[1] Sem intervenção rápida e efetiva para a insuficiência respiratória hipoxêmica podem ocorrer encefalopatia, disfunção cardíaca, insuficiência de múltiplos órgãos e morte.
A insuficiência respiratória hipercápnica (do tipo II) muitas vezes é mais difícil de ser reconhecida que a hipoxêmica, pois a taquipneia frequentemente é geralmente menos profunda, caso presente. Os sinais precoces podem ser sutis e incluem agitação, fala indistinta, asterixis (flapping) e diminuição do nível de consciência.[1] Não reconhecer nem reverter a insuficiência respiratória hipercápnica aguda pode resultar em acidose respiratória grave com depressão miocárdica subsequente, desequilíbrio eletrolítico e insuficiência de múltiplos órgãos.
Oximetria de pulso
A oximetria de pulso é medida durante o exame e fornece medições não invasivas da saturação de oxigênio capilar (SpO₂) mediante o uso de fontes luminosas transmitidas e absorvidas. Uma SpO₂ baixa ou uma SpO₂ diminuindo temporariamente pode ser indicativa de insuficiência respiratória iminente. A oximetria de pulso pode ser limitada por uma série de fatores que incluem anemia, esmalte das unhas, perfusão baixa no local onde o oxímetro foi colocado e leituras imprecisas.[27]
Análise da gasometria arterial
É necessário realizar exames de gasometria arterial o mais breve possível, logo após uma avaliação de ABCDE.
A análise fornece medições sensíveis da função pulmonar. Uma PaO₂ baixa (<8 kPa [<60 mmHg]) indica hipoxemia e dá suporte ao diagnóstico de insuficiência respiratória hipoxêmica. Uma PaCO₂ elevada (>6.7 kPa [>50 mmHg]) com hipóxia (PaO₂ <8 kPa [< 60 mmHg]) indica insuficiência respiratória hipercápnica e pode resultar em acidose respiratória.[1] A insuficiência respiratória aguda hipercápnica se caracteriza por uma PaCO₂ elevada e um pH reduzido. As formas crônicas da insuficiência respiratória hipercápnica são caracterizadas pela retenção renal de bicarbonato para neutralizar o excesso de ácido carbônico. Isso resulta em pH levemente diminuído, PaCO₂ aumentada e bicarbonato sérico elevado.[28]
Exames de sangue
Os exames de sangue podem auxiliar no diagnóstico de causas subjacentes. As amostras podem ser colhidas ao se obter acesso intravenoso durante ou após uma avaliação de ABCDE.
A concentração de bicarbonato sérico (HCO₃) proporciona informações sobre o estado ácido-básico. A manutenção do equilíbrio ácido-básico no corpo deve-se em grande parte à interação entre PaCO₂ e a HCO₃. O HCO₃ tem carga negativa e age como um elemento de ligação do íon hidrogênio livre (H+), o qual é formado por estados acidóticos. O sistema renal ajuda a regular o HCO₃ sérico, o qual geralmente é mantido em torno de 25 mEq/L. A acidose metabólica aguda geralmente resulta em uma diminuição relativamente rápida da concentração de HCO₃. A acidose respiratória crônica, comumente observada com a DPOC, está associada a níveis elevados de HCO₃, que se desenvolvem lentamente ao longo do tempo. Uma concentração elevada de HCO₃ associada com o desenvolvimento de insuficiência respiratória aguda implica na presença subjacente de doença obstrutiva crônica do pulmão como uma comorbidade clínica.[29]
O hemograma completo (mostrando um perfil anormal de leucócitos) pode ajudar a detectar infecção subjacente, bem como policitemia que, em geral, acompanha insuficiência respiratória crônica.
O teste do dímero D para detectar a possibilidade de embolia pulmonar pode apresentar algum significado se for negativo (dentro da faixa normal). O teste do dímero D é limitado por causa do potencial significativo de falsos-positivos.[30]
As troponinas cardíacas I e T devem ser consideradas se uma etiologia cardíaca para a insuficiência respiratória aguda for uma possibilidade.
eletrocardiograma (ECG)
O ECG pode ser realizado após a avaliação de ABCDE.[23] Isso auxiliará no diagnóstico de causas cardíacas subjacentes e, ocasionalmente, de embolia pulmonar.
Radiografia torácica
Uma radiografia torácica portátil pode ser realizada após uma avaliação de ABCDE e quando o paciente estiver suficientemente estável. Isso auxiliará no diagnóstico de causas subjacentes.
Infiltrados difusos ou irregulares na radiografia torácica podem ser associados a pneumonia, edema pulmonar, aspiração, doença pulmonar intersticial progressiva, contusão pulmonar e hemorragia alveolar. Alterações mínimas na radiografia torácica são observadas com frequência na asma, embolia pulmonar e depressão respiratória. Ao avaliar as radiografias torácicas de pacientes com doença pulmonar crônica, as radiografias prévias geralmente são necessárias para fins comparativos e para determinar se há alterações agudas presentes.
Capnometria
A capnometria, que é feita geralmente em associação à intubação endotraqueal, mede o CO₂ expirado e reflete o CO₂ arterial. As medições dependem do estado de perfusão pulmonar (débito cardíaco e padrões de fluxo sanguíneo alveolar). Os dois tipos de capnografia usados em geral são a capnografia de fluxo principal, que usa um sensor de CO₂ localizado no circuito respiratório (geralmente entre o tubo endotraqueal e os conectores do ventilador mecânico do fluxo de ar), e a capnografia de fluxo lateral, com o sensor de CO₂ localizado distante do circuito respiratório (geralmente conectado a um tubo lateral que é conectado ao circuito respiratório para obter uma amostra de CO₂ do circuito respiratório). A capnografia de fluxo lateral pode ser usada quando os pacientes não estão intubados, e está sendo cada vez mais usada na avaliação e no monitoramento de pacientes com lesão ou doença aguda, para detectar o agravamento da condição respiratória.
Testes de função pulmonar
Taxas de pico do fluxo expiratório (TPFE) e/ou volumes expiratórios forçados (VEF) menores que o valor predito indicam obstrução das vias aéreas. O monitoramento da tendência nesses testes de função pulmonar proporciona uma indicação clínica de melhora ou deterioração na função pulmonar. A espirometria à beira do leito pode fornecer a capacidade vital forçada (CVF), uma medida do volume pulmonar em relação ao tempo ou fluxo em relação ao volume. A CVF pode ser útil na avaliação da gravidade da doença pulmonar obstrutiva. Uma redução no VEF e na CVF sugere uma doença pulmonar restritiva. Não se espera que haja insuficiência respiratória a partir da doença obstrutiva quando o VEF em 1 segundo (VEF1) é >1 litro e na doença restritiva quando a CVF é >1 litro.
Com usar um medidor de pico de fluxo para obter a medição do pico do fluxo expiratório.
A força inspiratória negativa à beira do leito pode ser usada em uma situação de cuidados intensivos para avaliar a resistência inspiratória. Uma força inspiratória negativa baixa pode ser preditiva de insuficiência respiratória iminente em situações em que há suspeita de disfunção neuromuscular. A força inspiratória negativa também pode ser usada para indicar o sucesso da extubação planejada de pacientes.
O teste de função pulmonar frequentemente é útil quando testes sequenciais são comparados para determinar melhora ou falha da terapia.
[Figure caption and citation for the preceding image starts]: Resultados de espirometria para padrões normais, restritivos e obstrutivosCriado pelo BMJ Knowledge Centre [Citation ends].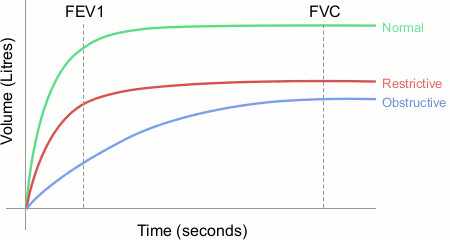
Exames toxicológicos
Os exames toxicológicos de soro e urina podem ser úteis para confirmar se o medicamento ou a droga recreativa suspeitos são a causa da insuficiência respiratória (por exemplo, superdosagem de opioides).
Tomografia computadorizada do tórax
A tomografia computadorizada (TC) do tórax pode ser útil na identificação da causa subjacente depois que o paciente estiver estabilizado: por exemplo, edema pulmonar, embolia pulmonar e exacerbação aguda de asma.[24] A TC pode revelar doença pulmonar crônica, consolidação e efusão pulmonares, doença parenquimatosa, bronquiectasia e embolia pulmonar envolvendo artérias pulmonares de grosso e médio calibres.
A TC pode não ser sensível o suficiente para detectar uma pequena embolia vascular pulmonar. Em um estudo retrospectivo envolvendo pacientes com suspeita de embolia pulmonar aguda, a TC esclareceu o quadro clínico em aproximadamente 50% dos pacientes, mas houve achados negativos em cerca de metade dos pacientes.[34] A necessidade de transportar um paciente até o aparelho para TC limita o uso dessa modalidade em indivíduos criticamente doentes. Os pacientes também precisam ser tolerantes à apneia voluntária necessária para obter as imagens da TC.
Angiografia pulmonar por tomografia computadorizada (APTC)
A APTC é o exame de imagem preferencial em pacientes com nível de dímero D anormal ou alta probabilidade de embolia pulmonar.[35] A APTC usa um meio de contraste administrado por via intravenosa ao mesmo tempo que a TC do tórax. Isso permite a visualização de falhas de enchimento nos ramos segmentar e subsegmentar da circulação pulmonar. Ela proporciona a mais alta precisão diagnóstica para embolia pulmonar dentre todos os métodos de exames de imagem não invasivos avançados.[35] No entanto, a APTC é contraindicada em pacientes com alergia ao meio de contraste ou que tenham insuficiência renal.[36] Ela também deve ser evitada em gestantes.[37]
Relação ventilação/perfusão (V/Q) pulmonar
A relação V/Q pulmonar, de preferência utilizando uma tomografia computadorizada por emissão de fóton único (SPECT, que pode reduzir o número de exames não conclusivos) é uma alternativa à APTC.[38] Uma cintilografia V/Q negativa descarta a embolia pulmonar de maneira efetiva. A sensibilidade e a especificidade da cintilografia V/Q dependem das características físicas do paciente e da acurácia do operador, mas uma cintilografia V/Q realizada de maneira correta é considerada para descartar clinicamente a embolia pulmonar de grandes vasos, devido ao seu alto valor preditivo negativo.[26]
Ultrassonografia cardiotorácica
A ultrassonografia cardiotorácica é uma ferramenta diagnóstica complementar que contribui para uma decisão terapêutica precoce com base em dados fisiopatológicos reproduzíveis (condensação do parênquima pulmonar, evidência de pneumotórax e avaliação do enchimento e funcionamento do ventrículo direito).[25] Trata-se de um teste não invasivo à beira do leito que pode ser usado para iniciar a terapia até que o diagnóstico seja confirmado com técnicas de imagem mais avançadas. A ultrassonografia torácica também é útil para direcionar o local da agulha nos procedimentos de toracocentese (drenagem) e para a colocação de dispositivos de drenagem.[39][40]
Novos exames
O monitoramento transcutâneo de CO₂ apresenta um potencial de uso no monitoramento contínuo da PaCO₂ de um paciente que está sendo mantido com suporte ventilatório não invasivo.[41] No momento, a tecnologia de monitoramento transcutâneo de CO₂ está se desenvolvendo e a concordância atual entre a PaCO₂ e a PCO₂ transcutânea tem sido questionada como sendo abaixo da ideal.[42]
Como obter uma amostra de sangue arterial da artéria radial.
Como realizar uma punção da artéria femoral para coletar uma amostra de sangue arterial.
O uso deste conteúdo está sujeito ao nosso aviso legal