Abordagem
O diagnóstico de trauma cranioencefálico violento exige que os profissionais de saúde sejam vigilantes aos sinais de abuso quando avaliarem lactentes ou crianças com sinais de lesão cerebral, craniana ou do couro cabeludo. A obtenção de uma história abrangente e um exame médico bastante cuidadoso são fundamentais. A presença de trauma cranioencefálico externo inexplicado, fratura do crânio, sangramento subdural, sinais clínicos de lesão cerebral e hemorragia retinal ou retinosquise é altamente sugestiva de trauma cranioencefálico violento.
Os assistentes sociais do hospital e a equipe de proteção à criança devem ser envolvidos assim que a possibilidade de uma lesão intencional tornar-se aparente.[1][22]
Qualquer distúrbio metabólico subjacente, doença hemorrágica clinicamente significativa ou infecção deve ser descartado. A avaliação médica pode envolver exames de osteogênese imperfeita, de anormalidades de coagulação congênitas ou da acidúria glutárica tipo I.[31][32][33][34]
História
Geralmente, a história do cuidador não condiz com os achados clínicos.
Os cuidadores podem não relatar história de trauma, ou então mencionar uma história de um trauma menor que, de maneira alguma, teria resultado em lesão no couro cabeludo ou no crânio ou o grau de lesão cerebral presente.[35] Geralmente, os agressores passam um período sozinhos com o lactente, e podem descrever um evento que a criança é incapaz de executar (como um lactente de 2 meses de idade engatinhar até a borda de uma superfície e cair). É comum que a história fornecida pelo agressor mude à medida que ele é entrevistado por diferentes médicos.
Também pode haver demora em procurar tratamento; não é incomum que um cuidador que tenha machucado o lactente telefone para um dos pais não agressores no trabalho e tente outras medidas para acordar o lactente antes de buscar o tratamento médico de emergência.
Sintomas de apneia, convulsão, vômitos e perda de tônus muscular foram documentados em um estudo sobre confissões de agressores, com sintomas imediatamente aparentes após o sacudimento em 91% dos casos.[12][14][16] Pode-se suspeitar de maus-tratos à criança se ela apresentar eventos repetidos com risco de vida, se o início for testemunhado apenas por um dos pais ou pelo cuidador e se uma explicação médica não tiver sido identificada.[22]
Pode haver uma doença concomitante ou vacinações recentes que causem febre, ou que podem tornar o diagnóstico mais difícil, porque os sintomas de irritabilidade ou vômitos do lactente podem ser confundidos com uma infecção viral ou meningite. Além disso, os sintomas variam de acordo com o grau de lesão e uma lesão mais leve pode se apresentar com sintomas que se desenvolvem gradualmente.[1]
Um número significativo de lactentes tem história ou avaliações médicas prévias que, em retrospecto, provavelmente representam episódios prévios de lesão.[24] Se os médicos não tiverem alto grau de suspeita, eles podem diagnosticar incorretamente sintomas de lesão leve como gastroenterite, cólica, meningite ou estenose pilórica. Radiologistas que não sejam treinados em radiologia pediátrica podem interpretar incorretamente os achados sutis que indiquem um trauma violento.
Alguns lactentes com lesão leve podem não ser levados a atendimento médico e podem se recuperar sozinhos. Eles podem apresentar um aumento do perímetro cefálico, observado por um médico da atenção primária. O pai/mãe que não for o agressor pode estar completamente alheio de que o abuso esteja ocorrendo. Alguns lactentes podem ser levados a atendimento médico por uma queixa médica não relacionada, como dificuldade respiratória, e fazer um exame que identifique incidentalmente os sinais de uma lesão intencional, como fraturas de costela em uma radiografia torácica.
O trauma cranioencefálico violento ocorre em famílias de todas as camadas socioeconômicas; no entanto, um estudo revelou que é mais provável haver erro de diagnóstico em crianças brancas de pais casados.[24]
Outros aspectos da história que podem sugerir maus-tratos à criança incluem fatores de risco conhecidos, como pais/cuidadores com história de abuso de álcool ou drogas, transtorno mental e história prévia de violência ou maus-tratos à criança por parte de membros da família.[10][22]
Exame físico
O exame físico comumente não revela sinais externos de lesão. A fontanela pode estar abaulada ou tensa, e pode haver uma alteração documentada no perímetro cefálico. Lesões orais não são comuns, mas o achado de lesão da mucosa ou freios labiais ou linguais com ruptura é preocupante.[36] Fraturas violentas dos ossos longos podem ser detectadas no exame físico; no entanto, muitas fraturas violentas, como a da costela posterior ou a lesão metafisária clássica (fratura de canto), geralmente não apresentam hematomas ou edemas subjacentes.[35]
Achados na pele, incluindo mordidas ou hematomas, podem estar presentes. Hematoma no tronco, orelha e pescoço ou qualquer hematoma em criança com menos de 4 meses deve levantar preocupação de lesão intencional.[37] Sinais ou sintomas anogenitais sem uma explicação adequada devem suscitar suspeita de maus-tratos à criança.[22]
[Figure caption and citation for the preceding image starts]: Hematoma na orelha de lactente de 10 meses de idadeReproduzido com permissão de Backhouse L et al. Unexplained bruising: a developing story. BMJ Case Rep. 2018 May 14;2018:bcr2017222793 [Citation ends].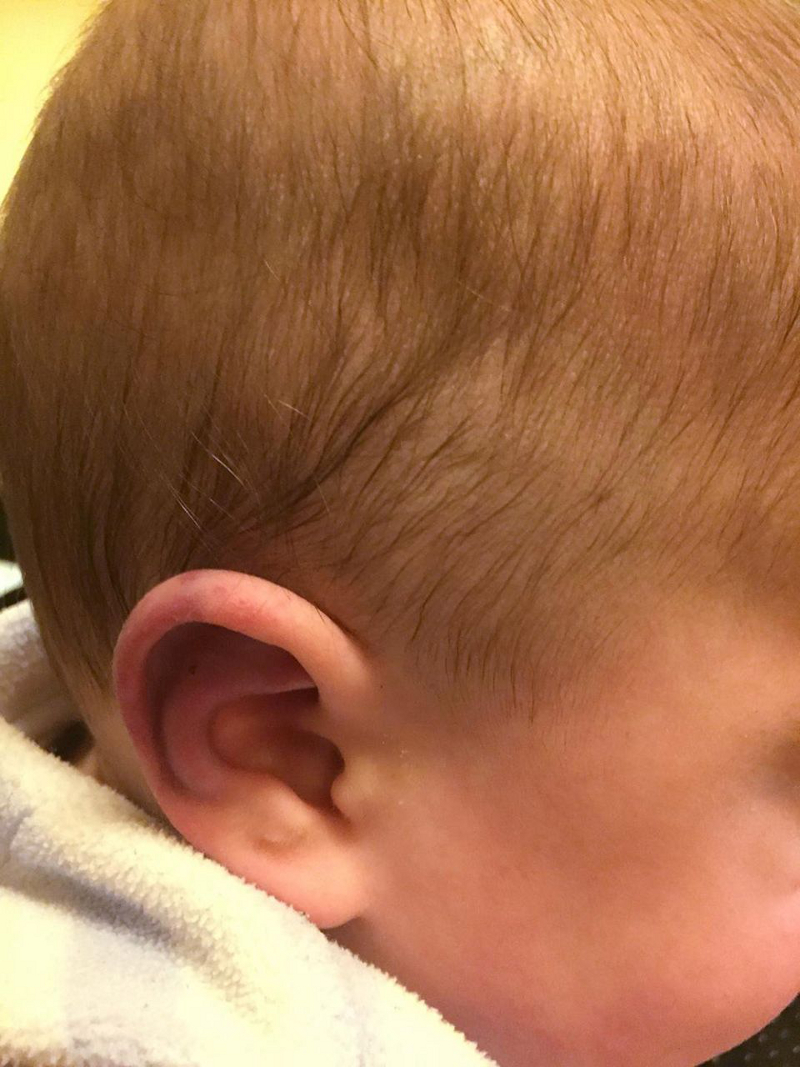 [Figure caption and citation for the preceding image starts]: Freio labial com rupturas e hematomas associados em neonato.Reproduzido com permissão de Gurung H et al. Labial frenum tear from instrumental delivery. Arch Dis Child. 2015 Aug;100(8):773 [Citation ends].
[Figure caption and citation for the preceding image starts]: Freio labial com rupturas e hematomas associados em neonato.Reproduzido com permissão de Gurung H et al. Labial frenum tear from instrumental delivery. Arch Dis Child. 2015 Aug;100(8):773 [Citation ends].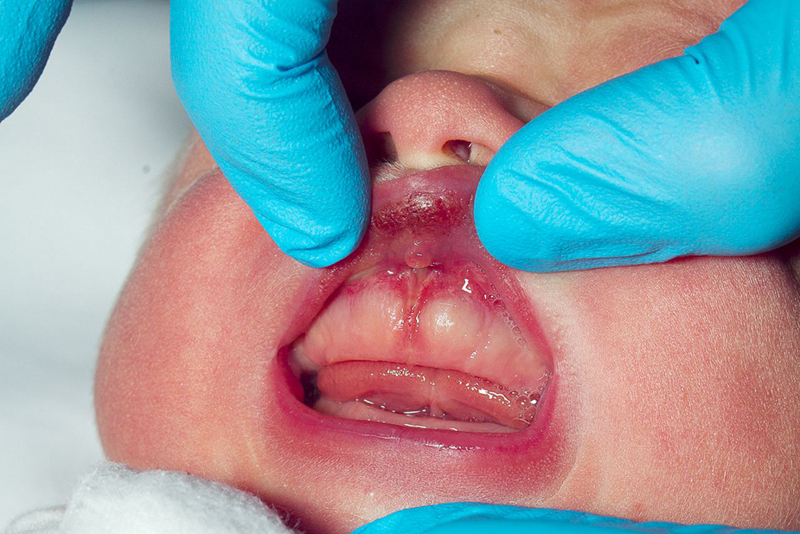
Manifestações neurológicas
Varia de acordo com o grau da lesão. No entanto, geralmente, há presença de alguns sinais clínicos de lesão cerebral. Os sinais neurológicos podem incluir irritabilidade, vômitos, reflexos rápidos ou assimétricos, tônus muscular insatisfatório, convulsões ou coma.
Escala de coma de Glasgow pediátrica
A escala de coma de Glasgow pediátrica inclui três exames: resposta ocular, oral e motora. O valor mais baixo possível é 3 (coma profundo ou morte), e o mais alto é 15 (pessoa completamente desperta e atenta).
Melhor resposta ocular (O):
Olhos não abrem
Olhos abrem ao estímulo doloroso
Olhos abrem ao estímulo verbal
Olhos abrem espontaneamente
Melhor resposta verbal (V):
Nenhuma resposta verbal
Lactente geme de dor
Lactente chora de dor
Lactente está irritável e chora continuamente
Lactente murmura ou balbucia (atividade normal)
Melhor resposta motora (M):
Nenhuma resposta motora
Extensão à dor (estado de descerebração)
Flexão anormal à dor para um lactente (resposta de decorticação)
Lactente se retrai à dor
Lactente se retrai ao toque
Lactente se move espontânea ou intencionalmente
O uso da escala de coma de Glasgow pediátrica, em vez da escala AVPU (A = alerta, V = responde ao estímulo verbal, P = responde ao estímulo doloroso [dor =pain] e U = não responsivo [unresponsive]), é aconselhado pelo National Institute of Health and Care Excellence (NICE) do Reino Unido na avaliação de traumatismo cranioencefálico pediátrico.[38]
O NICE sugere que os maus-tratos à criança são mais prováveis se a criança apresenta uma lesão intracraniana na ausência de trauma maior acidental confirmado ou causa médica conhecida, em uma ou mais das seguintes circunstâncias:[22]
A explicação é ausente ou inadequada
A criança tem menos de 3 anos de idade
Também há
Hemorragias retinianas ou
Fraturas em osso longo ou de costela ou
Outras lesões intencionais associadas
Há múltiplas hemorragias subdurais, com ou sem hemorragia subaracnoide, com ou sem dano hipóxico ao cérebro.
Fundoscopia
A hemorragia retiniana e vítrea e a retinosquise traumática são características do sacudimento violento, levando ao trauma cranioencefálico violento.[1][39] Podem-se também observar hemorragias retinianas nas lesões de esmagamento do crânio, embora geralmente em menor grau.
O serviço de oftalmologia deve ser consultado para realizar um exame de fundo de olho com a retina dilatada, se a criança estiver clinicamente estável.[39] Pode ser necessário adiar esse exame se o quadro clínico da criança inspirar cuidados. A hemorragia retiniana pode ser transitória: de preferência, a consulta oftalmológica deve ocorrer até 24 horas após a criança ser levada em busca de cuidados médicos.[39]
Acredita-se que a hemorragia retiniana disseminada em diversas camadas ocorra no sacudimento violento quando o humor vítreo, que é aderente à retina, é colocado em movimento, causando forças por cisalhamento na retina e separando suas camadas. A hemorragia retiniana pode ser unilateral ou bilateral. No entanto, em 15% a 25% dos casos não há evidência de hemorragia retiniana.[13][40][Figure caption and citation for the preceding image starts]: No trauma cranioencefálico violento, a hemorragia retiniana é geralmente disseminada e com diversas camadas, como observado nesta imagemDo arquivo pessoal de Alice Newton, MD; usado com permissão [Citation ends].
Imagens cranianas
As imagens cranianas são indicadas quando existe uma suspeita clara de lesão cerebral traumática intencional e nos casos em que há suspeita de um abuso mais generalizado.[41] Nos lactentes com <1 ano de idade com achados de outras lesões por abuso físico, recomenda-se a realização de exames de imagem cranianos.[41][42]
Devem ser realizados exames de imagem assim que possível, tanto para diagnóstico e tratamento do paciente quanto para a proteção de outras crianças que também estejam sob cuidado no mesmo lugar em que o abuso ocorreu (p. ex., irmãos).
Geralmente, a tomografia computadorizada (TC) cranioencefálica é o primeiro estudo realizado, em virtude de sua rapidez e disponibilidade. Imagens adicionais com ressonância nuclear magnética (RNM) são indicadas se a lesão cerebral traumática intencional foi diagnosticada pela TC ou se houver grande suspeita de traumatismo cranioencefálico violento caso a TC seja negativa.[41][43] A RNM pode identificar coleções subdurais, contusões corticais, isquemia, hemorragia intraparenquimal e lesões por cisalhamento.[43]
A ultrassonografia craniana não é sensível o suficiente para uso no diagnóstico de rotina.[43] Nos casos de aumento inexplicável do perímetro cefálico ou em pacientes muito instáveis, a ultrassonografia craniana pode ser útil para detectar hemorragia subdural e identificar a coleção de fluidos subaracnoídeos ou subdurais. A ultrassonografia craniana, no entanto, pode não identificar pequenas coleções subdurais. A ultrassonografia de alta resolução pode ser usada para monitorar lesões identificadas na TC ou na RNM.
No Reino Unido, o NICE aconselha realizar uma TC até 1 hora após identificar uma série de fatores de risco, incluindo qualquer suspeita de lesão não acidental.[38] Dependendo da apresentação, TC ou RNM da coluna cervical também podem ser necessárias para descartar lesão na medula espinhal.
Geralmente, uma avaliação neurocirúrgica é necessária na maioria dos casos de lesão cerebral provocada, especialmente quando há sinais ou sintomas de pressão intracraniana (PIC) elevada, como irritabilidade, vômitos e fontanela tensa, ou evidências radiológicas.[Figure caption and citation for the preceding image starts]: Tomografia computadorizada (TC) revelando hemorragia subdural que se estende sobre a convexidade direita e na região intra-hemisférica, bem como aumento dos espaços do fluido extra-axialDo arquivo pessoal de Alice Newton, MD; usado com permissão [Citation ends].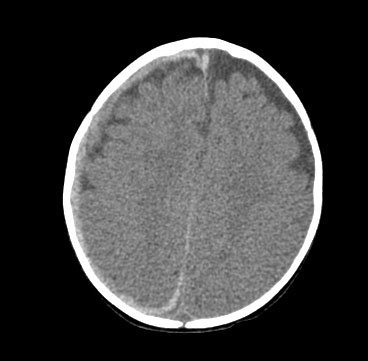 [Figure caption and citation for the preceding image starts]: Achados de tomografia computadorizada (TC) em um trauma cranioencefálico violento fatal revelam muitas vezes um edema cerebral significativo com perda da diferenciação cinza-branco e apagamento dos ventrículos. Sangue subdural é muitas vezes difícil de avaliar em tais casosDo arquivo pessoal de Alice Newton, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Achados de tomografia computadorizada (TC) em um trauma cranioencefálico violento fatal revelam muitas vezes um edema cerebral significativo com perda da diferenciação cinza-branco e apagamento dos ventrículos. Sangue subdural é muitas vezes difícil de avaliar em tais casosDo arquivo pessoal de Alice Newton, MD; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Ressonância nuclear magnética (RNM) retratando higromas subdurais ao redor de uma grave atrofia cerebral, decorrente de trauma cranioencefálico violento. Inicialmente, esta criança foi erroneamente diagnosticada com meningiteDo arquivo pessoal de Alice Newton, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Ressonância nuclear magnética (RNM) retratando higromas subdurais ao redor de uma grave atrofia cerebral, decorrente de trauma cranioencefálico violento. Inicialmente, esta criança foi erroneamente diagnosticada com meningiteDo arquivo pessoal de Alice Newton, MD; usado com permissão [Citation ends].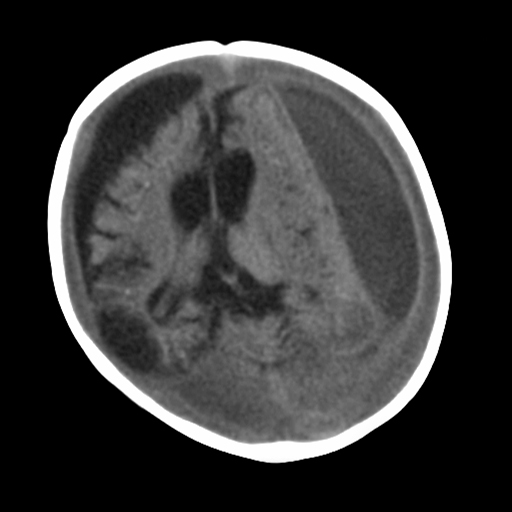
Imagens do esqueleto
É indicado realizar uma radiografia completa de esqueleto em todos os casos de suspeita de abuso físico em crianças com menos de 2 anos de idade e, em determinados casos, pode ser realizada em crianças de até 3 ou 4 anos de idade. Se possível, o estudo deve ser realizado em um centro em que um radiologista pediátrico possa analisar as imagens. A radiografia de esqueleto de acompanhamento, duas semanas após o incidente, pode identificar lesões sutis ou agudas que podem não ter sido visualizadas na radiografia inicial. Uma repetição completa do inquérito é geralmente apropriada, embora um acompanhamento de visão limitado também possa ser considerado.[44] Imagens complementares podem ser indicadas dependendo dos achados da radiografia de esqueleto. Essas incluem TC/RNM para análise do cérebro e cintilografia nuclear e/ou TC de membros para uma área focal de preocupação.[44]
Exames laboratoriais iniciais
Os exames laboratoriais iniciais devem incluir hemograma completo, hemocultura (em caso de febre), testes de função hepática para avaliar lesão abdominal e estudos de coagulação, inclusive tempo de protrombina, teste de von Willebrand e fibrinogênio.[31]
Deve-se analisar a urina quanto a infecções, se houver febre, e quanto à acidúria glutárica tipo I. Embora muitos países realizem o exame deste distúrbio na triagem dos neonatos, é possível que o teste inicial seja negativo. Geralmente, a acidúria glutárica está associada a antecedentes familiares positivos (autossômico recessivo), macrocefalia, retardo motor e dificuldades de aprendizagem, mas esses sinais e sintomas podem ainda não estar presentes em um lactente pequeno.[32][45][46] Frequentemente, também é útil enviar a urina para teste de toxicologia, para descartar a exposição a substâncias ilegais que podem estar presentes na residência.
Outras investigações
Se os sinais clínicos sugerirem meningite ou encefalite, deve-se solicitar uma punção lombar, salvo se contraindicada. Em caso de lesão cerebral traumática, o líquido cefalorraquidiano apresenta abundância de eritrócitos e glicose normal e pode revelar xantocromia, se a lesão tiver ocorrido pelo menos 8 a 12 horas antes da apresentação.
Em caso de fraturas inexplicáveis, recomenda-se fazer os testes de 1,25-di-hidróxi-vitamina D sérica, cálcio, fosfato e magnésio para descartar uma disfunção metabólica, como raquitismo. O teste da osteogênese imperfeita é frequentemente realizado mesmo na ausência de história clínica ou achados físicos suspeitos. Geralmente, isso é feito por meio de um exame de sangue para mutações do ácido desoxirribonucleico (DNA) conhecidas associadas à osteogênese imperfeita, embora, em alguns casos, também se use a biópsia da pele (como teste dos níveis de colágeno produzidos por culturas de fibroblastos).[33][47]
Dadas as possíveis repercussões legais da lesão violenta, é muito importante descartar qualquer diagnóstico diferencial, mesmo que improvável. A consulta a um geneticista ou hematologista pode ser indicada.
Qualquer morte sem explicação de um lactente deve ter um exame post mortem para determinar causas traumáticas, infecciosas ou outras causas médicas antes que o diagnóstico de síndrome da morte súbita infantil seja firmado.
Considerações legais
É importante consultar a equipe de proteção à criança e os serviços de assistência social do hospital o quanto antes quando um possível caso de abuso infantil for identificado.[1][22]
Os serviços de proteção à criança analisam o risco de recorrência de lesão do paciente e de outras crianças sob os cuidados do mesmo cuidador. Depois de analisar a família e outros cuidadores, os serviços de proteção à criança podem impedir que a criança fique exposta ao cuidador agressor.
Além disso, a maioria dos casos de lesão cerebral infligida é encaminhada à polícia ou às autoridades competentes para uma investigação criminal.
O uso deste conteúdo está sujeito ao nosso aviso legal