Abordagem
A abordagem para pacientes com sintomas de proctite baseia-se em uma história cuidadosa para diferenciar as causas infecciosas das não infecciosas.
Uma história clara envolvendo proctite sexualmente transmissível pode ser suficiente para justificar swabs retais e terapia empírica.[13] As outras causas de proctite geralmente exigem avaliação endoscópica para auxiliar no diagnóstico.
Considerações sobre a história do paciente
Uma história cuidadosa deve evocar os sintomas comuns de proctite, inclusive diarreia, urgência, sangramento ou corrimento retal, cólica na parte inferior do abdome, tenesmo e defecação dolorosa. Sintomas sistêmicos como febre, mal-estar, perda de peso e vômitos também devem ser investigados e podem indicar um processo patológico mais difuso. Diarreia não é um pré-requisito, já que alguns pacientes com proctite têm constipação. Diferentemente de outras causas, o início da proctite isquêmica em geral é abrupto. A história deve incluir perguntas específicas sobre:
Relação sexual anal receptiva
Doença imunossupressora (por exemplo, vírus da imunodeficiência humana [HIV])
Doença celíaca
História prévia ou recente de irradiação pélvica
Episódio de hipotensão recente
Cirurgia pélvica recente
História de doença psiquiátrica envolvendo lesão autoprovocada
Uso de medicamentos imunossupressores como prednisona, azatioprina/6-mercaptopurina, ciclosporina
Uso de anti-inflamatórios não esteroidais em supositório ou por via oral
Uso de antibióticos nos últimos 6 meses
Inserção de agentes cáusticos pelo reto (por exemplo, peróxido de hidrogênio)
história familiar de doença inflamatória intestinal
Viagem recente para/moradia em um país endêmico de varíola símia ou país com surto de varíola símia, ou contato com caso suspeito, provável ou confirmado, nos 21 dias anteriores ao início dos sintomas.[14][15]
Exame físico
No exame físico, deve-se observar o seguinte:
Febre, hipotensão ou taquicardia (sepse, risco isquêmico)
Caquexia, baqueteamento digital ungueal (doença celíaca, doença de Crohn)
Marcas de uso de drogas injetáveis (estilo de vida com risco para vírus da imunodeficiência humana [HIV])
Linfonodos (infecção sistêmica como citomegalovírus [CMV], tuberculose, linfogranuloma venéreo causado por Chlamydia trachomatis, varíola símia)
Desconforto abdominal (infarto intestinal, colite, ileíte de Crohn)
Condilomata anal (infecções anais), fissuras anais (doença de Crohn), cancro anal (sífilis)
Sangue retal (proctite ulcerativa, proctite isquêmica, proctite por radiação)
Erupção cutânea (erupção cutânea associada a IST; ou semelhante a IST na infecção por varíola símia [erupção cutânea sequencial generalizada também pode estar presente na infecção por varíola símia]).
Um exame de toque retal deve ser realizado, mas pode ser restrito em virtude da sensibilidade intensa. Nesse caso, recomenda-se um exame sob anestesia. A presença de febre, desconforto abdominal e defesa em caso de suspeita de proctite é um sinal de alerta e indica um comprometimento colônico mais extenso por inflamação ou infarto. Um grande volume de sangramento retal com sangue vivo também é um sinal de alerta e levanta a possibilidade de úlceras retais profundas na proctite, o que pode requerer uma hemostasia urgente e tratamento da causa subjacente.
Exames diagnósticos
Os testes apropriados para um paciente com suspeita de proctite podem ser adaptados para a provável etiologia com base no diferencial. Anuscopia ou sigmoidoscopia é o teste definitivo para o diagnóstico de proctite. Biópsias da mucosa retal são úteis para distinguir a proctite aguda da crônica. No ambiente ambulatorial ou de pronto-socorro, alguns testes podem ser feitos imediatamente, inclusive a anuscopia, mas outras avaliações endoscópicas podem levar um dia ou mais a serem organizadas.
Se houver história de sexo anal receptivo, HIV, imunossupressão ou suspeita de infecção por varíola símia, os exames adicionais devem incluir:
Swab retal para microscopia, coloração de Gram, teste de amplificação de ácidos nucleicos (NAAT) e cultura (Neisseria gonorrhoeae, Chlamydia trachomatis, Herpes simplex, Treponema pallidum). Considere a genotipagem para linfogranuloma venéreo nas amostras retais que testarem positivo com o NAAT para Chlamydia trachomatis.[13][16][Figure caption and citation for the preceding image starts]: Fotomicrografia de esfregaço com coloração de Gram revelando a presença de Neisseria gonorrhoeae Gram-negativaCDC/ Joe Miller [Citation ends].
 [Figure caption and citation for the preceding image starts]: Micrografia de esfregaço com coloração de Gram revelando a presença de diplococos Gram-negativos de Neisseria gonorrhoeaeCDC/ Joe Miller [Citation ends].
[Figure caption and citation for the preceding image starts]: Micrografia de esfregaço com coloração de Gram revelando a presença de diplococos Gram-negativos de Neisseria gonorrhoeaeCDC/ Joe Miller [Citation ends].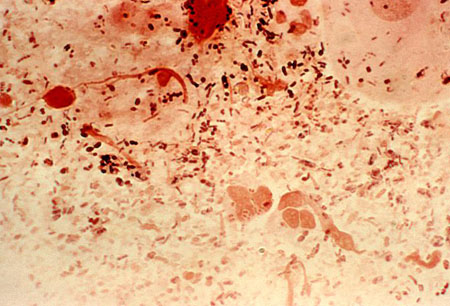
Microscopia das fezes e coprocultura (Shigella, Campylobacter, Salmonella, Clostridioides difficile, Giardia lamblia, Entamoeba histolytica).
Testes sorológicos (teste de reagina plasmática rápida, teste do Venereal Disease Research Laboratory [VDRL], teste de absorção do anticorpo treponêmico fluorescente para Treponema pallidum).
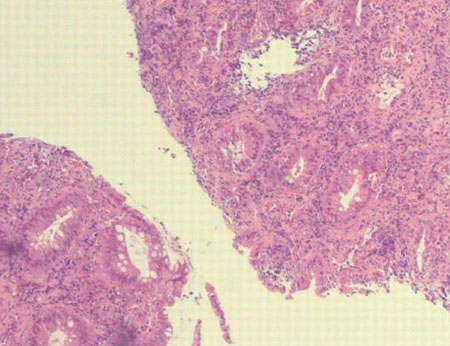
Biópsia tecidual (coloração de imunofluorescência para T pallidum e Chlamydia trachomatis; reação em cadeia da polimerase para herpes simples e CMV).[Figure caption and citation for the preceding image starts]: Mucosa retal mostrando proctite crônica ativa inespecífica em um paciente com linfogranuloma venéreo (devido a Chlamydia trachomatis)Laverse E, Jaleel H, Evans D, et al. Sexual history: its importance in averting detrimental misdiagnosis and delayed diagnosis. BMJ Case Reports. 2009; doi: 10.1136/bcr.04.2009.1773 [Citation ends].
Teste de HIV se a sorologia para HIV for desconhecida.
Reação em cadeia da polimerase para infecção por varíola símia (positiva para DNA do vírus da varíola símia ou ortopoxvírus).[17]
Exames mais amplos para causas sexualmente associadas de proctite, proctocolite e enterite, se os exames para as etiologias acima forem negativos e os sintomas persistirem.[16]
Se nenhuma causa clara de proctite for evidente a partir da história ou pelo exame físico, deve-se considerar o seguinte:
Colonoscopia total e intubação do íleo terminal em pacientes com proctite ulcerativa ou proctite de Crohn para determinar a extensão da doença.[18][19][20]
Tomografia computadorizada (TC) abdominal com contraste intravenoso e oral se houver suspeita de proctite isquêmica ou doença de Crohn; ela também pode ser considerada no cenário agudo se o paciente se apresentar com dor abdominal significativa, dor à descompressão brusca, defesa ou febre.[19]
Exames dos níveis séricos do anticorpo antitransglutaminase tecidual imunoglobulina A (IgA) se houver suspeita de doença celíaca (por exemplo, anemia, diarreia crônica, esteatorreia, pouca idade). Nos casos de deficiência de IgA associada à doença celíaca, deve ser solicitada sorologia de peptídeo de gliadina desamidada imunoglobulina G (IgG).
Em geral, é feita uma biópsia da área afetada para confirmar um diagnóstico. Outros testes confirmatórios incluem enterografia por TC, exame de trânsito do intestino delgado e ressonância nuclear magnética.
O uso deste conteúdo está sujeito ao nosso aviso legal