Abordagem
Como os sinais e sintomas mimetizam aqueles de outros distúrbios urinários, e porque nenhum teste definitivo existe para identificar a doença, os médicos devem excluir outras doenças antes de considerar um diagnóstico.[1][20]
O diagnóstico depende da existência de um complexo de sintomas, incluindo polaciúria, urgência miccional e dor vesical, sem qualquer outra causa definitiva.[11] Os médicos devem considerar cuidadosamente todos os pacientes com dor pélvica crônica como possíveis candidatos à cistite intersticial/síndrome da bexiga dolorosa (CI/SBD).
A cistoscopia é o teste diagnóstico mais importante para avaliar um paciente com hematúria coexistente, já que o carcinoma urotelial pode apresentar sintomatologia semelhante. Urinálise com cultura e microscopia, esfregaço vaginal e exame pélvico completo para avaliar o assoalho pélvico são úteis para descartar outros diagnósticos. Testes mais recentes estão surgindo, mas atualmente estão em fase de pesquisa.
História
A faixa etária de apresentação mais comum é dos 20 aos 60 anos.[11] Entretanto, casos em pacientes mais novos e mais velhos, assim como casos raros em crianças, foram relatados.[16] O diagnóstico é 5 vezes mais provável em mulheres que em homens.[11] Alguns estudos sugerem que a CI/SBD é mais comum entre indivíduos brancos.[10][13] Apesar de não ser considerada tradicionalmente uma doença hereditária, pode haver uma associação genética.[17] Estudos recentes demonstram que até 68% dos pacientes podem apresentar história de abuso sexual. Além disso, 49% podem ter vivido violência doméstica e 78% podem encontrar evidências de abuso físico em sua casa e família.[18][19] Todo tratamento deve incluir encaminhamento a um psicólogo e a serviços de suporte social. A dor crônica e a catastrofização estão associadas a pior qualidade de vida e a resposta insatisfatória ao tratamento.
Em geral, os pacientes apresentam polaciúria, urgência miccional, noctúria, disúria e dor na pelve associadas ao enchimento ou esvaziamento da bexiga. O desconforto resultante pode variar desde sensibilidade abdominal suprapúbica a dor intensa do assoalho pélvico. A urgência miccional pode causar incontinência em alguns pacientes. Muitas mulheres se queixam de dor/desconforto durante as relações sexuais, e algumas apresentam agravamento dos sintomas antes das menstruações. Estudos revelam taxas mais altas de vulvodinia, coccigodinia e dor uretral nessas pacientes, que podem sobrepor os sintomas vesicais.[21] Pacientes do sexo masculino podem se queixar de dor escrotal e/ou anal e prurido uretral. A doença caracteriza-se por exacerbações, remissões e graus variados de intensidade dos sintomas.
Um diário vesical escrito pelo paciente é útil para correlacionar os sintomas à alimentação e a estresse físico ou psicológico, pois esses fatores podem exacerbar os sintomas.[22] Um diário miccional básico deve catalogar o momento e o volume das micções, bem como episódios de incontinência e sensação de urgência miccional/dor. Um paciente com volume miccional máximo apropriado para a idade tem menos probabilidade de ter CI ulcerativa crônica. Alguns pacientes podem apresentar apenas sintomas diurnos. Grupos de apoio e amparo ao paciente publicam recomendações dietéticas, e os pacientes devem ser questionados quanto à relação entre a dieta e os sintomas. National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK): your daily bladder diary Opens in new window Os sintomas de dor devem ser medidos subjetiva ou objetivamente com uma escala visual analógica ou escala de sintomas validada. Interstitial Cystitis Symptom Index and Problem Index (ICSI-PI) Opens in new window
As comorbidades são comuns e incluem fibromialgia, vestibulite vulvar, vulvodinia, lúpus eritematoso sistêmico, enxaqueca, artrite reumatoide, alergias e síndrome da fadiga crônica.[7][23][24][25][26][27][28] Os pacientes também podem apresentar concomitantemente prolapso sintomático ou assintomático de órgãos pélvicos, neoplasia maligna da bexiga ou infecção do trato urinário. É fundamental que o médico esteja atento a outros diagnósticos contribuintes para evitar o atraso do tratamento para outras doenças.
Exame físico
Um exame pélvico bimanual deve ser realizado.[1] Os principais sinais para o diagnóstico incluem dor na parede vaginal anterior sobreposta à uretra e ao colo vesical; dor púbica intensa quando o corpo da bexiga é examinado; e dor à palpação das paredes laterais da pelve vaginal até os músculos do diafragma pélvico, incluindo o pubococcígeo e o iliococcígeo, nas posições de 150 e 210 graus, superficialmente e no fundo da parte interna da vagina. Esse exame deve servir para distinguir as pacientes com e sem disfunção do assoalho pélvico. Uma dor intensa persistente pode ser observada com a colocação de um cateter de Foley. É possível que o exame pélvico não possa ser realizado em algumas pacientes devido à dor intensa. Em outras pacientes, o exame pélvico não é digno de nota, o que faz o médico duvidar do diagnóstico. Entretanto, a ausência de disfunção do assoalho pélvico não deve ser motivo para desconsiderar os sintomas, já que a CI ulcerativa com dano na mucosa subjacente pode não envolver a musculatura pélvica. Também se deve observar qualquer prolapso ou deficiência estrutural concomitante. Em geral, o prolapso não provoca sintomas de SBD grave; o examinador deve estar atento a incontinência associada, micção incompleta, disfunção defecatória ou interferência sexual devida a prolapso moderado/grave.
Investigações laboratoriais
Urinálise, culturas de urina e esfregaço vaginal são os primeiros exames laboratoriais solicitados quando o diagnóstico é considerado. Vaginite, infecção fúngica e infecções sexualmente transmissíveis podem mimetizar os sintomas da bexiga e do assoalho pélvico e não devem ser ignoradas. Deve-se investigar a hematúria de acordo com diretrizes padrão, incluindo imagens pélvicas e abdominais transversais e cistoscopia. Nenhum achado na citologia da urina sugere especificamente um diagnóstico e deve ser reservado para pacientes com alta suspeita de carcinoma urotelial.
A urinálise com microscopia e cultura não tem valor diagnóstico por si só, mas é um dos exames de diferenciação mais comumente usados.[1][3] Geralmente, o resultado é normal nesses pacientes. Uma cultura positiva indica uma etiologia infecciosa. Se houver piúria ou hematúria microscópica, uma avaliação adicional é justificada para organismos fastidiosos (Ureaplasma, Mycoplasma, bacilos álcool-ácido resistentes).
Cistoscopia
Para pacientes com baixo volume miccional máximo, hematúria ou falta de achados no exame pélvico, a cistoscopia é um teste diagnóstico importante. A confirmação de outra patologia mudaria o tratamento, assim como a confirmação de CI ulcerativa. Embora alguns estudos não demonstrem uma sintomatologia diferente baseada na presença de úlceras, as decisões de tratamento que incluem úlceras podem proporcionar um alívio duradouro para os pacientes.[29][30]
Geralmente, a cistoscopia é realizada com hidrodistensão sob anestesia regional ou geral. A bexiga é preenchida com 80 cm de água por 2 minutos e pressiona-se levemente a uretra para evitar vazamento. As características típicas da forma ulcerativa são um epitélio vesical eritematoso de forma difusa e 1 ou mais manchas ulcerativas (úlceras de Hunner) envolvidas por congestão da mucosa no ápice/paredes laterais da bexiga. Pode-se detectar doença inflamatória macroscópica (isto é, úlceras de Hunner), descrita como áreas circunscritas e avermelhadas da mucosa, com pequenos vasos irradiando em direção a uma cicatriz central, acompanhados de depósitos de fibrina ou coágulo.[31][Figure caption and citation for the preceding image starts]: Úlceras de Hunner: hemorragias maiores da mucosa observadas após hidrodistensão cistoscópica diagnósticaDo acervo pessoal de Serge P. Marinkovic, MD [Citation ends].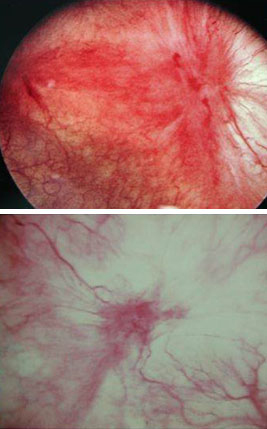 A capacidade máxima da bexiga sob anestesia pode ser extremamente limitada (<300 mL) e indica uma bexiga fibrótica em estágio terminal.
A capacidade máxima da bexiga sob anestesia pode ser extremamente limitada (<300 mL) e indica uma bexiga fibrótica em estágio terminal.
A forma de CI não ulcerativa sintetiza os mesmos sintomas clínicos da forma clássica, mas os achados cistoscópicos da forma clássica estão ausentes. Entretanto, após a superdistensão, muitos desses pacientes apresentam glomerulações (lesões distintas, muito pequenas, com aspecto de framboesas, que surgem como minúsculos rompimentos da mucosa e hemorragias).[32][Figure caption and citation for the preceding image starts]: Glomerulações: hemorragias observadas após hidrodistensão cistoscópica diagnósticaDo acervo pessoal de Serge P. Marinkovic, MD [Citation ends].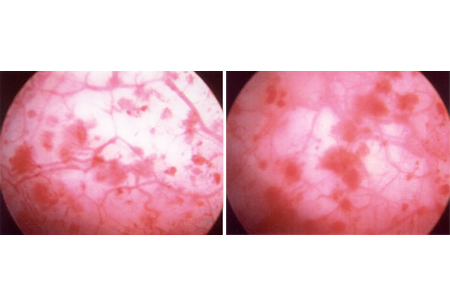
A ausência de glomerulações não descarta o diagnóstico, e muitos pacientes sem sintomas podem apresentar hemorragias após a hidrodistensão. É importante observar que um exame cistoscópico negativo não descarta o diagnóstico. Como os sintomas e a fisiopatologia incluem disfunção do assoalho pélvico e up-regulation da fibra aferente da dor, os hábitos mictórios do paciente devem servir de guia para o tratamento e a resposta a ele, e não a presença de glomerulações.
Biópsia vesical
Esse procedimento não é obrigatório, a não ser que anormalidades macroscópicas da parede da bexiga sejam encontradas na cistoscopia. Ele é usado principalmente para excluir outros diagnósticos no caso de CI ulcerativa. Macroscopicamente, elas são idênticas ao carcinoma in situ.
Teste de sensibilidade de potássio
Um trabalho anterior sobre fenotipagem de pacientes com CI/SBD incluiu a resposta à replicação de estímulos nocivos à dor do paciente. A instilação de cloreto de potássio é altamente irritante e os pesquisadores consideraram que a instilação de uma solução de resgate contendo heparina seria preditiva da resposta ao tratamento. O teste demonstrou ser inespecífico e não deve ser usado na prática.
Investigações experimentais
Ensaios dos genes da proteína de estresse (por exemplo, triptase mastocitária, glicosaminoglicanos e autoanticorpos da proteína de Tamm-Horsfall) são usados principalmente em estudos de pesquisa e não fazem parte do diagnóstico. Eles são recomendados apenas como parte dos protocolos experimentais.
Alguns estudos revelaram a presença do fator antiproliferativo (FAP) na urina dos pacientes com CI/SBD.[33] O FAP inibe o crescimento epitelial da bexiga e contribui de forma significativa para a diminuição dos níveis do fator de crescimento epidérmico ligado à heparina (HB-EGF) e níveis elevados do fator de crescimento epidérmico (EGF). Os pacientes apresentaram atividade FAP, diminuição dos níveis de HB-EGF e níveis EGF elevados.[33] Embora os resultados possam ser promissores, esses ensaios são experimentais e ainda não estão disponíveis comercialmente.
O fator de crescimento neural (NGF) tornou-se recentemente um objeto de pesquisa de primeira escolha. Mostrou-se que ele tem sido suprarregulado na síndrome da bexiga hiperativa (BHA) e cistite intersticial ulcerativa. O tratamento da BHA e CI/SBD resultou em redução do nível do NGF; porém, a natureza inespecífica e a baixa especificidade desse marcador têm impedido o uso mais disseminado de fenotipagem ou resposta ao tratamento.[34]
O uso deste conteúdo está sujeito ao nosso aviso legal