Laceração de Mallory-Weiss
- Visão geral
- Teoria
- Diagnóstico
- Tratamento
- ACOMPANHAMENTO
- Recursos
Algoritmo de tratamento
Observe que as formulações/vias e doses podem diferir entre nomes e marcas de medicamentos, formulários de medicamentos ou localidades. As recomendações de tratamento são específicas para os grupos de pacientes:ver aviso legal
todos os pacientes
avaliação urgente e monitoramento
Pacientes que apresentam sangramento ativo e/ou com múltiplas comorbidades clínicas devem ser atendidos como emergência. Pacientes em choque devem ser tratados em um ambiente de cuidados intensivos sempre que possível. A avaliação diagnóstica inicial deve ter incluído uma avaliação da estabilidade hemodinâmica e manobras de ressuscitação se necessário, implementando a abordagem do ABC (vias aéreas [do inglês Airway], respiração [Breathing] e circulação [Circulation]).[42]Cappell MS, Friedel D. Initial management of acute upper gastrointestinal bleeding: from initial evaluation up to gastrointestinal endoscopy. Med Clin North Am. 2008 May;92(3):491-509. http://www.ncbi.nlm.nih.gov/pubmed/18387374?tool=bestpractice.com
O acesso intravenoso bilateral, periférico ou central é importante para manter uma reposição de fluidos adequada (cristaloides), que é o aspecto isolado mais importante da reanimação inicial. A transfusão de sangue (concentrado de eritrócitos) pode ser necessária em certos casos (para sangramento contínuo ou hemoglobina [Hb] baixa na apresentação). As diretrizes diferem nos limites exatos. O American College of Gastroenterologists recomenda transfusão em casos de Hb <70 g/L (<7 g/dL) ou <80 g/L (<8 g/dL) em pacientes com doença cardiovascular (DCV), hemodiluição relacionada à ressuscitação fluídica ou múltiplas comorbidades.[39]Laine L, Barkun AN, Saltzman JR, et al. ACG clinical guideline: upper gastrointestinal and ulcer bleeding. Am J Gastroenterol. 2021 May 1;116(5):899-917. https://journals.lww.com/ajg/fulltext/2021/05000/acg_clinical_guideline__upper_gastrointestinal_and.14.aspx http://www.ncbi.nlm.nih.gov/pubmed/33929377?tool=bestpractice.com O International Consensus Group estava preocupado com a DCV não diagnosticada e sugere um limite ligeiramente superior de transfusão de Hb de 80 g/L (8 g/dL).[40]Barkun AN, Almadi M, Kuipers EJ, et al. Management of nonvariceal upper gastrointestinal bleeding: guideline recommendations from the International Consensus Group. Ann Intern Med. 2019 Dec 3;171(11):805-22. https://www.acpjournals.org/doi/full/10.7326/M19-1795 http://www.ncbi.nlm.nih.gov/pubmed/31634917?tool=bestpractice.com Uma meta de Hb ≥100 g/L (≥10 g/dL) deve ser almejada em pacientes com DCV, enquanto um nível mais baixo de Hb 70-90 g/L (7-9 g/dL) é considerado apropriado para pacientes sem DCV.[1]Alali AA, Barkun AN. An update on the management of non-variceal upper gastrointestinal bleeding. Gastroenterol Rep (Oxf). 2023 Mar 20;11:goad011. https://academic.oup.com/gastro/article/doi/10.1093/gastro/goad011/7081277 http://www.ncbi.nlm.nih.gov/pubmed/36949934?tool=bestpractice.com Da mesma forma, embora não especifique intervalos, o American College of Chest Physicians recomenda uma estratégia de transfusão restritiva em vez de uma estratégia de transfusão permissiva em pacientes gravemente enfermos, incluindo principalmente aqueles com hemorragia digestiva aguda, mas em pacientes gravemente enfermos com síndrome coronariana aguda, eles sugerem não usar uma estratégia de transfusão restritiva.[41]Coz Yataco AO, Soghier I, Hébert PC, et al. Red blood cell transfusion in critically ill adults: an American College of Chest Physicians clinical practice guideline. Chest. 2024 Sep 26;S0012-3692(24)05272-3. https://journal.chestnet.org/article/S0012-3692(24)05272-3/fulltext?_gl=1*8t2kvx*_gcl_au*MjA2MDk1NTMzMi4xNzM3Mzg2NDI0*_ga*MTU5NDk5NDYyOS4xNzM3Mzg2NDI1*_ga_3W3R3BBY66*MTczNzM4NjQyNC4xLjAuMTczNzM4NjQyNC42MC4wLjA. http://www.ncbi.nlm.nih.gov/pubmed/39341492?tool=bestpractice.com Plaquetas e fatores de coagulação devem ser administrados em certas circunstâncias. Pacientes que fazem tratamento antiplaquetário não devem receber transfusões de plaquetas.[59]Abraham NS, Barkun AN, Sauer BG, et al. American College of Gastroenterology-Canadian Association of Gastroenterology clinical practice guideline: management of anticoagulants and antiplatelets during acute gastrointestinal bleeding and the periendoscopic period. Am J Gastroenterol. 2022 Apr 1;117(4):542-58. https://www.doi.org/10.14309/ajg.0000000000001627 http://www.ncbi.nlm.nih.gov/pubmed/35297395?tool=bestpractice.com A avaliação diagnóstica é realizada simultaneamente.
Para descomprimir o estômago e permitir a lavagem gástrica, uma sonda nasogástrica ou orogástrica pode ser inserida para descompressão estomacal e lavagem gástrica, embora essa prática raramente seja realizada. Três diretrizes não fazem nenhuma recomendação sobre a colocação de sondas nasogástricas ou orogástricas.[39]Laine L, Barkun AN, Saltzman JR, et al. ACG clinical guideline: upper gastrointestinal and ulcer bleeding. Am J Gastroenterol. 2021 May 1;116(5):899-917. https://journals.lww.com/ajg/fulltext/2021/05000/acg_clinical_guideline__upper_gastrointestinal_and.14.aspx http://www.ncbi.nlm.nih.gov/pubmed/33929377?tool=bestpractice.com [40]Barkun AN, Almadi M, Kuipers EJ, et al. Management of nonvariceal upper gastrointestinal bleeding: guideline recommendations from the International Consensus Group. Ann Intern Med. 2019 Dec 3;171(11):805-22. https://www.acpjournals.org/doi/full/10.7326/M19-1795 http://www.ncbi.nlm.nih.gov/pubmed/31634917?tool=bestpractice.com [43]Gralnek IM, Stanley AJ, Morris AJ, et al. Endoscopic diagnosis and management of nonvariceal upper gastrointestinal hemorrhage (NVUGIH): European Society of Gastrointestinal Endoscopy (ESGE) guideline - update 2021. Endoscopy. 2021 Mar;53(3):300-32. https://www.esge.com/endoscopic-diagnosis-and-management-of-nonvariceal-upper-gastrointestinal-hemorrhage-esge-update-2021 http://www.ncbi.nlm.nih.gov/pubmed/33567467?tool=bestpractice.com
Intubação endotraqueal eletiva deve ser considerada em pacientes com hematêmese contínua ou estado respiratório ou mental alterado. A intubação endotraqueal eletiva protegerá as vias aéreas e facilitará a endoscopia.
Anormalidades eletrolíticas devem ser corrigidas com os fluidos de reposição adequados.
O prolongamento do tempo de protrombina/razão normalizada internacional (TP/INR) deve ser corrigido com plasma fresco congelado e/ou vitamina K (fitomenadiona) em todos os pacientes, exceto aqueles que fazem tratamento com varfarina.[59]Abraham NS, Barkun AN, Sauer BG, et al. American College of Gastroenterology-Canadian Association of Gastroenterology clinical practice guideline: management of anticoagulants and antiplatelets during acute gastrointestinal bleeding and the periendoscopic period. Am J Gastroenterol. 2022 Apr 1;117(4):542-58. https://www.doi.org/10.14309/ajg.0000000000001627 http://www.ncbi.nlm.nih.gov/pubmed/35297395?tool=bestpractice.com O concentrado de complexo protrombínico pode ser considerado em pacientes que fazem uso de varfarina e apresentam hemorragia digestiva com risco de vida e naqueles com INR supraterapêutica que excede substancialmente a faixa terapêutica. O concentrado de complexo protrombínico também pode ser considerado em pacientes que não devem receber transfusão de sangue maciça devido ao seu efeito sobre a coagulopatia ou a diluição dos componentes sanguíneos.[59]Abraham NS, Barkun AN, Sauer BG, et al. American College of Gastroenterology-Canadian Association of Gastroenterology clinical practice guideline: management of anticoagulants and antiplatelets during acute gastrointestinal bleeding and the periendoscopic period. Am J Gastroenterol. 2022 Apr 1;117(4):542-58. https://www.doi.org/10.14309/ajg.0000000000001627 http://www.ncbi.nlm.nih.gov/pubmed/35297395?tool=bestpractice.com Pacientes que fazem uso e anticoagulantes orais diretos (AODs) não devem receber rotineiramente concentrado de complexo protrombínico; aqueles que tomam dabigatrana não devem receber rotineiramente idarucizumabe, e aqueles que tomam rivaroxabana ou apixabana não devem receber fator de coagulação Xa recombinante (alfa-andexanete). Essas recomendações são baseadas em evidências de benefícios limitadas. No entanto, a reversão da anticoagulação com esses agentes pode ser considerada em pacientes hospitalizados com hemorragia digestiva que causa risco de vida, que tomaram AOD nas últimas 24 horas.[59]Abraham NS, Barkun AN, Sauer BG, et al. American College of Gastroenterology-Canadian Association of Gastroenterology clinical practice guideline: management of anticoagulants and antiplatelets during acute gastrointestinal bleeding and the periendoscopic period. Am J Gastroenterol. 2022 Apr 1;117(4):542-58. https://www.doi.org/10.14309/ajg.0000000000001627 http://www.ncbi.nlm.nih.gov/pubmed/35297395?tool=bestpractice.com
Pacientes que fazem uso de aspirina para prevenção secundária devem dar continuidade ao tratamento; caso a aspirina seja interrompida, deve ser reiniciada no dia que a hemostasia for confirmada endoscopicamente.[59]Abraham NS, Barkun AN, Sauer BG, et al. American College of Gastroenterology-Canadian Association of Gastroenterology clinical practice guideline: management of anticoagulants and antiplatelets during acute gastrointestinal bleeding and the periendoscopic period. Am J Gastroenterol. 2022 Apr 1;117(4):542-58. https://www.doi.org/10.14309/ajg.0000000000001627 http://www.ncbi.nlm.nih.gov/pubmed/35297395?tool=bestpractice.com
Quaisquer sinais clínicos de perfuração, como enfisema subcutâneo ou crepitação, ou patologia pulmonar subjacente na radiografia torácica (ar mediastinal ou peritoneal livre), devem ser considerados no planejamento do tratamento.
endoscopia ± intervenção
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
A endoscopia digestiva alta (EDA) é o procedimento de escolha para diagnóstico e tratamento em pacientes com hemorragia digestiva alta não varicosa.[50]Mullady DK, Wang AY, Waschke KA. AGA clinical practice update on endoscopic therapies for non-variceal upper gastrointestinal bleeding: expert review. Gastroenterology. 2020 Sep;159(3):1120-8. https://www.gastrojournal.org/article/S0016-5085(20)34848-4/fulltext http://www.ncbi.nlm.nih.gov/pubmed/32574620?tool=bestpractice.com [57]Hastings PR, Peters KW, Cohn I Jr. Mallory-Weiss syndrome: review of 69 cases. Am J Surg. 1981 Nov;142(5):560-2. http://www.ncbi.nlm.nih.gov/pubmed/7304810?tool=bestpractice.com Geralmente é realizada após ressuscitação, estabilização e tratamento farmacológico. Deve ser realizada até 24 horas após a apresentação da hemorragia digestiva alta.[37]Tham TC, James C, Kelly M. Predicting outcome of acute non-variceal upper gastrointestinal haemorrhage without endoscopy using the clinical Rockall Score. Postgrad Med J. 2006 Nov;82(973):757-9. https://pmc.ncbi.nlm.nih.gov/articles/PMC2660506 http://www.ncbi.nlm.nih.gov/pubmed/17099097?tool=bestpractice.com [38]Stanley AJ, Ashley D, Dalton HR, et al. Outpatient management of patients with low-risk upper-gastrointestinal haemorrhage: multicentre validation and prospective evaluation. Lancet. 2009 Jan 3;373(9657):42-7. http://www.ncbi.nlm.nih.gov/pubmed/19091393?tool=bestpractice.com Pacientes de alto risco devem ser intubados para proteção das vias aéreas. O diagnóstico precoce é essencial para identificar e tratar pacientes de alto risco (isto é, os que tiverem sangramento ativo [hematêmese contínua com sangue vermelho brilhante pela sonda nasogástrica e hematoquezia], sinais de choque, coagulopatia, idade >65 anos, Hb baixa na apresentação e aqueles que têm múltiplos problemas clínicos subjacentes), o que permite, portanto, um monitoramento mais intensivo e um melhor desfecho.[99]Bharucha AE, Goustout CJ, Balm RK. Clinical and endoscopic risk factors in the Mallory-Weiss syndrome. Am J Gastroenterol. 1997 May;92(5):805-8. http://www.ncbi.nlm.nih.gov/pubmed/9149189?tool=bestpractice.com Recomenda-se exame endoscópico completo, pois lesões coexistentes estão comumente associadas à laceração de Mallory-Weiss.
Diversas modalidades endoscópicas são eficazes para o tratamento de lesões com sangramento de alto risco, como uma laceração com perda de sangue lenta ou sangramento ativo/em jato. A escolha dos métodos usados vai depender da familiaridade, da experiência e do treinamento do endoscopista e da disponibilidade do equipamento. Estudos não demonstraram uma clara superioridade de uma técnica em relação às outras.[68]Freeman ML. New and old methods for endoscopic control of nonvariceal upper gastrointestinal bleedings. Rev Gastroenterol Mex. 2003 Nov:68 Suppl 3:62-5. http://www.ncbi.nlm.nih.gov/pubmed/15146801?tool=bestpractice.com [69]Saltzman JR, Strate LL, Di Sena V, et al. Prospective trial of endoscopic clips versus combination therapy in upper GI bleeding (PROTECCT - upper GI bleeding). Am J Gastroenterol. 2005 Jul;100(7):1503-8. https://journals.lww.com/ajg/fulltext/2005/07000/prospective_trial_of_endoscopic_clips_versus.14.aspx http://www.ncbi.nlm.nih.gov/pubmed/15984972?tool=bestpractice.com [70]Park CH, Min SW, Sohn YH, et al. A prospective, randomized trial of endoscopic band ligation vs. epinephrine injection for actively bleeding Mallory-Weiss syndrome. Gastrointest Endosc. 2004 Jul;60(1):22-7. http://www.ncbi.nlm.nih.gov/pubmed/15229420?tool=bestpractice.com
A terapia dupla é superior à terapia simples, tal como a injeção de adrenalina (epinefrina).
Diferentes modalidades de tratamento incluem terapia de injeção de adrenalina em combinação com terapia térmica ou mecânica; ou colocação de clipes através do endoscópio, isoladamente ou em combinação com injeção de adrenalina. A injeção de adrenalina interrompe ou reduz a taxa de sangramento por vasoconstrição e tamponamento. É injetada ao redor ou dentro do ponto de sangramento. Agentes esclerosantes, como etanolamina e álcool, têm sido descritos na literatura; no entanto, eles são raramente usados na prática.[73]Bataller R, Llach J, Salmeron JM, et al. Endoscopic sclerotherapy in upper gastrointestinal bleeding due to the Mallory-Weiss syndrome. Am J Gastroenterol. 1994 Dec;89(12):2147-50.
http://www.ncbi.nlm.nih.gov/pubmed/7977231?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: a laceração com sangramento ativo aparece como um defeito longitudinal vermelho com mucosa circundante normalDo acervo de Juan Carlos Munoz, MD, University of Florida [Citation ends].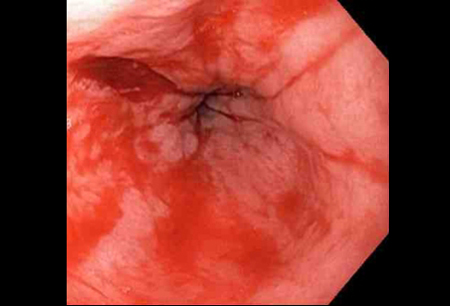 [Figure caption and citation for the preceding image starts]: Adrenalina é injetada localmente ao redor do local da laceração de Mallory-WeissDo acervo de Juan Carlos Munoz, MD, University of Florida [Citation ends].
[Figure caption and citation for the preceding image starts]: Adrenalina é injetada localmente ao redor do local da laceração de Mallory-WeissDo acervo de Juan Carlos Munoz, MD, University of Florida [Citation ends].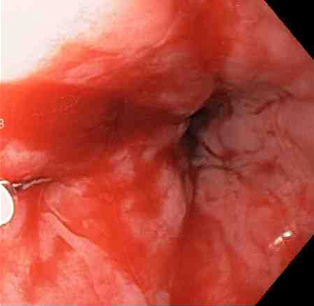 [Figure caption and citation for the preceding image starts]: Laceração de Mallory-Weiss após injeção de adrenalina (sangramento interrompido, permitindo melhor visualização da lesão)Do acervo de Juan Carlos Munoz, MD, University of Florida [Citation ends].
[Figure caption and citation for the preceding image starts]: Laceração de Mallory-Weiss após injeção de adrenalina (sangramento interrompido, permitindo melhor visualização da lesão)Do acervo de Juan Carlos Munoz, MD, University of Florida [Citation ends].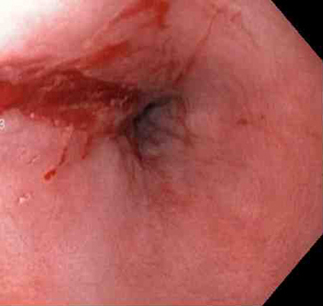
Os clipes do tipo "through-the-scope" (TTSC), isolados ou em combinação com injeção de adrenalina, podem controlar efetivamente lesões com sangramento ativo; os clipes são tão eficazes e seguros quanto outros métodos.[74]Yuan Y, Wang C, Hunt RH. Endoscopic clipping for acute nonvariceal upper-GI bleeding: a meta-analysis and critical appraisal of randomized controlled trials. Gastrointest Endosc. 2008 Aug;68(2):339-51.
http://www.ncbi.nlm.nih.gov/pubmed/18656600?tool=bestpractice.com
[75]Sung JJ, Tsoi KK, Lai LH, et al. Endoscopic clipping versus injection and thermo-coagulation in the treatment of non-variceal upper gastrointestinal bleeding: a meta-analysis. Gut. 2007 Oct;56(10):1364-73.
https://pmc.ncbi.nlm.nih.gov/articles/PMC2000277
http://www.ncbi.nlm.nih.gov/pubmed/17566018?tool=bestpractice.com
[76]Guo SB, Gong AX, Leng J, et al. Application of endoscopic hemoclips for nonvariceal bleeding in the upper gastrointestinal tract. Worl J Gastroentererol. 2009 Sep 14;15(34):4322-6.
https://pmc.ncbi.nlm.nih.gov/articles/PMC2744190
http://www.ncbi.nlm.nih.gov/pubmed/19750577?tool=bestpractice.com
De acordo com a experiência dos autores, esta é a técnica de escolha em pacientes com laceração ou ruptura com sangramento ativo. A aplicação de TTSCs e ligadura com nó de forca no esôfago também foi descrita como um método para fechamento de grandes lacerações de Mallory-Weiss.[77]Ivekovic H, Rustemovic N, Brkic T, et al. The esophagus as a working channel: successful closure of a large Mallory-Weiss tear with clips and an endoloop. Endoscopy. 2011:43 Suppl 2:E170.
https://www.thieme-connect.com/products/ejournals/pdf/10.1055/s-0030-1256273.pdf
http://www.ncbi.nlm.nih.gov/pubmed/21563067?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Um clipe do tipo "through-the-scope" instalado no centro da lesão (sem infusão prévia de adrenalina, neste caso)Do acervo de Juan Carlos Munoz, MD, University of Florida [Citation ends].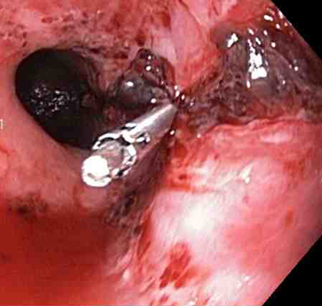 [Figure caption and citation for the preceding image starts]: coágulo aderente sem sangramentoDo acervo de Juan Carlos Munoz, MD, University of Florida [Citation ends].
[Figure caption and citation for the preceding image starts]: coágulo aderente sem sangramentoDo acervo de Juan Carlos Munoz, MD, University of Florida [Citation ends].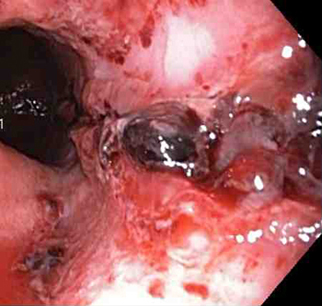 [Figure caption and citation for the preceding image starts]: Três clipes tipo "through-the-scope" para o fechamento completo do defeito na mucosaDo acervo de Juan Carlos Munoz, MD, University of Florida [Citation ends].
[Figure caption and citation for the preceding image starts]: Três clipes tipo "through-the-scope" para o fechamento completo do defeito na mucosaDo acervo de Juan Carlos Munoz, MD, University of Florida [Citation ends].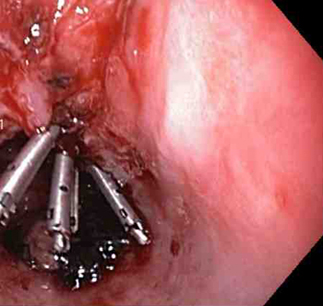
Os clipes do tipo "over-the-scope" (OTSC) estão disponíveis em vários fornecedores e são clipes maiores, geralmente permanentes, que demonstraram ser eficazes no tratamento de uma ampla variedade de fontes de hemorragia digestiva alta não varicosa, incluindo lacerações de Mallory-Weiss.[78]Skinner M, Gutierrez JP, Neumann H, et al. Over-the-scope clip placement is effective rescue therapy for severe acute upper gastrointestinal bleeding. Endosc Int Open. 2014 Mar;2(1):E37-40. https://pmc.ncbi.nlm.nih.gov/articles/PMC4423243 http://www.ncbi.nlm.nih.gov/pubmed/26134611?tool=bestpractice.com [79]He K, Pang K, Ying L, et al. Meta-analysis: over-the-scope clips in patients at high risk of re-bleeding following upper gastrointestinal tract bleeding. Aliment Pharmacol Ther. 2024 Jul;60(2):112-23. http://www.ncbi.nlm.nih.gov/pubmed/38818831?tool=bestpractice.com [80]Mangiafico S, Pigò F, Bertani H, et al. Over-the-scope clip vs epinephrine with clip for first-line hemostasis in non-variceal upper gastrointestinal bleeding: a propensity score match analysis. Endosc Int Open. 2020 Jan;8(1):E50-8. https://pmc.ncbi.nlm.nih.gov/articles/PMC6949178 http://www.ncbi.nlm.nih.gov/pubmed/31921984?tool=bestpractice.com
Vários agentes hemostáticos tópicos que promovem a hemostasia demonstraram ser uma terapia de resgate promissora ou um complemento aos métodos convencionais para tratar a hemorragia digestiva alta, incluindo lacerações de Mallory-Weiss.[1]Alali AA, Barkun AN. An update on the management of non-variceal upper gastrointestinal bleeding. Gastroenterol Rep (Oxf). 2023 Mar 20;11:goad011. https://academic.oup.com/gastro/article/doi/10.1093/gastro/goad011/7081277 http://www.ncbi.nlm.nih.gov/pubmed/36949934?tool=bestpractice.com [40]Barkun AN, Almadi M, Kuipers EJ, et al. Management of nonvariceal upper gastrointestinal bleeding: guideline recommendations from the International Consensus Group. Ann Intern Med. 2019 Dec 3;171(11):805-22. https://www.acpjournals.org/doi/full/10.7326/M19-1795 http://www.ncbi.nlm.nih.gov/pubmed/31634917?tool=bestpractice.com [81]Sinha R, Lockman KA, Church NI, et al. The use of hemostatic spray as an adjunct to conventional hemostatic measures in high-risk nonvariceal upper GI bleeding. Gastrointest Endosc. 2016 Dec;84(6):900-6. https://www.giejournal.org/article/S0016-5107(16)30062-1/fulltext http://www.ncbi.nlm.nih.gov/pubmed/27108061?tool=bestpractice.com [82]Changela K, Papafragkakis H, Ofori E, et al. Hemostatic powder spray: a new method for managing gastrointestinal bleeding. Therap Adv Gastroenterol. 2015 May;8(3):125-35. https://pmc.ncbi.nlm.nih.gov/articles/PMC4454021 http://www.ncbi.nlm.nih.gov/pubmed/26082803?tool=bestpractice.com [83]Haddara S, Jacques J, Lecleire S, et al. A novel hemostatic powder for upper gastrointestinal bleeding: a multicenter study (the "GRAPHE" registry). Endoscopy. 2016 Dec;48(12):1084-95. http://www.ncbi.nlm.nih.gov/pubmed/27760437?tool=bestpractice.com Eles podem ser administrados através do endoscópio superior durante a EDA.[84]Giles H, Lal D, Gerred S, et al. Efficacy and safety of TC-325 (HemosprayTM) for non-variceal upper gastrointestinal bleeding at Middlemore Hospital: the early New Zealand experience. N Z Med J. 2016 Dec 2;129(1446):38-43. http://www.ncbi.nlm.nih.gov/pubmed/27906917?tool=bestpractice.com [85]Branchi F, Klingenberg-Noftz R, Friedrich K, et al. PuraStat in gastrointestinal bleeding: results of a prospective multicentre observational pilot study. Surg Endosc. 2022 May;36(5):2954-61. https://pmc.ncbi.nlm.nih.gov/articles/PMC9001238 http://www.ncbi.nlm.nih.gov/pubmed/34129089?tool=bestpractice.com [86]de Nucci G, Reati R, Arena I, et al. Efficacy of a novel self-assembling peptide hemostatic gel as rescue therapy for refractory acute gastrointestinal bleeding. Endoscopy. 2020 Sep;52(9):773-9. http://www.ncbi.nlm.nih.gov/pubmed/32316041?tool=bestpractice.com
A terapia por termocoagulação inclui eletrocoagulação multipolar (ECMP), sonda térmica e coagulação com plasma de argônio (CPA). A terapia por termocoagulação pode ser usada como terapia isolada; contudo, ela é mais comumente usada em combinação com terapia com injeção. Geralmente são bem-sucedidas e administradas com segurança por operadores experientes; no entanto, a terapia térmica de contato deve ser usada com cautela quando usada no esôfago para uma laceração de Mallory-Weiss com sangramento devido ao risco de perfuração.[1]Alali AA, Barkun AN. An update on the management of non-variceal upper gastrointestinal bleeding. Gastroenterol Rep (Oxf). 2023 Mar 20;11:goad011. https://academic.oup.com/gastro/article/doi/10.1093/gastro/goad011/7081277 http://www.ncbi.nlm.nih.gov/pubmed/36949934?tool=bestpractice.com [87]Laine L. Multipolar electrocoagulation in the treatment of active upper gastrointestinal tract hemorrhage. A prospective controlled trial. N Engl J Med. 1987 Jun 25;316(26):1613-7. http://www.ncbi.nlm.nih.gov/pubmed/3295547?tool=bestpractice.com [88]Papp JP. Electrocoagulation of actively bleeding Mallory-Weiss tears. Gastrointest Endosc. 1980 Nov;26(4):128-30. http://www.ncbi.nlm.nih.gov/pubmed/7450460?tool=bestpractice.com As evidências para CPA, nesse cenário, são limitadas. Entretanto, a falta de contato entre o cateter e o tecido resulta em uma hemostasia superficial, reduzindo danos teciduais indesejados e perfurações, tornando essa técnica atraente para certos pacientes nos quais outros métodos de tratamento não estão disponíveis.[89]Kim HS. Endoscopic management of Mallory-Weiss tearing. Clin Endosc. 2015 Mar;48(2):102-5. https://pmc.ncbi.nlm.nih.gov/articles/PMC4381135 http://www.ncbi.nlm.nih.gov/pubmed/25844336?tool=bestpractice.com
Do acervo pessoal de Douglas Adler; usado com permissão
A ligadura endoscópica com bandas elásticas foi descrita em relatos de casos e pequenos ensaios controlados, mas, na experiência deste autor, não é comumente usada para tratamento de laceração de Mallory-Weiss. O mecanismo é semelhante ao descrito para ligadura de varizes com bandas: a mucosa afetada é sugada para o interior do dispositivo de ligadura e, em seguida, é aplicada uma banda elástica.[90]Matsui S, Kamisako T, Kudo M, et al. Endoscopic band ligation for control of nonvariceal upper GI hemorrhage: comparison with bipolar electrocoagulation. Gastrointest Endosc. 2002 Feb;55(2):214-8. http://www.ncbi.nlm.nih.gov/pubmed/11818925?tool=bestpractice.com [91]Cho YS, Chae HS, Kim HK, et al. Endoscopic band ligation and endoscopic hemoclip placement for patients with Mallory-Weiss syndrome and active bleeding. World J Gastroenterol. 2008 Apr 7;14(13):2080-4. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2701530 http://www.ncbi.nlm.nih.gov/pubmed/18395910?tool=bestpractice.com [92]Ertekin C, Taviloglu K, Barbaros U, et al. Endoscopic band ligation: alternative treatment method in nonvariceal upper gastrointestinal hemorrhage. J Laparoendosc Adv Surg Tech A. 2002 Feb;12(1):41-5. http://www.ncbi.nlm.nih.gov/pubmed/11905861?tool=bestpractice.com Na maioria dos pacientes, a ligadura endoscópica com bandas elásticas é usada como terapia isolada, na qual o ponto de sangramento é aspirado e ligado. Em alguns casos raros, nos quais o ponto de sangramento não é facilmente localizado, a ligadura endoscópica com bandas elásticas tem sido usada como terapia combinada com adrenalina. A injeção de adrenalina pode reduzir ou lentificar o sangramento e ajudar a localizar o ponto de sangramento.
terapia antissecretora pré-endoscopia
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
O papel dos inibidores da bomba de prótons (IBPs) na laceração de Mallory-Weiss não está claro. As diretrizes fizeram recomendações conflitantes sobre a administração de IBPs antes da EDA diagnóstica, quando a causa exata do sangramento ainda não está clara.[39]Laine L, Barkun AN, Saltzman JR, et al. ACG clinical guideline: upper gastrointestinal and ulcer bleeding. Am J Gastroenterol. 2021 May 1;116(5):899-917.
https://journals.lww.com/ajg/fulltext/2021/05000/acg_clinical_guideline__upper_gastrointestinal_and.14.aspx
http://www.ncbi.nlm.nih.gov/pubmed/33929377?tool=bestpractice.com
[40]Barkun AN, Almadi M, Kuipers EJ, et al. Management of nonvariceal upper gastrointestinal bleeding: guideline recommendations from the International Consensus Group. Ann Intern Med. 2019 Dec 3;171(11):805-22.
https://www.acpjournals.org/doi/full/10.7326/M19-1795
http://www.ncbi.nlm.nih.gov/pubmed/31634917?tool=bestpractice.com
[  ]
For people with upper gastrointestinal bleeding, what are the effects of proton pump inhibitors (PPIs) prior to endoscopic diagnosis?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.3988/fullMostre-me a resposta Dada a falta de certeza em torno dos dados, sugere-se que os protocolos locais sejam seguidos. Alguns especialistas ainda sugerem IBPs pré-endoscopia para diminuir qualquer lesão de alto risco, principalmente quando a endoscopia precoce não pode ser realizada ou se houver contraindicações para avaliação endoscópica.[50]Mullady DK, Wang AY, Waschke KA. AGA clinical practice update on endoscopic therapies for non-variceal upper gastrointestinal bleeding: expert review. Gastroenterology. 2020 Sep;159(3):1120-8.
https://www.gastrojournal.org/article/S0016-5085(20)34848-4/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/32574620?tool=bestpractice.com
Na experiência deste autor, os benefícios de administrar IBPs antes da endoscopia superam os danos potenciais e os IBPs são amplamente administrados para hemorragia digestiva alta não varicosa.
]
For people with upper gastrointestinal bleeding, what are the effects of proton pump inhibitors (PPIs) prior to endoscopic diagnosis?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.3988/fullMostre-me a resposta Dada a falta de certeza em torno dos dados, sugere-se que os protocolos locais sejam seguidos. Alguns especialistas ainda sugerem IBPs pré-endoscopia para diminuir qualquer lesão de alto risco, principalmente quando a endoscopia precoce não pode ser realizada ou se houver contraindicações para avaliação endoscópica.[50]Mullady DK, Wang AY, Waschke KA. AGA clinical practice update on endoscopic therapies for non-variceal upper gastrointestinal bleeding: expert review. Gastroenterology. 2020 Sep;159(3):1120-8.
https://www.gastrojournal.org/article/S0016-5085(20)34848-4/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/32574620?tool=bestpractice.com
Na experiência deste autor, os benefícios de administrar IBPs antes da endoscopia superam os danos potenciais e os IBPs são amplamente administrados para hemorragia digestiva alta não varicosa.
O tratamento com IBP iniciado antes da endoscopia pode reduzir a necessidade de tratamento endoscópico em pacientes sem hemorragia por varizes.[62]Kanno T, Yuan Y, Tse F, et al. Proton pump inhibitor treatment initiated prior to endoscopic diagnosis in upper gastrointestinal bleeding. Cochrane Database Syst Rev. 2022 Jan 7;1(1):CD005415.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD005415.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/34995368?tool=bestpractice.com
[  ]
For people with upper gastrointestinal bleeding, what are the effects of proton pump inhibitors (PPIs) prior to endoscopic diagnosis?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.3988/fullMostre-me a resposta No entanto, o benefício de usar um IBP para prevenir ressangramento e reduzir a mortalidade ou a necessidade de cirurgia não foi demonstrado em pacientes sem hemorragia por varizes.[62]Kanno T, Yuan Y, Tse F, et al. Proton pump inhibitor treatment initiated prior to endoscopic diagnosis in upper gastrointestinal bleeding. Cochrane Database Syst Rev. 2022 Jan 7;1(1):CD005415.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD005415.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/34995368?tool=bestpractice.com
[63]Tajima A, Koizumi K, Suzuki K, et al. Proton pump inhibitors and recurrent bleeding in peptic ulcer disease. J Gastroenterol Hepatol. 2008 Dec:23 Suppl 2:S237-41.
http://www.ncbi.nlm.nih.gov/pubmed/19120905?tool=bestpractice.com
[64]Khuroo MS, Khuroo MS, Farahat KL, et al. Treatment with proton pump inhibitors in acute non-variceal upper gastrointestinal bleeding: a meta-analysis. J Gastroenterol Hepatol. 2005 Jan;20(1):11-25.
http://www.ncbi.nlm.nih.gov/pubmed/15610441?tool=bestpractice.com
[
]
For people with upper gastrointestinal bleeding, what are the effects of proton pump inhibitors (PPIs) prior to endoscopic diagnosis?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.3988/fullMostre-me a resposta No entanto, o benefício de usar um IBP para prevenir ressangramento e reduzir a mortalidade ou a necessidade de cirurgia não foi demonstrado em pacientes sem hemorragia por varizes.[62]Kanno T, Yuan Y, Tse F, et al. Proton pump inhibitor treatment initiated prior to endoscopic diagnosis in upper gastrointestinal bleeding. Cochrane Database Syst Rev. 2022 Jan 7;1(1):CD005415.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD005415.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/34995368?tool=bestpractice.com
[63]Tajima A, Koizumi K, Suzuki K, et al. Proton pump inhibitors and recurrent bleeding in peptic ulcer disease. J Gastroenterol Hepatol. 2008 Dec:23 Suppl 2:S237-41.
http://www.ncbi.nlm.nih.gov/pubmed/19120905?tool=bestpractice.com
[64]Khuroo MS, Khuroo MS, Farahat KL, et al. Treatment with proton pump inhibitors in acute non-variceal upper gastrointestinal bleeding: a meta-analysis. J Gastroenterol Hepatol. 2005 Jan;20(1):11-25.
http://www.ncbi.nlm.nih.gov/pubmed/15610441?tool=bestpractice.com
[  ]
For people with upper gastrointestinal bleeding, what are the effects of proton pump inhibitors (PPIs) prior to endoscopic diagnosis?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.3988/fullMostre-me a resposta Em pacientes com úlceras que apresentam sangramento, o bolus intravenoso seguido de infusão contínua demonstrou diminuir efetivamente o ressangramento em pacientes que receberam terapia endoscópica bem-sucedida, mas esses dados são difíceis de interpretar à luz da laceração de Mallory-Weiss.[65]Laine L, McQuaid KR. Endoscopic therapy for bleeding ulcers: an evidence-based approach based on meta-analyses of randomized controlled trials. Clin Gastroenterol Hepatol. 2009 Jan;7(1):33-47; quiz 1-2.
https://www.doi.org/10.1016/j.cgh.2008.08.016
http://www.ncbi.nlm.nih.gov/pubmed/18986845?tool=bestpractice.com
]
For people with upper gastrointestinal bleeding, what are the effects of proton pump inhibitors (PPIs) prior to endoscopic diagnosis?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.3988/fullMostre-me a resposta Em pacientes com úlceras que apresentam sangramento, o bolus intravenoso seguido de infusão contínua demonstrou diminuir efetivamente o ressangramento em pacientes que receberam terapia endoscópica bem-sucedida, mas esses dados são difíceis de interpretar à luz da laceração de Mallory-Weiss.[65]Laine L, McQuaid KR. Endoscopic therapy for bleeding ulcers: an evidence-based approach based on meta-analyses of randomized controlled trials. Clin Gastroenterol Hepatol. 2009 Jan;7(1):33-47; quiz 1-2.
https://www.doi.org/10.1016/j.cgh.2008.08.016
http://www.ncbi.nlm.nih.gov/pubmed/18986845?tool=bestpractice.com
Se administrados antes da endoscopia, os IBPs geralmente são administrados por via intravenosa. Os IBPs comuns usados para lesões com sangramento ativo incluem pantoprazol ou esomeprazol intravenoso. Deve-se considerar terapia com IBP por via oral em pacientes sem sangramento ativo.[63]Tajima A, Koizumi K, Suzuki K, et al. Proton pump inhibitors and recurrent bleeding in peptic ulcer disease. J Gastroenterol Hepatol. 2008 Dec:23 Suppl 2:S237-41. http://www.ncbi.nlm.nih.gov/pubmed/19120905?tool=bestpractice.com [64]Khuroo MS, Khuroo MS, Farahat KL, et al. Treatment with proton pump inhibitors in acute non-variceal upper gastrointestinal bleeding: a meta-analysis. J Gastroenterol Hepatol. 2005 Jan;20(1):11-25. http://www.ncbi.nlm.nih.gov/pubmed/15610441?tool=bestpractice.com Pode ser usado esomeprazol ou rabeprazol por via oral.
Os antagonistas H2 podem ser considerados como uma terapia alternativa aos IBPs, quando estes forem contraindicados. Entretanto, o tratamento com IBPs atinge uma supressão ácida mais profunda e sustentada que com antagonistas H2.[66]Uedo N, Takeuchi Y, Yamada T, et al. Effect of a proton pump inhibitor or an H2-receptor antagonist on prevention of bleeding from ulcer after endoscopic submucosal dissection of early gastric cancer: a prospective randomized controlled trial. Am J Gastroenterol. 2007 Aug;102(8):1610-6. https://journals.lww.com/ajg/fulltext/2007/08000/effect_of_a_proton_pump_inhibitor_or_an.7.aspx http://www.ncbi.nlm.nih.gov/pubmed/17403076?tool=bestpractice.com [67]Gostishchev VK, Evseev MA. Antisecretory therapy as a component of hemostasis in acute gastroduodenal ulcer bleeding [in Russian]. Khirurgiia (Mosk). 2005:(8):52-7. http://www.ncbi.nlm.nih.gov/pubmed/16091681?tool=bestpractice.com Para as lesões com sangramento ativo, pode ser administrada famotidina intravenosa seguida de famotidina por via oral. Para lesões sem sangramento ativo, podem ser administradas famotidina ou cimetidina por via oral.
Opções primárias
pantoprazol: lesões com sangramento ativo: 80 mg em bolus intravenoso inicialmente, seguidos por infusão de 8 mg/hora por 72 horas, continuar com 40 mg por via oral uma ou duas vezes ao dia; lesões sem sangramento ativo: 40 mg por via oral uma ou duas vezes ao dia por 4-8 semanas
ou
esomeprazol: lesões com sangramento ativo: 80 mg em bolus intravenoso inicialmente, seguidos por 40 mg por via oral/intravenosa duas vezes ao dia; lesões sem sangramento ativo: 40 mg por via oral duas vezes ao dia por 4-8 semanas
ou
rabeprazol: lesões sem sangramento ativo: 20 mg por via oral duas vezes ao dia por 4-8 semanas
Opções secundárias
famotidina: lesões sem sangramento ativo: 40 mg por via oral uma vez ao dia por 4-8 semanas
ou
cimetidina: lesões sem sangramento ativo: 400 mg por via oral duas vezes ao dia por 4-8 semanas
antieméticos pré-endoscopia
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Se necessário, os antieméticos são úteis para controle de náuseas e vômitos, que podem ser uma causa ou um fator agravante em pacientes com laceração de Mallory-Weiss. Os antieméticos comumente recomendados incluem prometazina, ondansetrona, proclorperazina e trimetobenzamida.
Opções primárias
prometazina: 12.5 a 25 mg por via oral/intravenosa/intramuscular a cada 4-6 horas quando necessário
ou
ondansetrona: 8 mg por via oral/intravenosa a cada 8 horas quando necessário
ou
proclorperazina: 5-10 mg por via oral/intravenosa/intramuscular a cada 3-4 horas quando necessário, máximo de 40 mg/dia
ou
trimetobenzamida: 300 mg por via oral a cada 8 horas quando necessário; 200 mg por via intramuscular a cada 8 horas quando necessário
eritromicina pré-endoscopia
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Considera-se que a eritromicina estimula os receptores de motilina, com um aumento subsequente da contração do estômago, o que pode ajudar a mobilizar coágulos gástricos e permitir uma melhor avaliação por EDA.[39]Laine L, Barkun AN, Saltzman JR, et al. ACG clinical guideline: upper gastrointestinal and ulcer bleeding. Am J Gastroenterol. 2021 May 1;116(5):899-917. https://journals.lww.com/ajg/fulltext/2021/05000/acg_clinical_guideline__upper_gastrointestinal_and.14.aspx http://www.ncbi.nlm.nih.gov/pubmed/33929377?tool=bestpractice.com [51]Winstead NS, Wilcox CM. Erythromycin prior to endoscopy for acute upper gastrointestinal haemorrhage: a cost-effectiveness analysis. Aliment Pharmacol Ther. 2007 Nov 15;26(10):1371-7. http://www.ncbi.nlm.nih.gov/pubmed/17848180?tool=bestpractice.com [52]Das A. Should erythromycin be administered before endoscopy for acute upper gastrointestinal hemorrhage? Nat Clin Pract Gastroenterol Hepatol. 2008 Jul;5(7):358-9. http://www.ncbi.nlm.nih.gov/pubmed/18521113?tool=bestpractice.com [53]Coffin B, Pocard M, Panis Y, et al. Erythromycin improves the quality of EGD in patients with acute upper GI bleeding: a randomized controlled study. Gastrointest Endosc. 2002 Aug;56(2):174-9. http://www.ncbi.nlm.nih.gov/pubmed/12145593?tool=bestpractice.com [54]Carbonell N, Pauwels A, Serfaty L, et al. Erythromycin infusion prior to endoscopy for acute upper gastrointestinal bleeding: a randomized, controlled, double-blind trial. Am J Gastroenterol. 2006 Jun;101(6):1211-5. https://journals.lww.com/ajg/fulltext/2006/06000/erythromycin_infusion_prior_to_endoscopy_for_acute.10.aspx http://www.ncbi.nlm.nih.gov/pubmed/16771939?tool=bestpractice.com
Em uma revisão sistemática conduzida pelo American College of Gastroenterologists, a eritromicina reduziu o número de endoscopias repetidas e a duração das hospitalizações em pelo menos 1 dia.[39]Laine L, Barkun AN, Saltzman JR, et al. ACG clinical guideline: upper gastrointestinal and ulcer bleeding. Am J Gastroenterol. 2021 May 1;116(5):899-917. https://journals.lww.com/ajg/fulltext/2021/05000/acg_clinical_guideline__upper_gastrointestinal_and.14.aspx http://www.ncbi.nlm.nih.gov/pubmed/33929377?tool=bestpractice.com
Os agentes de motilidade não devem ser usados de maneira rotineira antes da endoscopia para aumentar o rendimento diagnóstico.[1]Alali AA, Barkun AN. An update on the management of non-variceal upper gastrointestinal bleeding. Gastroenterol Rep (Oxf). 2023 Mar 20;11:goad011. https://academic.oup.com/gastro/article/doi/10.1093/gastro/goad011/7081277 http://www.ncbi.nlm.nih.gov/pubmed/36949934?tool=bestpractice.com [40]Barkun AN, Almadi M, Kuipers EJ, et al. Management of nonvariceal upper gastrointestinal bleeding: guideline recommendations from the International Consensus Group. Ann Intern Med. 2019 Dec 3;171(11):805-22. https://www.acpjournals.org/doi/full/10.7326/M19-1795 http://www.ncbi.nlm.nih.gov/pubmed/31634917?tool=bestpractice.com Eles podem ser considerados se houver suspeita de grande volume de comida ou sangue no estômago.[61]Barkun AN, Bardou M, Kuipers EJ, et al. International consensus recommendations on the management of patients with nonvariceal upper gastrointestinal bleeding. Ann Intern Med. 2010 Jan 19;152(2):101-13. https://www.acpjournals.org/doi/10.7326/0003-4819-152-2-201001190-00009 http://www.ncbi.nlm.nih.gov/pubmed/20083829?tool=bestpractice.com
Opções primárias
lactobionato de eritromicina: 250 mg por via intravenosa em dose única 30 minutos antes da endoscopia
intervenção cirúrgica
A cirurgia deve ser reservada para situações em que a hemostasia endoscópica do sangramento tenha falhado ou quando ocorrer um problema de perfuração esofágica transmural.[57]Hastings PR, Peters KW, Cohn I Jr. Mallory-Weiss syndrome: review of 69 cases. Am J Surg. 1981 Nov;142(5):560-2. http://www.ncbi.nlm.nih.gov/pubmed/7304810?tool=bestpractice.com A ressutura laparoscópica da laceração na junção gastroesofágica pode ser prontamente realizada sob controle de vídeo com orientação endoscópica, com excelentes resultados.[93]Kitano S, Ueno K, Hashizume M, et al. Laparoscopic oversewing of a bleeding Mallory-Weiss tear under endoscopic guidance. Surg Endosc. 1993 Sep-Oct;7(5):445-6. http://www.ncbi.nlm.nih.gov/pubmed/8211627?tool=bestpractice.com
A angiografia é indicada para sangramento maciço quando a EDA e a cirurgia não estão prontamente disponíveis, ou quando os pacientes têm uma contraindicação absoluta à cirurgia ou terapia endoscópica.[94]Blocksom JM, Tokioka S, Sugawa C. Current therapy for nonvariceal upper gastrointestinal bleeding. Surg Endosc. 2004 Feb;18(2):186-92. http://www.ncbi.nlm.nih.gov/pubmed/14625723?tool=bestpractice.com A terapia por angiografia pode ser realizada através de qualquer um dos seguintes métodos:
Infusão de um agente vasoconstritor, como vasopressina, no interior da artéria mesentérica superior ou da artéria gástrica esquerda ou por infusão direta em um vaso que conduza à artéria que apresenta sangramento.[96]Thomas E, Reddy KR. Systemic vasopressin therapy for Mallory-Weiss bleeding. South Med J. 1982 Jun;75(6):691-3. http://www.ncbi.nlm.nih.gov/pubmed/6979795?tool=bestpractice.com
Embolização por transcateter com um material artificial, como Gelfoam®, ou, menos frequentemente, com o próprio sangue coagulado do paciente.[97]Pezzulli FA, Purnell FM, Dillon EH. The Mallory-Weiss syndrome: case report and update on embolization versus intraarterial vasopressin results. N Y State J Med. 1986 Jun;86(6):312-4. http://www.ncbi.nlm.nih.gov/pubmed/3461335?tool=bestpractice.com [98]Clark RA, Colley DP, Eggers FM. Acute arterial gastrointestinal hemorrhage: efficacy of transcatheter control. AJR Am J Roentgenol. 1981 Jun;136(6):1185-9. https://www.ajronline.org/doi/epdf/10.2214/ajr.136.6.1185 http://www.ncbi.nlm.nih.gov/pubmed/6786033?tool=bestpractice.com

Escolha um grupo de pacientes para ver nossas recomendações
Observe que as formulações/vias e doses podem diferir entre nomes e marcas de medicamentos, formulários de medicamentos ou localidades. As recomendações de tratamento são específicas para os grupos de pacientes. Ver aviso legal
O uso deste conteúdo está sujeito ao nosso aviso legal