Abordaje
Los niños pueden acudir a consulta de dos maneras. Algunos niños están asintomáticos en la presentación y acuden a consulta porque han manifestado, o se sospecha, que han tomado una sobredosis o ingerido una sustancia tóxica. Otros niños acuden a consulta con síntomas de intoxicación aguda. Dichos síntomas pueden incluir hallazgos inespecíficos como alteración del estado mental, convulsiones o constantes vitales anormales. Pueden existir indicios históricos como el tiempo que se tarda en buscar atención, los patrones de conductas y el tipo de ingestión que pueden llevar a un médico a sospechar que la intoxicación es intencionada y no accidental.
Una sobredosis o la ingestión de sustancias tóxicas en un niño es un diagnóstico clínico respaldado por hallazgos de laboratorio. A menudo, es posible realizar pruebas diagnósticas específicas en las ingestiones accidentales si se conoce el nombre de la sustancia ingerida o si la variedad de las posibles sustancias ingeridas es limitada. Sin embargo, si se desconoce el nombre de la sustancia o si la ingestión fue intencional, se deben realizar varias pruebas para identificar todas las sustancias ingeridas. Los toxicólogos y los expertos de laboratorio han elaborado una lista de pruebas diagnósticas recomendadas que deben estar disponibles para los profesionales de salud que tratan a niños intoxicados. Estas pruebas específicas deben realizarse en todos los pacientes para identificar las toxinas ingeridas.[34]
Ingestión de medicamentos u otras sustancias encontradas en el hogar
El principal objetivo de la historia es establecer cómo y cuándo ocurrió la ingestión y, si es posible, el nombre de la sustancia ingerida. Las ingestiones accidentales tienden a ocurrir en niños <6 años de edad que están explorando su entorno, mientras que las ingestiones intencionales suelen ocurrir en niños mayores y adolescentes. A pesar de la escasez general de evidencia sobre la eficacia de los medicamentos para la tos y el resfriado, estos siguen teniendo un uso generalizado y las intoxicaciones debido a su uso, tanto intencionales como accidentales, son frecuentes. Afortunadamente, la muerte en la intoxicación involuntaria por medicamentos para la tos y el resfriado en los niños es poco frecuente.[35] Por otro lado, un estudio encontró que las muertes pediátricas asociadas con los medicamentos para la tos y el resfriado, cuando se produjeron, involucraron a niños pequeños (<2 años) y la administración por parte del cuidador fue deliberada con intención no terapéutica.[36]
Niños inmóviles: en el caso de los niños que están inmóviles y que todavía no se arrastran, gatean ni caminan, la ingestión generalmente es a causa de un error accidental de un cuidador al darles un medicamento. Generalmente, el cuidador es consciente del error.
Niños pequeños: pueden ingerir medicamentos que tienen un aspecto similar al de una golosina o al de objetos conocidos cuando el cuidador se distrae por un momento. En este caso, a menudo se presencia la ingestión. Los niños también pueden ingerir objetos que encuentren en la cartera de algún miembro de la familia, detrás del sofá o en otros lugares de la casa. Los niños más grandes pueden trepar y encontrar medicamentos que se han colocado en lugares altos o ingerir accidentalmente sustancias que se han puesto en envases que no son los originales (p. ej., productos químicos en botellas de refrescos). Generalmente, se busca asistencia médica de inmediato si alguien presenció la ingestión, si la ingestión implicó un producto químico (que causa llanto e indicios físicos típicos) o si se encontró al niño con un frasco o un comprimido en la boca. En caso contrario, es posible que el niño no acuda a consulta hasta que su cuidador advierta un cambio en el comportamiento del niño u otros síntomas.
Niños mayores: las ingestiones suelen ser intencionales, generalmente como un pedido de ayuda y el niño las informa a un amigo o a un supervisor adulto. Las niñas son más propensas a considerar la autoagresión que los niños.[11] Generalmente, la sustancia se puede identificar con mayor facilidad a partir de la historia y lo más probable es que se trate de un medicamento que se encuentra en el hogar o que puede comprarse fácilmente sin prescripción médica. También se puede ingerir una sustancia química de fácil acceso que se encuentre en el garaje, el ático o una tienda. Si el niño no le cuenta a nadie sobre la ingestión o la sobredosis, es posible que no acuda a consulta hasta que se manifiesten los síntomas, por lo que se puede suponer que estos síntomas se deben a otras enfermedades (p. ej., la sobredosis de paracetamol se presenta con náuseas y vómitos).
Es importante obtener una lista completa de los medicamentos que se encuentran en la casa o que han estado en ella previamente, así como cualquier otro producto químico al que el niño haya podido tener acceso.
La intoxicación puede estar asociada a una enfermedad inducida o inventada. Se debe sospechar una intoxicación intencional de este tipo si el niño ha ingerido grandes cantidades de una sustancia, si está intoxicado o si no existen antecedentes o hay antecedentes de ingestión de pequeñas cantidades de sustancias tóxicas inconsistente con la presentación clínica. Los agentes de intoxicación intencional más frecuentes incluyen fármacos prescritos para miembros de la familia (p. ej., anticonvulsivos, antidepresivos, sales, hierro, laxantes, eméticos, insulina o drogas recreativas). En caso de que un niño acuda a consulta frecuentemente con una supuesta ingestión "accidental", se debe sospechar negligencia en el cuidado del niño debido a una supervisión inadecuada o a falta de seguridad en el hogar.
En el caso de los pacientes pediátricos que presentan ingestiones intencionales, o ante cualquier sospecha de ingestión accidental de analgésicos o antipiréticos para la tos o el resfriado, se debe realizar un análisis del nivel de paracetamol y salicilato, dado que el niño puede estar asintomático en la presentación inicial.
Ingestión de plantas o setas tóxicas
Generalmente, la ingestión de plantas o setas causan náuseas, vómitos y diarrea, pero algunas plantas pueden resultar mortales. Algunos ejemplos de plantas mortales son el cólquico (colchicina), la manzana de mayo del Himalaya o mayapple (podofilotoxina), la cicuta de agua y la cicuta venenosa (cicutoxina y coniína), el acónito (aconitina) y la dedalera (digital). La podofilotoxina y la colchicina producen inicialmente con náuseas, vómitos y diarrea, pero pueden evolucionar a una insuficiencia medular y a cambios en el estado mental con convulsiones, coma y muerte. La cicutoxina es una neurotoxina excitadora que causa convulsiones y la coniína puede causar insuficiencia respiratoria. La aconitina y la digital pueden causar arritmias cardíacas mortales. Existen varias setas potencialmente mortales que pueden tener un aspecto parecido al de otras setas no tóxicas. El inicio de los síntomas se retrasa en algunos tipos de setas. Si existe sospecha de ingestión de plantas o setas, una consulta a un especialista (p. ej., un toxicólogo clínico) o a un centro regional de control de intoxicaciones puede ser de ayuda para identificar la planta o seta y el manejo posterior.
Toxicomanía
Generalmente, los niños que toman medicamentos para drogarse son mayores y se encuentran en una franja etaria en la que la presión social es muy alta. Las características de la anamnesis que levantan sospecha incluyen:
Un niño que regresa a casa tarde ha estado de fiesta o se relaciona con amigos que sus padres no conocen o con quienes no se sienten cómodos. Puede haber tenido recientemente un cambio repentino de amigos.
Reciente disminución del nivel de rendimiento escolar.
Olvido o comportamiento reservado
Comportamiento distraído al regresar a casa, somnolencia o alucinaciones.
Menciona nombres de sustancias o vocablos desconocidos para los padres como "fiesta de medicamentos", "cóctel" o "fiestas de tazón".
El etanol es la sustancia tóxica de la que más abusa esta población, aunque también pueden consumir otras sustancias. Entre los medicamentos que los niños pueden utilizar para entrar en estados alterados se incluyen, entre otros, las benzodiazepinas como el alprazolam, los opioides como la hidrocodona o la oxicodona, las anfetaminas, el metilfenidato y los preparados para la gripe y la tos de venta libre como el dextrometorfano, la difenhidramina y la pseudoefedrina. Existen diferentes sustancias ilegales como la marihuana o los antagonistas de receptores canabinoides ("spice", marihuana sintética), las metanfetaminas y los serotoninérgicos (MDMA, MDA, 2C-I, 25i-NBOMe), las "sales de baño" (alucinógenos anfetamínicos derivados de la metcatinona como el MDPV y la metilona) y los opioides de los cuales los niños también pueden abusar. También pueden inhalar hidrocarburos halogenados (p. ej., productos para eliminar el polvo) o disolventes orgánicos a través del método descrito como "inhalar", "esnifar" o "aspirar de una bolsa".
Evaluación de síntomas y signos
Un niño que ha ingerido un medicamento o una sustancia tóxica puede estar asintomático en una exploración física normal si acude a consulta en una etapa temprana o si ha ingerido una pequeña cantidad. Otros niños acuden a consulta con síntomas y signos de intoxicación aguda. Entre los síntomas inespecíficos pueden incluirse náuseas, vómitos, diarrea, fiebre y erupción. En las intoxicaciones más graves, los pacientes pueden presentar alteración del estado mental o convulsiones. La ingestión de sustancias químicas (generalmente de productos de limpieza) puede dejar indicios físicos como coloración de la orofaringe o taponamiento, olores o quemaduras en la boca. En los casos graves, se puede presentar estridor. Siempre se debe considerar como posibilidad la ingestión de sustancias tóxicas en cualquier niño que acuda a consulta con convulsiones inexplicables o con un cambio agudo en el estado mental. Los pacientes requieren una exploración física completa, que incluye un examen neurológico y la evaluación de las constantes vitales para buscar indicios de la causa subyacente.
La combinación de constantes vitales y de hallazgos físicos anormales se conoce como síndrome tóxico o toxindrome, y cada uno de ellos presenta características de una intoxicación determinada. Los toxindromes más frecuentes incluyen:
Simpaticomimético: sobreexcitación metabólica con hipertensión, taquicardia, taquipnea, hipertermia, agitación, convulsiones y midriasis. La presencia de este toxindrome sugiere la ingestión de agonistas alfa, agonistas beta, anfetaminas/psicoestimulantes, antidepresivos tricíclicos o inhibidores de la monoaminooxidasa (IMAO).
Antimuscarínico: hipertensión (menos marcada que la producida por los simpaticomiméticos), taquicardia, hipertermia, midriasis, enrojecimiento de la piel, retención urinaria, ausencia de borborigmos, perdida de sudoración, agitación a la sedación y convulsiones. Sugiere la ingestión de un agente antimuscarínico como la difenhidramina.
Opioide: miosis, bradipnea e hipopnea, ausencia de borborigmos y coma. También puede presentarse bradicardia e hipotensión. Estos síntomas sugieren la ingestión de algún opioide. Los ejemplos incluyen codeína, heroína, morfina, petidina, tramadol, fentanilo, dextrometorfano, hidrocodona, oxicodona, buprenorfina y metadona.
Hipnótico-sedante: coma o estado mental deprimido con constantes vitales relativamente normales. Los pacientes tienden a presentar poiquilotermia e hipotermia leve. Estos síntomas sugieren la ingestión de benzodiazepinas o barbitúricos.
Colinérgico: las características se deben fundamentalmente a la estimulación muscarínica, con incremento de las secreciones (orales, bronquiales, lágrimas, vómitos, diarrea), bradicardia, hipotensión, pupilas pequeñas y cambios del estado mental. Sin embargo, también puede producirse una estimulación nicotínica que produce taquicardia, hipertensión, parálisis y depresión respiratoria, fasciculaciones musculares o convulsiones. Es posible que algunos niños no presenten muchos hallazgos muscarínicos, excepto laxitud y cojera con alteración del estado mental. Estos síntomas sugieren toxicidad por anticolinesterasa (p. ej., intoxicación por organofosfatos).
Los toxindromes son útiles si la intoxicación se debe principalmente a una sola sustancia. Sin embargo, con la ingestión de varios fármacos, se presenta una constelación de síntomas que son más complejos y difíciles de diagnosticar y que luego deben evaluarse individualmente. Los síntomas y signos clave que proporcionan indicios para el diagnóstico incluyen:
Hipotensión con bradicardia: sugiere intoxicación por betabloqueantes, antagonistas del calcio, agonistas alfa-2 o digoxina. Los antagonistas del calcio producen vasodilatación periférica con extremidades calientes, mientras que los betabloqueantes producen vasoconstricción periférica con extremidades frías.
Hipertensión con hipertermia: sugiere intoxicación por simpaticomiméticos o antimuscarínicos.
Hipoventilación: sugiere intoxicación por opioides o agonistas alfa-2.
Hiperventilación: sugiere intoxicación por salicilatos, desacopladores de la fosforilación oxidativa (p. ej., cianuro o hierro) o sustancias que causan acidosis metabólica (p. ej., salicilatos, hierro o alcoholes tóxicos). A menudo, los cambios en la frecuencia y profundidad respiratoria que sugieren intoxicación por salicilatos son sutiles y se pasan por alto fácilmente.
Hiperreflexia y mioclono: sugieren síndrome de la serotonina. Los agentes causales incluyen antidepresivos (inhibidores selectivos de la recaptación de serotonina [ISRS], venlafaxina, clomipramina, imipramina), opioides (petidina, tramadol, fentanilo, dextrometorfano), IMAO, anfetaminas, litio y triptófano.
Rigidez muscular: sugiere intoxicación por fenotiazinas, antipsicóticos atípicos, antieméticos o medicamentos para la enfermedad de Parkinson. En los casos graves, se puede observar síndrome neuroléptico maligno.
Nistagmo: sugiere intoxicación por dextrometorfano, etanol, IMAO o ISRS.
Ataxia: sugiere intoxicación por cualquier sedante hipnótico, antipsicótico o anticonvulsivo.
Disminución de la visión o ceguera: sugiere intoxicación por metanol, quinina, cloroquina o hidroxicloroquina.
Disminución de la audición o acúfenos: sugiere intoxicación por salicilatos, diuréticos de asa, aminoglucósidos, opioides, vancomicina, quinina, hidroxicloroquina y cloroquina.
Coloración rojiza de la piel: sugiere intoxicación por cianuro.
Convulsiones: pueden ser causadas por diversos fármacos, entre los que se incluyen los simpaticomiméticos, antimuscarínicos, antidepresivos, colinérgicos (incluidos los inhibidores de la colinesterasa), propranolol, teofilina o algunos opioides como el tramadol o la petidina.
Ictericia: un signo tardío de toxicidad por paracetamol. También se puede presentar en la ictericia obstructiva debido al uso terapéutico de antibióticos o anticonceptivos orales.
Síntomas y signos de hipoglucemia: incluyen náuseas, confusión, temblores, sudoración, palpitaciones y hambre, y pueden indicar intoxicación por sulfonilureas.
Pruebas iniciales
Electrolitos séricos
Este examen puede revelar diferentes anomalías. La hipopotasemia sugiere la ingestión de simpaticomiméticos o sales de bario, y con frecuencia se presenta acompañada de hipomagnesemia. La hiperpotasemia sugiere la ingestión de digoxina o productos de limpieza a base de fluoruro. La hiponatremia sugiere el uso de la anfetamina MDMA. La hipocalcemia sugiere toxicidad por fluoruro o etilenglicol.
Urea y creatinina
Se puede producir daño renal agudo ya sea debido a una sobredosis directamente nefrotóxica o como resultado de una rabdomiólisis provocada por convulsiones prolongadas, hipotensión o acidosis. Los análisis en los que se utiliza la reacción de Jaffé para determinar el nivel de creatinina pueden indicar tasas falsamente elevadas de creatinina en presencia de cetonas.
Glucosa sérica y punción dactilar
La hipoglucemia sugiere intoxicación por sulfonilureas o betabloqueantes o intoxicación grave por salicilatos. La hiperglucemia sugiere intoxicación por antagonistas del calcio o teofilina.
Gasometría arterial (GSA)
Puede revelar una acidosis metabólica (que se observa en las intoxicaciones por salicilatos, alcoholes tóxicos o hierro, debido a los efectos directos que tienen en el metabolismo, o en intoxicaciones por simpaticomiméticos o teofilinas, debido a la isquemia de órgano blanco), una hipoxemia causada por hipoventilación (que se observa en intoxicaciones por opioides o clonidina) o una alcalosis respiratoria (que se observa en intoxicaciones por salicilatos antes del inicio de la acidosis metabólica).
Lactato sérico
Elevado en la acidosis metabólica producida por agentes que interfieren en el metabolismo aeróbico o que producen isquemia.
Niveles de acetona o cetona
La formación de cetona se observa en la inanición y puede ocurrir con una noche de ayuno, especialmente si las reservas de glucógeno son bajas. También se observa en la intoxicación por salicilatos y en el abuso crónico de alcohol en los niños.
Creatina-cinasa sérica
La elevación de la creatina cinasa indica rabdomiólisis, que puede deberse a convulsiones prolongadas, hipotensión o acidosis.
Análisis de orina
El hemo sin eritrocitos sugiere rabdomiólisis. La presencia de cristales de oxalato de calcio sugiere intoxicación por ingestión de etilenglicol. El fenol produce una coloración amarronada de la orina.
Relación normalizada internacional (INR)
Un incremento del INR sugiere intoxicación por warfarina, otro raticida cumarínico o una hepatotoxina (p. ej., el paracetamol).
Pruebas de función hepática (PFH)
Se utilizan principalmente para monitorizar la evolución de la hepatotoxicidad. Una PFH con resultado anormal indica la ingestión de una hepatotoxina, generalmente paracetamol. Los resultados deben interpretarse en el contexto del índice internacional normalizado (INR). Una mejoría en los resultados de la PFH en vista de un aumento del INR o de la bilirrubina total sugiere necrosis hepática fulminante.
Prueba de embarazo
Es importante saber si existe embarazo cuando se está tratando la ingestión de sustancias tóxicas, ya que el umbral de tratamiento para determinadas intoxicaciones puede ser más bajo. Generalmente, el tratamiento de la madre es suficiente para tratar al feto y tiene prioridad en la terapia.
electrocardiograma (ECG)
Se debe realizar para detectar signos de intoxicación por sustancias cardioactivas. Los hallazgos característicos sugieren ingestiones específicas. Determinados cambios y ritmos de la onda T y del segmento ST son consistentes con la intoxicación por digoxina. Una onda R en aVR y una onda S en I y aVL son signos precoces de un inhibidor de los canales de sodio, el cual evoluciona y produce un ensanchamiento del complejo QRS. Una prolongación del QT sugiere antagonistas del potasio (antipsicóticos, metadona y otros opioides, arsénico), antagonistas del calcio o cambios en los electrolitos como la hipocalcemia, la hipopotasemia y la hipomagnesemia. La bradicardia sugiere agonistas alfa-2, antagonistas del calcio, betabloqueantes, digoxina o colinérgicos.
Radiografía de abdomen
Puede resultar útil para diagnosticar la ingestión de cuerpos extraños o medicamentos radiopacos (hierro, metales pesados, algunos hidrocarburos clorados, comprimidos con recubrimiento entérico, fenotiazinas).
Radiografía de tórax
Puede ser necesaria una radiografía de tórax para detectar signos de aspiración o edema pulmonar no cardiogénico.
Pruebas diagnósticas específicas
Niveles de paracetamol
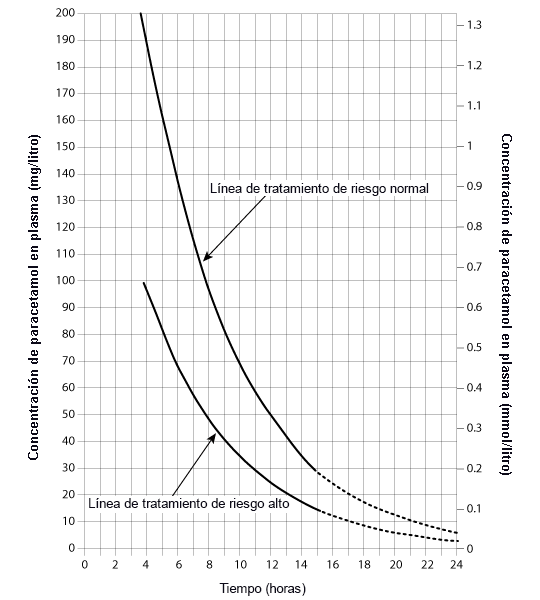
Se debe realizar en todos los pacientes 4 horas después de que surja la sospecha de la ingestión. El nivel sérico de paracetamol relativo al tiempo de ingestión determinará la necesidad de realizar un tratamiento posterior. El gráfico que se usa para evaluar los niveles séricos varía según el país y los médicos deben consultar los protocolos locales de sobredosis de paracetamol.
En Reino Unido, se utiliza un gráfico de tratamiento que abarca desde los pacientes normales hasta los de alto riesgo, mientras que en los EE.UU., se usa ampliamente el nomograma de Rumack-Matthew y una guía de práctica clínica similar se usa en Australia y Nueva Zelanda.[37][38]
El diagnóstico de la toxicidad por paracetamol basada en los gráficos de tratamiento de paracetamol está reservado a las ingestiones únicas agudas de paracetamol que se hayan producido dentro de las últimas 24 horas. No se puede utilizar antes de 4 horas ni después de 24 horas.
Los siguientes casos se deben tratar en un centro regional de control de intoxicaciones o con un toxicólogo pediátrico: los niños con ingestiones supraterapéuticas repetidas de paracetamol, ingestión repetida en el tiempo, ingestión concomitante con fármacos que alteran la motilidad gástrica como los opioides o antimuscarínicos, ingestión concomitante con etanol, ingestión de productos de liberación sostenida de paracetamol, ingestiones que ocurrieron 24 horas o más antes de la presentación o casos en los que se desconoce la hora de ingestión. En estas circunstancias, no se pueden utilizar nomogramas como el nomograma de Rumack-Matthew.
Niveles de salicilato
Se deben solicitar en todos los pacientes con sobredosis intencional, debido a la ubiquidad y mortalidad relacionada con este tipo de ingestiones. Se observa un resultado positivo en la intoxicación aguda por salicilato, pero puede observarse un resultado negativo en las intoxicaciones subagudas o crónicas. Por este motivo, el diagnóstico debe basarse tanto en las características clínicas como en los hallazgos de laboratorio, incluidos los resultados de los análisis de gasometría arterial (GSA).
Cribado de tóxicos en orina
Debe realizarse un cribado toxicológico en orina en todos los niños en los que se haya producido una ingestión intencional o haya sospecha de ingestión. Sin embargo, deben considerarse las limitaciones de estas pruebas. El cribado puede cubrir fármacos o drogas que se pueden ingerir, inyectar o inhalar. Se encuentra disponible una serie de ensayos de cribado que normalmente cubren diversas cantidades de sustancias de las que frecuentemente se abusa, como las anfetaminas, la cocaína, la fenciclidina (PCP), los canabinoides y los opioides. Si se reporta una categoría (p. ej., opioides), es importante investigar cuáles son las sustancias específicas (p. ej., opio, codeína, heroína, morfina) que realmente se detectan, ya que esto puede ayudar a excluir algunos compuestos específicos. Se pueden solicitar otras pruebas, si fuera necesario, para las sustancias de interés que no se cubran en un cribado toxicológico en orina.
Generalmente, las pruebas consisten en inmunoensayos para realizar cribados en busca de un grupo de sustancias de una determinada clase de medicamentos y, por lo tanto, pueden identificar falsos positivos (p. ej., el dextrometorfano supresor de tos puede generar un falso positivo en un ensayo de FCD). En cambio, un resultado negativo no descarta la presencia de la droga. Esto puede significar que el cribado específico utilizado no detecta la droga, que la droga se ha metabolizado a una forma que el ensayo no logra detectar, o que los niveles de droga presente se encuentran por debajo del límite de detección. Los resultados deben interpretarse en el contexto de los hallazgos clínicos y pueden identificar la necesidad de una evaluación de servicios sociales. Una prueba confirmatoria como la cromatografía de gases–espectrometría de masas debe considerarse en los casos que puedan dar lugar a acciones legales contra los padres o el paciente.
Niveles de etanol
Debe considerarse en los niños mayores con sospecha de toxicomanía. Cualquier nivel detectable de etanol en el que se utilicen los niveles séricos de alcohol constituye un diagnóstico. Existen situaciones que pueden causar un falso positivo con el uso de un alcoholímetro.
Niveles séricos de metanol o etilenglicol
Se deben medir si los síntomas clínicos sugieren intoxicaciones por estas sustancias o si existe un anión gap en la gasometría arterial que no se explica por el lactato o las cetonas. También se deben medir los niveles de etilenglicol si se encuentran cristales de oxalato de calcio en el examen de orina. Se debe considerar la posibilidad de realizar un tratamiento con fomepizol o diálisis de forma empírica si las pruebas de laboratorio tardan más de 4 horas o si la afección del paciente así lo requiere.
Nivel sérico de digoxina
Se debe considerar si se sospecha toxicidad por digoxina a partir de las características clínicas, la presencia de hiperpotasemia o los hallazgos del electrocardiograma (ECG).
Niveles séricos de anticonvulsivos
Se debe considerar si se sospecha toxicidad a causa de fenobarbital, fenitoína, valproato o carbamazepina.
Niveles séricos de hierro
Se debe considerar si se sospecha toxicidad por hierro.
Otras pruebas
Existen también pruebas específicas para ingestiones menos comunes, como la de litio sérico y teofilina, y para medir los niveles de metales pesados en sangre total. La medición de la actividad de la colinesterasa se considera útil, pero no fundamental. Además, se puede considerar la realización de pruebas completas de fármacos en orina como prueba de confirmación. Estas pruebas generalmente están diseñadas para buscar varios cientos de medicamentos diferentes mediante un método sensible y específico, pero tarda mucho tiempo y es posible que los resultados no estén disponibles de inmediato. Los resultados se deben interpretar en el contexto de las características clínicas. Si se está considerando recurrir a análisis clínicos especializados, se debe contactar a un centro de control de intoxicación y envenenamiento o a un toxicólogo clínico para orientación.[Figure caption and citation for the preceding image starts]: Gráfico de tratamiento de paracetamol. Este gráfico consiste en una línea de tratamiento normal, que conecta los puntos de 1.32 mmol/L (200 mg/L) a las 4 horas y 0.04 mmol/L (6.25 mg/L) a las 24 horas, y una línea de tratamiento de alto riesgo para los pacientes con mayor riesgo de desarrollar daño hepático, que une los puntos que corresponden a un 50% de las concentraciones plasmáticas de paracetamol de la línea normal. Los pacientes deben tratarse si la concentración plasmática de paracetamol se encuentra por encima de la línea de tratamiento adecuadaCon permiso del profesor P.A. Routledge, Therapeutics and Toxicology Centre, Cardiff University [Citation ends].
Protocolo terapéutico del antídoto adecuado
En los casos de intoxicación grave con características clínicas de una ingestión determinada, se puede usar un protocolo terapéutico del antídoto adecuado para establecer un diagnóstico. Para ello, se debe realizar una interconsulta con un especialista que tenga experiencia en el manejo de intoxicaciones en niños o con un centro de control de intoxicaciones.
Naloxona: se debe administrar si se observan características del síndrome toxicólogico por opioides y si hay evidencia de depresión respiratoria; una respuesta positiva puede constituir un diagnóstico de ingestión de opioides, pero a menudo también se puede observar ante la ingestión de clonidina. No se debe administrar si el paciente está intubado.
Bicarbonato sódico: se debe administrar si el intervalo del complejo QRS en un electrocardiograma se prolonga en combinación con las características clínicas de la intoxicación por antagonistas del sodio. Un estrechamiento del complejo QRS es un diagnóstico de toxicidad por antagonistas del sodio. También se puede considerar su uso si hay síntomas de intoxicación por salicilatos, los cuales deberían mejorar. A estos pacientes se les debe recomendar una interconsulta con un especialista.
Atropina y pralidoxima: se debe administrar si se observan características del síndrome toxicológico colinérgico y en interconsulta con un especialista que tenga experiencia en el manejo de intoxicaciones en niños. La mejoría de los síntomas sugiere intoxicación por el inhibidor de la colinesterasa.
Flumazenil: se debe considerar su uso si existen características clínicas del síndrome toxicológico hipnótico-sedante en pacientes que no toman benzodiazepinas de forma crónica y no preocupa la abstinencia. Se debe administrar después de una interconsulta con un especialista que tenga experiencia en el manejo de intoxicaciones en niños. La mejoría de los síntomas sugiere intoxicación por benzodiazepina.
Octreótido: este fármaco se puede considerar si existe sospecha de hipoglucemia a causa de toxicidad por sulfonilureas o inyección masiva de insulina. Se debe administrar después de una interconsulta con un especialista que tenga experiencia en el manejo de intoxicaciones en niños. Una respuesta positiva sugiere en gran medida o ingestión de sulfonilureas o inyección masiva de insulina.
Fisostigmina: se puede considerar su administración cuando existe evidencia de características antimuscarínicas de acción central y periférica en pacientes adecuados. Se recomienda la consulta a expertos antes de utilizar fisostigmina en estos pacientes, ya que su uso en algunas intoxicaciones (p. ej., antidepresivos tricíclicos) puede estar contraindicado.
Información diagnóstica disponible en línea
Se encuentra disponible una gran cantidad de recursos en línea que proporcionan información sobre el diagnóstico de una amplia variedad de intoxicaciones conocidas:
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad