Анамнез и осмотр
Ключевые диагностические факторы
общие
наличие факторов риска
Важные факторы риска включают в себя общую анестезию, цереброваскулярные заболевания, травмы головы в анамнезе, дисфагию в анамнезе, возраст >70 лет и мужской пол.
неустранимый кашель
Наблюдается у 36% пациентов с аспирацией желудочного содержимого.[40]
лихорадка
Очень распространен после аспирации желудочного содержимого, имеет место в 94% случаев.[40]
одышка
Очень распространен после аспирации желудочного содержимого, наблюдается в 78% случаев.[40] В тяжелых случаях дыхательная недостаточность может быть результатом не кардиогенного отека легких.
свистящее дыхание
Наблюдается у 32% пациентов после аспирации желудочного содержимого.[40]
хрипы
Наличие аускультации легких часто наблюдается после аспирации желудочного содержимого, имеет место в 72% случаев.[40]
Факторы риска
сильный
сниженный уровень сознания (оценка по шкале комы Глазго <9 баллов)
Связана с травмой, использованием седативных средств, потреблением алкоголя, общей анестезией или неврологическими расстройствами (например, опухолью мозга, судорогами, болезнью Паркинсона, задержкой умственного развития, инсультом). Повреждает защитные механизмы дыхательных путей повышает риск аспирации инородных объектов.[17][11]
повышенная тяжесть заболевания
общий наркоз
Сниженный уровень сознания приводит к потере защитных рефлексов. Анестезиологические препараты могут снижать тонус нижнего и верхнего сфинктера пищевода, увеличивая риск гастроларингеального рефлюкса. Положение лежа увеличивает риск рефлюкса.[4]
возраст >70 лет
Риск аспирации выше у пожилых пациентов, особенно во время и после седьмого десятилетия, вероятно из-за более высокой распространенности связанных со старением дегенеративных неврологических и цереброваскулярных расстройств, которые могут вызывать дисфагию или нарушение кашлевого рефлекса.[17][15][22] Более 50% пациентов с острой пищевой асфиксией - люди в возрасте от 71 до 90 лет.[23]
травма головы
Может привести к измененному психическому состоянию и нарушению рефлексов дыхательных путей. Также увеличивает риск аспирации желудочного содержимого, потому что повышенное внутричерепное давление, которое может возникнуть в результате травмы головы, задерживает опорожнение желудка.[24]
цереброваскулярное заболевание
У свыше одной трети пациентов с острым инсультом описана аспирация во время радиологических исследований.[15] Аномальное глотание увеличивает риск аспирации.[15] У пациентов с дисфагией глоточный моторный ответ срабатывает с задержкой, и снижен подъем гортани, что приводит к плохой координации и согласованию во времени движений рта, глотки и гортани во время глотания.[25]
эндотрахеальная или трахеостомическая трубка
Постоянная эндотрахеальная или трахеостомическая трубка повышает риск аспирации. Трубки с манжетой не защищают полностью[22][26][27] и механически прерывают закрытие гортани или кардиального сфинктера.[28] Эндотрахеальная интубация, которая длится >8 часов, может привести к ларинготрахеальным осложнениям, которые увеличивают риск аспирации после экстубации.[29]
Аспирация документально подтверждена у 45% тяжелобольных пациентов с травмой после экстубации. Механизмы многочисленны и включают в себя изменения в анатомии глотки, вызванные изъязвлением голосовых связок и отеком гортани, а также нарушение глотательного рефлекса, вызванное атрофией мышц, плохой координацией и сниженной сенсорной способностью гортани.[30] Травматическая интубация (кровь в эндотрахеальной трубке, интубация пищевода и несколько попыток интубации) увеличивает риск аспирации после экстубации.
дисфагия
Аномальное глотание увеличивает риск аспирации.[15] У пациентов с дисфагией глоточный моторный ответ срабатывает с задержкой, и снижен подъем гортани, что приводит к плохой координации и согласованию во времени движений рта, глотки и гортани во время глотания.[25]
К особо опасным состояниям, приводящим к высокой дисфагии, относятся неврологические расстройства (цереброваскулярные заболевания, травма головы, закрытая черепно-мозговая травма, травма шейного отдела позвоночника, гипоксия, судороги, парез голосовых связок, болезнь Паркинсона, боковой амиотрофический склероз, болезнь Альцгеймера), некоторые операции (при раке головного мозга и органов шеи, хирургическом вмешательстве на переднем и заднем шейных отделах позвоночника, операции на головном мозге, аортокоронарное шунтирование, эзофагогастрэктомия), структурные аномалии (опухоли ротоглотки, трахеопищеводный свищ), желудочно-кишечные расстройства (ларингофарингеальный рефлюкс), трахеостомия, а также побочные эффекты от седативных и антипсихотических средств.
нарушения дыхательных путей
прием бариевой взвеси
Может аспирироваться во время рентгенографического обследования с использованием бариевой взвеси.[Figure caption and citation for the preceding image starts]: Бронхоскопия, показывающая аспирацию бария у пациента с трансплантацией легкого в правом главном бронхе после исследования с глотанием бариевой суспензииИз коллекции д-ра Kamran Mahmood [Citation ends].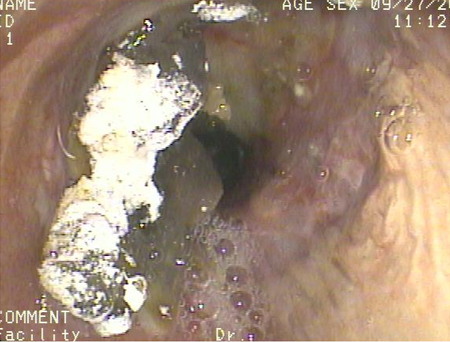
слабый
мужской пол
Риск аспирации у мужчин почти в два раза выше, чем у женщин, вероятно из-за более высоких уровней неврологических и сердечно-сосудистых расстройств у мужчин.
гастроэзофагеальная рефлюксная болезнь
Независимый фактор риска аспирации у тяжелобольных пациентов и в периоперационном периоде у пациентов под общим наркозом.[4][11] Состояния, которые повышают риск развития гастроэзофагеального рефлюкса, включают заболевания пищевода (коллагеноз сосудов, рак, ахалазию, нарушение моторики), грыжу пищеводного отверстия диафрагмы, язвенную болезнь, гастрит, непроходимость кишечника, илеус и повышенное внутричерепное давление.[22]
питательные трубки
Назоэнтеральные питательные трубки могут стимулировать глотку и увеличить риск аспирации, снизив тонус нижнего сфинктера пищевода.[31] Желудочное размещение питательной трубки увеличивает риск аспирации, а постпилорическое размещение трубки может иметь защитный эффект.[11] Большие питательные трубки увеличивают риск, особенно у младенцев и детей младшего возраста. Неясно, представляют ли гастростомические питающие трубки меньший риск аспирации, чем питание через назогастральный зонд.[24]
положение лежа
Положение лежа во время стоматологической, медицинской или радиологической процедуры, транспортировки и общего наркоза обуславливает нахождение трахеи и ротоглотки на одном уровне и способствует гравитационному потоку желудочного содержимого в ротоглотку. Также ассоциировано с затрудненным глотанием. Анестезия и седация повышают риск аспирации, снижая защитные рефлексы.[19]
задержка опорожнения желудка
Высокий остаточный желудочный объем - часто встречающееся явление у тяжелобольных пациентов, которые получают энтеральное питание. Это увеличивает риск рвоты или регургитации пищи и аспирации.[24] Сопутствующие факторы включают в себя хирургическое вмешательство на брюшной полости, лекарственные препараты (пропофол, морфин, дофамин), сепсис, метаболические нарушения (гипергликемия, сахарный диабет, гипокалиемия), почечную недостаточность и повышенное внутричерепное давление.
ожирение
Независимый фактор риска аспирации, связанный с общим наркозом.[32]
лекарственные препараты, снижающие тонус нижнего пищеводного сфинктера
Препараты, которые используют для проведения анестезии и в реанимации, могут снижать тонус нижнего и верхнего сфинктера пищевода и увеличивать риск развития аспирации желудочного содержимого. Эти лекарственные препараты охватывают атропин, гликопирролат, дофамин, нитропруссид натрия, ганглиоблокаторы, тиопентал, бета-адренергические стимуляторы, галотан, энфлуран и пропофол. Трициклические антидепрессанты также оказывают подобный эффект.[4]
Использование этого контента попадает под действие нашего заявления об отказе от ответственности