Abordagem
A história clínica e o exame físico constituem a base para a determinação do grupo etiológico ao qual a erupção cutânea pustular pertence. Exames diagnósticos também podem ajudar a diferenciar os numerosos casos de erupções cutâneas pustulares. Por exemplo, uma cultura bacteriana, viral ou fúngica positiva apontaria para uma etiologia infecciosa. Eosinófilos presentes em uma biópsia de pele podem indicar reação ao medicamento.
História
A anamnese ajuda a diferenciar as várias etiologias que causam erupções pustulares. Os componentes importantes da anamnese incluem:
O momento do início e a duração da erupção cutânea
Início dentro de alguns minutos
As picadas da formiga de fogo causam imediatamente queimação e prurido intensos. Desenvolve-se uma pústula localizada em até 20 minutos, no local da picada, seguida por lesão necrótica, denominada pústula estéril, que dura vários dias[37]
Início dentro de algumas horas
Na psoríase pustular generalizada (do tipo von Zumbusch), ocorre uma erupção súbita (em poucas horas) de pústulas estéreis generalizadas.
Início dentro de alguns dias
Deve haver suspeita de escabiose infantil em lactentes ou crianças com prurido generalizado de início recente.
O eritema tóxico neonatal surge logo após o nascimento e desaparece espontaneamente em algumas semanas, sem deixar sequelas.[35]
A candidíase congênita é adquirida no período intrauterino e se apresenta no nascimento ou nos primeiros dias de vida. Na candidíase neonatal, a infecção mucocutânea por Candida, adquirida durante ou após o parto, desenvolve-se após os primeiros dias de vida.[73]
Pode ocorrer pustulose exantematosa generalizada aguda (PEGA) na forma de uma erupção súbita logo a seguir ou em até 1 a 2 semanas após a exposição a certos medicamentos; erupção cutânea durando de 6 a 31 dias, seguida de descamação.[74][75]
Início dentro de algumas semanas
A DRESS começa 8 semanas após o início da terapia.[52]
A erupção semelhante à rosácea induzida por corticosteroides/acne por corticosteroides ocorre semanas ou meses após o início da corticoterapia.[76]
Na sífilis, as lesões de estágio secundário geralmente aparecem de 2 a 12 semanas após o surgimento inicial das lesões primárias.[6]
Na pustulose amicrobiana das dobras, as lesões pustulares reincidentes frequentemente apresentam uma evolução crônica com recidivas recalcitrantes. Geralmente, não há relação entre a evolução das lesões cutâneas e a atividade do distúrbio autoimune associado.[46][77]
A pustulose cefálica neonatal (acne neonatal) pode estar presente no nascimento, mas aparece mais frequentemente em 2 a 3 semanas de vida e remite espontaneamente.
Achados sistêmicos ou alterações constitucionais associados ao início ou antes da erupção cutânea
Na infecção primária, o HSV-1 causa principalmente gengivoestomatite dolorosa.[70]
Mal-estar, faringite, cefaleia, perda de peso, febre baixa, prurido e dores musculares podem ocorrer na sífilis secundária.[6]
Na psoríase pustular generalizada (do tipo von Zumbusch), as pústulas geralmente ocorrem em ondas com episódios recorrentes de febre, artralgias e mialgias.[56]
A doença de Behçet é caracterizada por aftas orais e, pelo menos, 2 dos seguintes fatores: 1) aftas genitais, 2) sinovite, 3) uveíte posterior, 4) vasculite pustular cutânea, 5) meningoencefalite, 6) úlceras genitais recorrentes, 7) uveíte na ausência de doença inflamatória intestinal ou doença vascular do colágeno.[28][Figure caption and citation for the preceding image starts]: Úlceras orais e genitais na doença de BehçetDo acervo do Dr. Yusuf Yazici; usado com permissão [Citation ends].
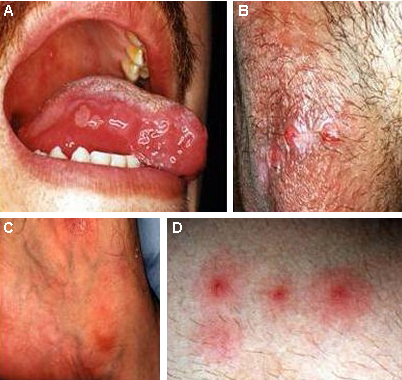
A manifestação clássica da artrite reativa inclui a tríade de conjuntivite, uretrite e artrite em pacientes jovens do sexo masculino após infecção urogenital ou gastrointestinal; pacientes com artrite reativa também manifestam sintomas mucocutâneos: ceratodermia blenorrágica, balanite circinada, vulvite ulcerativa, alterações nas unhas e lesões orais.[43]
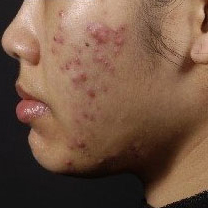
Na acne vulgar, menstruações irregulares, aumento de peso, diabetes mellitus e/ou hirsutismo podem indicar excesso de androgênios, resultando em lesões de acne; hiperplasia adrenal congênita, síndrome do ovário policístico (SOP) e outras endocrinopatias com excesso de androgênios podem desencadear o desenvolvimento de acne vulgar.[78][Figure caption and citation for the preceding image starts]: Acne nódulo-císticaUniversity of Michigan Department of Dermatology [Citation ends].
Na varíola símia, febre, linfadenopatia, cefaleia, dorsalgia e mialgia podem aparecer antes ou depois da erupção cutânea, ou não aparecer.[79][80][81]
História de medicamentos
Pergunte sobre quaisquer novos medicamentos ou tratamentos na época em que a erupção cutânea começou e sobre a resposta a quaisquer medicamentos usados para tratar a erupção cutânea.
A incidência de foliculite por Pityrosporum pode estar associada ao tratamento imunossupressor ou à quimioterapia.[82]
Erupções cutâneas pustulares por medicamentos decorrentes de inibidores do receptor do fator de crescimento epidérmico (EGFR; cetuximabe, erlotinibe, gefitinibe) podem aparecer de 1 a 3 semanas após o início do tratamento com inibidores de EGFR para câncer colorretal ou câncer pulmonar de células não pequenas.[49]
Pode ocorrer PEGA, frequentemente em pacientes do sexo feminino, após exposição a agentes antimicrobianos (geralmente aminopenicilinas e macrolídeos), diltiazem, sulfonamidas, terbinafina, quinolonas, paracetamol, compostos de progesterona ou mercúrio.[74][75]
Na psoríase pustular generalizada (do tipo von Zumbusch), pode haver uma história de administração de medicamentos com alcatrão de hulha, iodetos e minociclina ou supressão de corticosteroide.[56]
Na infecção por cândida e na candidíase disseminada, os fatores de risco incluem o tratamento com antibióticos de amplo espectro e o tratamento com corticosteroides.[17][Figure caption and citation for the preceding image starts]: Lactente apresentando erupção cutânea anteriormente conhecida como monilíase, agora chamada candidíase, causada por Candida sppPublic Health Image Library, CDC [Citation ends].

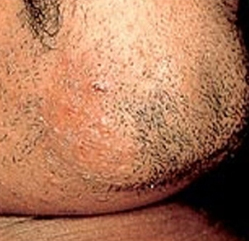
Na dermatite perioral, a hiper-hidratação da pele causada pelo uso frequente de emolientes hidratantes oclusivos acarreta irritação e deficiência da função da barreira cutânea; o abuso de corticosteroides tópicos pode constituir outro fator desencadeante, em alguns casos.[83]
A DRESS começa em até 8 semanas após o início da terapia.[52] A história de medicamentos pode incluir carbamazepina, fenitoína, fenobarbital, zonisamida, mexiletina, dapsona, sulfassalazina e alopurinol, sulfonamidas, alopurinol, sais de ouro e minociclina.
A ocorrência de foliculite por bactérias Gram-negativas deve ser considerada em pacientes com acne sem melhora significativa das lesões de acne após 3 a 6 meses de tratamento com tetraciclinas por via oral.[5]
A foliculite é uma rara manifestação de infecção pelo vírus da herpes e deve ser considerada em pacientes com foliculite refratária a tratamento com antibióticos ou antifúngicos.[84]
História médica pregressa
A psoríase por estar associada à psoríase pustular.[61]
A doença inflamatória intestinal pode estar associada ao pioderma gangrenoso.
A imunossupressão pode estar associada à foliculite eosinofílica (síndrome/doença de Ofuji), foliculite causada por herpesvírus, candidíase e candidíase disseminada.[85]
Na psoríase pustulosa generalizada (tipo von Zumbusch), pode haver história de impetigo herpetiforme em gestações anteriores ou história de fatores desencadeantes, como infecções (por exemplo, infecções do trato respiratório superior), gestação, hipocalcemia e hipoparatireoidismo.[56]
Na pustulose palmoplantar (PPP), infecções focais, como infecção dentária ou amigdalite, constituem um conhecido fator de exacerbação.[86]
A pustulose amicrobiana das dobras ocorre tipicamente em associação a uma doença autoimune ou do tecido conjuntivo, incluindo lúpus eritematoso sistêmico, síndrome de sobreposição na esclerodermia, lúpus eritematoso discoide, síndrome sicca, doença celíaca, trombocitopenia idiopática ou miastenia gravis.[46][77]
A dermatose pustulosa subcorneana (doença de Sneddon-Wilkinson), a foliculite eosinofílica (síndrome/doença de Ofuji), a acropustulose infantil (AI), a acrodermatite contínua, a PPP, a doença de Behçet e a pustulose amicrobiana das dobras são afecções recorrentes.
Membros da família com sinais e sintomas similares ou qualquer contato com doente
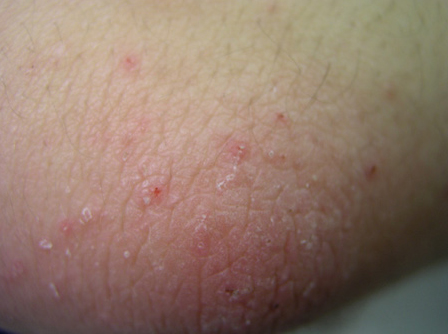
Na escabiose infantil, deve ser pesquisada história de prurido em outros membros da família, o que pode ajudar no diagnóstico.[21][Figure caption and citation for the preceding image starts]: Escabiose: escavações lineares características na peleDo acervo de Dra. Laura Ferris; usado com permissão [Citation ends].
Na psoríase pustular generalizada (do tipo von Zumbusch), pode haver história familiar de psoríase.
História ocupacional (por exemplo, contato com animais ou fômites)
Em casos de tinha da barba, trabalhadores agrícolas são geralmente mais afetados, pois a causa usual é um organismo zoofílico.[87][Figure caption and citation for the preceding image starts]: Tinha da barba. Pústulas nos folículos, vermelhidão e descamaçãoDepartamento de Dermatologia da Medical University of South Carolina; usado com permissão [Citation ends].
No orf, pode haver história de contato com lesões em animais (geralmente ovelhas e cabras) ou com fômites contaminados.[10]
Exposição ambiental
História de exposição a água contaminada em banheiras de hidromassagem, piscinas, saunas e piscinas de hidroterapia que não são suficientemente cloradas pode sugerir foliculite causada por Pseudomonas.[88]
A foliculite por Pityrosporum é mais prevalente em climas quentes e úmidos.[82]
A miliária rubra (brotoeja) se apresenta em lactentes superaquecidos e febris[38] e menos comumente em adultos.[40][Figure caption and citation for the preceding image starts]: Miliária rubraDo acervo de Brian L. Swick; usado com permissão [Citation ends].
A reativação do vírus do herpes simples pode ser desencadeada pela exposição à luz ultravioleta (UV).
Exame físico clínico
Um exame clínico completo é essencial para a descoberta da etiologia da erupção cutânea pustulosa. Considerações importantes para o exame físico incluem:
Tamanho
A foliculite geralmente apresenta múltiplas pápulas e pústulas pequenas em uma base eritematosa.[Figure caption and citation for the preceding image starts]: Foliculite superficial com pápulas e pústulas eritematosas proeminentesDo acervo do Dr. Professor Baden; usado com permissão [Citation ends].
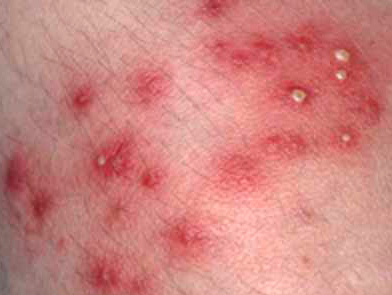
Na foliculite por Pseudomonas, pápulas, vesículas e pústulas foliculares de 2 a 10 mm, que podem ser crostosas, são mais observadas em áreas do corpo que foram imersas em água contaminada.[88]
No impetigo bolhoso, as vesículas têm geralmente menos de 3 cm de diâmetro.[2][Figure caption and citation for the preceding image starts]: Neonato com impetigo bolhosoDo acervo de Michael Freeman; usado com permissão [Citation ends].
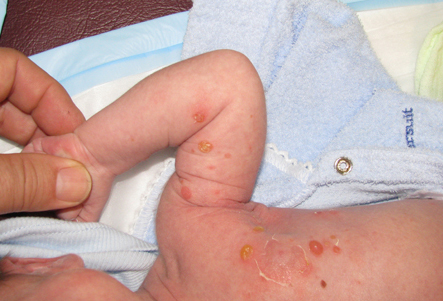
Na psoríase pustular generalizada (do tipo von Zumbusch), as pústulas têm 2 a 3 mm de diâmetro, geralmente em uma base eritematosa; as pústulas podem se fundir em lagos de pus maiores.
Na melanose pustulosa neonatal transitória, pústulas vesiculosas superficiais de 2 a 10 mm, sem inflamação, se apresentam no nascimento ou logo após.
Na sífilis secundária, as lesões são normalmente castanho-avermelhadas, entre 3 e 10 mm.[Figure caption and citation for the preceding image starts]: Lesões de sífilis secundária na facePublic Health Image Library, CDC [Citation ends].

Na escabiose infantil, a escavação patognomônica consiste em um trato branco elevado serpiginoso, de 0.3 a 0.5 mm por 10 mm de comprimento.[Figure caption and citation for the preceding image starts]: Escabiose: escavações lineares características na peleDo acervo de Dra. Laura Ferris; usado com permissão [Citation ends].

Na dermatite perioral, as pápulas eritematosas ou lesões pápulo-pustulosas geralmente não são maiores que 2 mm.
Na milia rubra, pápulas eritematosas em base não folicular e lesões pápulo-pustulosas de 1 a 3 mm surgem em decorrência do calor.[Figure caption and citation for the preceding image starts]: Miliária rubraDo acervo de Brian L. Swick; usado com permissão [Citation ends].

Na varíola símia, as lesões geralmente têm de 5 a 10 mm de diâmetro.[14][79][Figure caption and citation for the preceding image starts]: Erupção cutânea maculopapular característicaOrganização Mundial da Saúde (OMS)/Brian W.J. Mahy, BSc, MA, PhD, ScD, DSc [Citation ends].
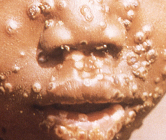 [Figure caption and citation for the preceding image starts]: Imagens de lesões individuais (surto global de 2022)UKHSA [Citation ends].
[Figure caption and citation for the preceding image starts]: Imagens de lesões individuais (surto global de 2022)UKHSA [Citation ends].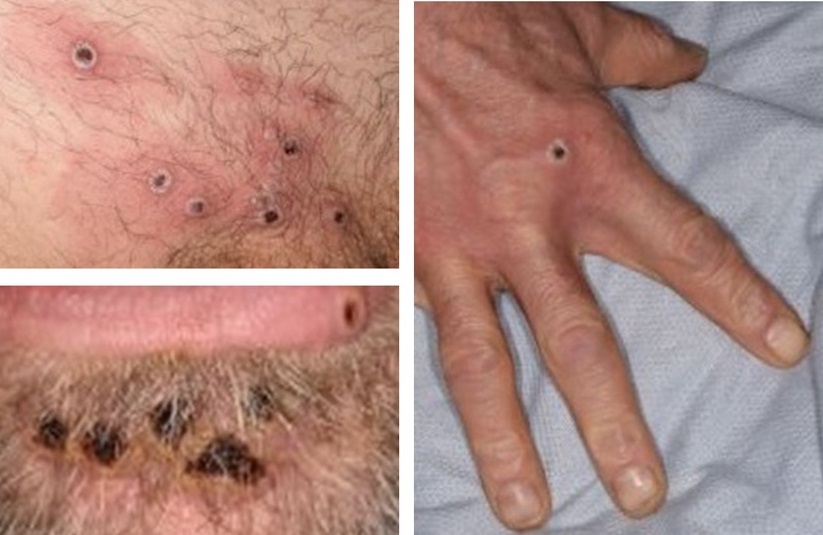
Localização e distribuição
Impetigo e foliculite causados por Staphylococcus aureus ocorrem com maior frequência em áreas de pele traumatizada.
A foliculite geralmente ocorrerá em um local com pelos.[Figure caption and citation for the preceding image starts]: Foliculite superficial com pápulas e pústulas eritematosas proeminentesDo acervo do Dr. Professor Baden; usado com permissão [Citation ends].

A tinha da barba envolve a pele e os pelos grossos da barba e da área do bigode.[20][Figure caption and citation for the preceding image starts]: Tinha da barba. Pústulas nos folículos, vermelhidão e descamaçãoDepartamento de Dermatologia da Medical University of South Carolina; usado com permissão [Citation ends].

Na pseudofoliculite da barba, as pápulas e pústulas surgem mais comumente na distribuição da barba; linha anterior do pescoço, áreas mandibulares, bochechas e queixo são os locais mais comuns. Existe uma história de remoção de pelos por raspagem ou pinça na área afetada.[31]
A tinha da virilha ocorre na área da virilha.
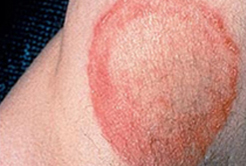
A tinea corporis apresenta-se no tronco, membros ou rosto.[89][Figure caption and citation for the preceding image starts]: Tinha do corpo nas axilas. Clareira central com uma borda ativa de inflamação observada. Presença de lesões satélitesDepartamento de Dermatologia da Medical University of South Carolina; usado com permissão [Citation ends].
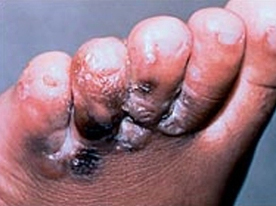
A tinha do pé se apresenta com maceração fúngica e fissuras das solas dos pés.[Figure caption and citation for the preceding image starts]: Tinha dos pés. Inflamação intensa produz hiperpigmentação e formação de vesículas. Forma vesiculobolhosa da tinha dos pésDepartamento de Dermatologia da Medical University of South Carolina; usado com permissão [Citation ends].
Na acrodermatite contínua, a lesão começa normalmente em 1 dedo, mas outros dedos podem ser envolvidos durante a evolução crônica da doença.
Erupções cutâneas pustulares por medicamentos secundárias a inibidores do EGFR (cetuximabe, erlotinibe, gefitinibe) normalmente afetam o rosto (nariz, bochechas, sulcos nasolabiais, queixo e testa), áreas da região torácica superior e/ou costas.[49]
A PEGA localiza-se principalmente nas principais dobras (pescoço, axilas, virilha).[74]
A melanose pustular neonatal transitória ocorre predominantemente na testa, nas costas, na parte posterior do pescoço e nas canelas.[38]
A PPP é caracterizada por múltiplas pústulas e placas eritematosas nas palmas das mãos e nas plantas dos pés.[86]
Na foliculite por bactérias Gram-negativas, as lesões são limitadas ao rosto. As lesões consistem em pequenas pústulas superficiais localizadas na linha nasolabial e no lábio superior e queixo, associadas a lesões pápulo-pustulosas inflamatórias das bochechas e da região perioral, ou em nódulos dolorosos localizados profundamente nas bochechas.[90]
Na sífilis secundária, surgem lesões maculares indolores em formato de moeda no flanco, ombros, braços, tórax, costas, mãos e solas dos pés; as lesões normalmente são castanho-avermelhadas, com 3 a 10 mm; variações das erupções cutâneas da sífilis secundária podem incluir pústulas;[Figure caption and citation for the preceding image starts]: Lesões de sífilis secundária na facePublic Health Image Library, CDC [Citation ends].
 outras lesões associadas incluem alopecia em placas (aparência de "comido por traça"), lesões genitais (condiloma lata) e erosões superficiais da mucosa (placas na mucosa)[6]
outras lesões associadas incluem alopecia em placas (aparência de "comido por traça"), lesões genitais (condiloma lata) e erosões superficiais da mucosa (placas na mucosa)[6]Na dermatite perioral, embora a localização perioral seja a mais comum, também podem ser afetadas áreas perioculares, sulcos nasolabiais e a glabela.[45]
A pustulose cefálica neonatal (acne neonatal) é caracterizada por pequenas pápulas eritematosas inflamatórias e por pústulas encontradas nas bochechas, testa e couro cabeludo.[38]
No pioderma gangrenoso ulcerativo ou típico, o membro inferior é o local mais comumente envolvido.
Na pustulose amicrobiana das dobras, as lesões predominam nas dobras cutâneas, no couro cabeludo, na área genital e no meato acústico externo.[46]
A dermatose pustular erosiva ocorre na pele do couro cabeludo actinicamente danificada.
Na varíola símia, a erupção cutânea geralmente se move da área facial distalmente para os membros. Nos surtos mais recentes, a apresentação tem sido atípica, com a erupção cutânea aparecendo principalmente na região anogenital e, muitas vezes, não se espalhando mais.[11][14]
Padrão das pústulas (por exemplo, as pústulas estão agrupadas, intactas, associadas a eritema adjacente, difusas ou localizadas ou em distribuição dermátoma?)
No vírus do herpes simples, as lesões iniciais aparecem como pápulas eritematosas que se transformam em vesículas e pústulas agrupadas, culminando na forma de crostas.[91]
Na acne vulgar, as pápulas e pústulas estão associadas a comedões.[Figure caption and citation for the preceding image starts]: Acne nódulo-císticaUniversity of Michigan Department of Dermatology [Citation ends].

Na escabiose infantil, a erupção clássica da escabiose se apresenta na forma de pápulas pruriginosas, vesículas, pústulas e escavações lineares.[Figure caption and citation for the preceding image starts]: Escabiose: escavações lineares características na peleDo acervo de Dra. Laura Ferris; usado com permissão [Citation ends].

Na varíola símia, as lesões podem ser distintas ou confluentes, e podem ser poucas em número ou vários milhares. As vesículas são bem circunscritas e localizadas profundamente na derme. Geralmente, as lesões progridem simultaneamente através de quatro estágios - macular, papular, vesicular e pustular - antes de formarem crostas e desaparecerem. Nas apresentações atípicas observadas em surtos mais recentes, as lesões podem ser poucas e em diferentes estágios de desenvolvimento.[14][79]
Na pustulose amicrobiana das dobras, a erupção cutânea consiste em pequenas pústulas estéreis foliculares e não foliculares, que se fundem em placas erosivas.[46]
Outras considerações clínicas são as seguintes:
O paciente apresenta febre?
A febre pode ser observada na PEGA, na psoríase pustulosa, na varíola símia e na celulite.
Existem outros achados cutâneos associados?
Erosões, ulcerações e tratos sinusais podem ser encontrados no pioderma gangrenoso.
Depressão das unhas pode ser observada na psoríase pustular.
Existem outros sinais sistêmicos?
Na psoríase pustular generalizada (do tipo von Zumbusch), pode ocorrer sinovite em pacientes com artrite psoriática relacionada.
Úlceras orais e genitais podem ocorrer na doença de Behçet.[28][Figure caption and citation for the preceding image starts]: Úlceras orais e genitais na doença de BehçetDo acervo do Dr. Yusuf Yazici; usado com permissão [Citation ends].

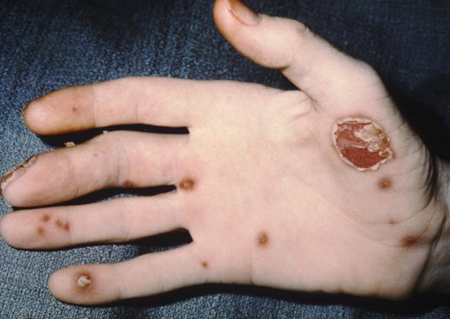
Pacientes com artrite reativa podem apresentar conjuntivite e sintomas mucocutâneos: ceratodermia blenorrágica, balanite circinada, vulvite ulcerativa, alterações nas unhas e lesões orais.[43][Figure caption and citation for the preceding image starts]: Pústulas em um paciente com artrite reativaPublic Health Image Library, CDC [Citation ends].
A varíola símia pode se apresentar com dor anorretal grave/intensa, tenesmo, sangramento retal ou fezes purulentas ou sanguinolentas, associadas a lesões perianais/retais e proctite, prurido, disquezia, queimação, edema e secreção de muco. Os sintomas anorretais foram exclusivos do surto mundial de 2022 e não haviam sido descritos anteriormente.[80][81]
Testes diagnósticos
Os testes diagnósticos nem sempre são necessários. É possível fazer um diagnóstico clínico confiante de condições como dermatite perioral, miliária rubra (brotoeja), acne vulgar, rosácea pustular, erupção semelhante à rosácea induzida por corticosteroides e acne por corticosteroides.
Outros exames diagnósticos são selecionados dependendo do provável diagnóstico diferencial e podem incluir testes microbiológicos, exames de sangue e biópsia de pele.
Exames microbiológicos
A coloração de Gram é indicada em caso de suspeita de infecções bacterianas e fúngicas. Ela pode ser solicitada para descartar infecção em algumas condições inflamatórias, por exemplo, eritema tóxico neonatal e pustulose cefálica neonatal.
Se houver suspeita de infecção bacteriana, são indicadas culturas da pele para bactérias.
Esfregaços de hidróxido de potássio (KOH) demonstram hifas e esporos na infecção fúngica. Eles são indicados caso haja suspeita de infecção fúngica ou por levedura e fornecem um rápido diagnóstico de uma causa fúngica.
Na infecção por Candida e na candidíase disseminada, o ensaio sorológico com 1,3 beta-glicano pode ser feito para confirmação.
A cultura da pele para fungos é indicada se houver suspeita de infecção por fungos ou leveduras.
O esfregaço de Tzanck pode ser feito se houver suspeita de vírus do herpes simples. Os exames adicionais para confirmação do vírus do herpes simples incluem o estudo por imunofluorescência direta e análise de DNA por meio de reação em cadeia da polimerase. A cultura da pele para o vírus do herpes pode ser indicada em alguns pacientes imunossuprimidos.
O Venereal Disease Research Laboratory (VDRL) e reagina plasmática rápida (RPR) são indicados para testes iniciais caso as características clínicas da sífilis secundária estejam presentes, com confirmação adicional com microscopia de campo escuro: visualização direta do organismo, teste de absorção do anticorpo treponêmico fluorescente (FTA-ABS), ensaio de micro-hemaglutinação para Treponema pallidum ou histologia da biópsia de pele.
Deve ser feita preparação mineral microscópica para a presença de ácaros, ovos ou fezes de Sarcoptes scabiei (cíbalo) caso as características de escabiose infantil estejam presentes.
O diagnóstico de varíola símia é confirmado pela reação em cadeia da polimerase via transcriptase reversa (RT-PCR), a qual seria positiva para o DNA do vírus da varíola símia ou Orthopoxvirus.[92]
Exames de sangue
O perfil metabólico completo e o hemograma completo podem estar anormais caso haja sintomas sistêmicos associados à doença do paciente. Esses exames podem ser necessários antes ou durante o tratamento sistêmico. O hemograma completo pode mostrar alterações consistentes com uma etiologia infecciosa para a erupção cutânea pustular.
Um perfil metabólico é indicado nos casos de PEGA e psoríase pustulosa generalizada (tipo von Zumbusch) para avaliar para hipocalcemia.
A velocidade de hemossedimentação estará elevada na psoríase pustulosa generalizada (tipo von Zumbusch).
Nos casos de acne vulgar, o diagnóstico é geralmente clínico; entretanto, devem ser considerados exames adicionais para se avaliar a causa subjacente nas pacientes do sexo feminino, incluindo testosterona livre e sulfato de desidroepiandrosterona para avaliação para SOP ou tumor produtor de androgênio. O LH pode estar elevado na SOP. O hormônio folículo-estimulante pode estar elevado na insuficiência ovariana primária.
Os exames adicionais após o hemograma completo e a biópsia de pele na DRESS devem incluir teste da função hepática, nível de creatinina sérica e hormônio estimulante da tireoide.
Biópsia de pele
Devem ser feitas biópsia de pele para histologia de rotina e coloração especial, caso o médico esteja tentando obter o diagnóstico diferencial, mas não esteja totalmente certo quanto ao diagnóstico com base na história e no exame clínico do paciente. Colorações especiais podem ajudar a determinar se a erupção cutânea pustular é decorrente de uma causa infecciosa.
Outras investigações
Após a biópsia de pele, os testes adicionais incluem eletroforese de proteínas séricas e imunofluorescência na dermatose pustular subcorneana (doença de Sneddon-Wilkinson).
Um teste cutâneo, ensaio de imunoadsorção enzimática ou exame radioalergoadsorvente confirmará a hipersensibilidade à formiga de fogo nas suspeitas de picadas de formiga de fogo.
A reintrodução do medicamento suspeito, testes de contato, testes de liberação de gamainterferona ou exames in vitro com o teste do fator de inibição da migração de macrófagos ou o teste de degranulação de mastócitos são testes confirmatórios para PEGA.
Radiografia simples das articulações envolvidas, aspiração da articulação e biópsia de pele são indicadas na artrite reativa.
Os testes adicionais após o hemograma completo e a biópsia de pele na DRESS devem incluir uma urinálise e uma radiografia torácica.
No pioderma gangrenoso típico e atípico, os seguintes testes devem ser feitos para avaliar a causa subjacente: perfil de hepatite, eletroforese de proteínas séricas e/ou urinárias, esfregaço de sangue periférico, aspiração de medula óssea em busca de evidências de neoplasias hematológicas e investigações para excluir doença inflamatória intestinal associada, como a colite ulcerativa.
O uso deste conteúdo está sujeito ao nosso aviso legal