Etiologia
A hiperglicemia é considerada o principal fator etiológico na retinopatia diabética. Ela afeta a vasculatura retiniana e os elementos neurais da retina.
A retina tem duas circulações: a vasculatura retiniana que irriga a retina interna e a irrigação coroide da retina externa. O diabetes afeta principalmente a retina interna, e suas manifestações clínicas são aparentes como alterações na vasculatura retiniana, inicialmente nos capilares e depois nas veias.
A hiperglicemia resulta em alterações em:
Composição do sangue, incluindo aumento da viscosidade, redução da capacidade de deformação dos leucócitos e alterações na atividade de pró-coagulantes, antifibrinolíticos e agregação plaquetária[15][16][17]
Paredes vasculares, incluindo perda da natureza normalmente antitrombogênica do revestimento endotelial dos vasos sanguíneos retinianos.[18]
Fluxo sanguíneo como resultado da leucostase, formação de microtrombos, oclusão vascular e perda da capacidade de autorregulação da retina.[19]
A hiperglicemia pode danificar diretamente as células ganglionares retinianas, conforme sugerido por alterações neurodegenerativas estruturais e funcionais na retina antes do desenvolvimento dos sinais clínicos da retinopatia diabética.[20][21][22][23][24]
Foi constatado que os fatores genéticos representam 25% a 50% do risco individual de desenvolvimento de retinopatia grave em estudos de agregação familiar e com gêmeos.[25][26] Foram identificados potenciais genes candidatos à suscetibilidade a retinopatia.[27]
Fisiopatologia
Alterações microvasculares retinianas
A retinopatia diabética precoce é caracterizada por apoptose de pericitos retinianos e células endoteliais vasculares, possivelmente como resultado de hiperglicemia, associada ao espessamento da membrana basal endotelial vascular.[28][29] Essas alterações causam oclusão capilar e isquemia, com up-regulation do fator de crescimento endotelial vascular (VEGF).[30][31] O VEGF, por meio da fosforilação de junções oclusivas das células endoteliais e ruptura da barreira hematorretiniana interna, promove maior permeabilidade vascular e estimula a proliferação de células endoteliais.[32][33] A angiopoietina 2, que bloqueia o receptor endotelial de tirosina quinase Tie2, também pode contribuir para o aumento da permeabilidade vascular.[34]
O ranibizumabe, o bevacizumabe e o aflibercepte, que se ligam ao VEGF, são a base do tratamento atual para o edema macular diabético.[35] Um estudo de 2021 também sugere melhora na gravidade da retinopatia nas retinopatias diabéticas proliferativa e não proliferativa grave.[36] O faricimabe, um anticorpo monoclonal biespecífico, se liga ao VEGF e à angiopoietina-2 e demonstra ser promissor no manejo do edema macular diabético.[37]
Inflamação
A retinopatia diabética está associada à inflamação crônica de baixo grau. Moléculas de adesão, como ICAM-1, promovem a ligação de leucócitos e endotélio e a leucostase.[38] Citocinas inflamatórias estimulam a atração, ativação e migração intrarretiniana de leucócitos.[39][40] A liberação adicional de citocinas dos leucócitos estimula a liberação de espécies reativas de oxigênio e aumenta a permeabilidade vascular, além de ampliar a resposta.[41] Acredita-se que as células gliais retinianas iniciem e aumentem a inflamação.[42] O VEGF também é pró-inflamatório.[43]
A dexametasona intravítrea e a fluocinolona acetonida, por meio da ação anti-inflamatória e da down-regulation do VEGF, são efetivas no tratamento do edema macular diabético.[44][45]
Neurodegeneração
Em pacientes com diabetes, há up-regulation de moléculas pró-apoptóticas nas células ganglionares retinianas.[46] O estresse oxidativo também pode contribuir para a apoptose neural retiniana.[47]
[Figure caption and citation for the preceding image starts]: Retinopatia diabética não proliferativa: anormalidade microvascular intrarretiniana (AMIR; seta verde), "rosário" venoso e segmentação (seta azul), aglomerado hemorrágico (círculo vermelho), retina sem características observáveis indicando ausência de perfusão capilar (elipse branca)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Retinopatia diabética não proliferativa com edema macular: exsudato (seta amarela)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Retinopatia diabética não proliferativa com edema macular: exsudato (seta amarela)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends].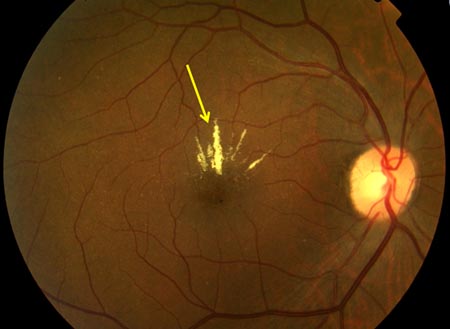 [Figure caption and citation for the preceding image starts]: Retinopatia diabética não proliferativa com edema macular: retina espessada (elipse branca), exsudato (seta amarela)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Retinopatia diabética não proliferativa com edema macular: retina espessada (elipse branca), exsudato (seta amarela)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Retinopatia diabética não proliferativa com edema macular: mancha branca do tipo "bolas de algodão" (seta branca), retina espessada (círculo branco)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Retinopatia diabética não proliferativa com edema macular: mancha branca do tipo "bolas de algodão" (seta branca), retina espessada (círculo branco)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends].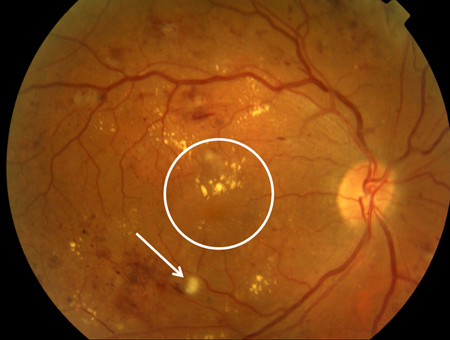 [Figure caption and citation for the preceding image starts]: Retinopatia diabética proliferativa: vasos novos no disco óptico (seta vermelha), anormalidade microvascular intrarretiniana (AMIR; seta verde), manchas brancas do tipo "bolas de algodão" (seta branca), "rosário" venoso e segmentação (retângulo vermelho), retina sem características observáveis indicando ausência de perfusão capilar (elipse branca)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Retinopatia diabética proliferativa: vasos novos no disco óptico (seta vermelha), anormalidade microvascular intrarretiniana (AMIR; seta verde), manchas brancas do tipo "bolas de algodão" (seta branca), "rosário" venoso e segmentação (retângulo vermelho), retina sem características observáveis indicando ausência de perfusão capilar (elipse branca)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Retinopatia diabética não proliferativa com edema macular: hemorragia na camada de fibras nervosas (seta azul), exsudato (seta amarela)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Retinopatia diabética não proliferativa com edema macular: hemorragia na camada de fibras nervosas (seta azul), exsudato (seta amarela)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends].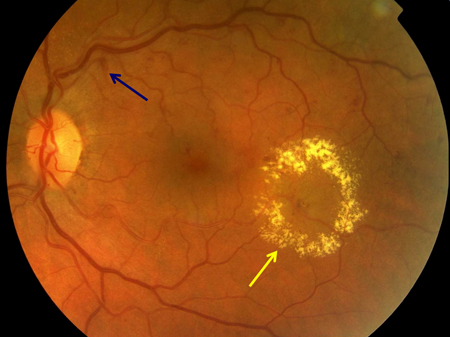 [Figure caption and citation for the preceding image starts]: Retinopatia diabética proliferativa: novos vasos no disco óptico (círculo vermelho)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Retinopatia diabética proliferativa: novos vasos no disco óptico (círculo vermelho)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends].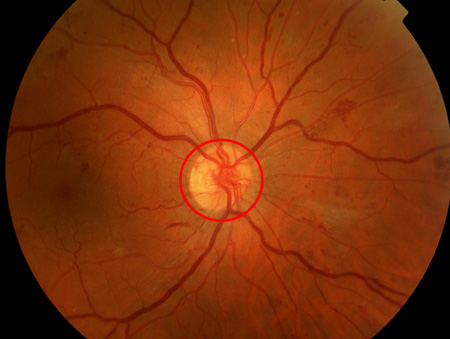 [Figure caption and citation for the preceding image starts]: Retinopatia diabética proliferativa: hemorragia vítrea extensa, obstruindo a maior parte do fundo (círculo branco)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Retinopatia diabética proliferativa: hemorragia vítrea extensa, obstruindo a maior parte do fundo (círculo branco)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends].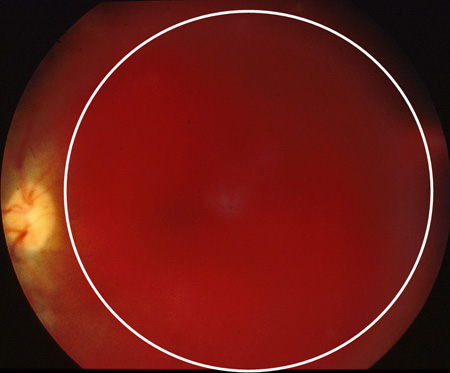 [Figure caption and citation for the preceding image starts]: Retinopatia diabética proliferativa: tração no sentido do disco óptico e consequente descolamento total da retina (seta branca)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Retinopatia diabética proliferativa: tração no sentido do disco óptico e consequente descolamento total da retina (seta branca)Cortesia do Acervo Fotográfico do Moorfields; usado com permissão [Citation ends].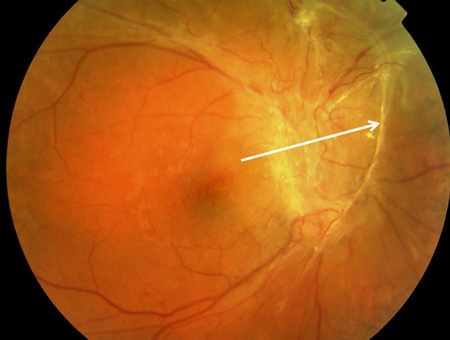
Classificação
Os dois mecanismos pelos quais a doença retiniana diabética causa danos à visão são:
Evolução da retinopatia para formação de novos vasos, hemorragia vítrea e perda grave da visão (tratada principalmente com laser). O risco é definido pela escala de gravidade da retinopatia abaixo.
Edema macular diabético com perda moderada da visão (tratada principalmente com injeções de anti-VEGF intravítreas). O risco é estabelecido pela definição de edema macular diabético abaixo:
Escala de gravidade clínica internacional proposta para a retinopatia diabética[1]
A lista a seguir mostra como a gravidade da retinopatia corresponde aos sinais observados na fundoscopia dilatada:
Ausência de retinopatia aparente: ausência de anormalidades
Retinopatia diabética não proliferativa (RDNP) leve: apenas microaneurismas
RDNP moderada: mais sinais que apenas microaneurismas, mas menos que na RDNP grave
RDNP grave: ausência de sinais indicativos de retinopatia proliferativa, juntamente com qualquer um dos itens a seguir: mais de 20 hemorragias intrarretinianas em cada um dos quatro quadrantes; "rosário" venoso definido em dois ou mais quadrantes; anormalidades microvasculares intrarretinianas proeminentes em um ou mais quadrantes
Retinopatia diabética proliferativa: um ou mais dos seguintes fatores: neovascularização, hemorragia vítrea/pré-retiniana.
Considera-se que os pacientes com hemorragia vítrea não transparente ou descolamento por tração macular têm retinopatia proliferativa avançada. Considera-se que os pacientes com neovascularização da íris têm retinopatia proliferativa.
Classificação do edema macular diabético[2]
Com base da tomografia de coerência óptica, determine se há presença de edema macular (espessura do subcampo central acima de 300 micrômetros) e, se houver, verifique se envolve ou não o centro e, em seguida, subclassifique de acordo com a acuidade visual:
Edema macular diabético sem envolvimento do centro (EMDSEC)
Edema macular diabético com envolvimento do centro (EMDCEC): o aumento da espessura da mácula central de 1 mm foi considerado a causa da perda visual.
Subclassificação de acuidade visual (AV):
AV melhor que 6/9
AV 6/9 a 6/18
AV 6/18 a 6/96.
Classificação que combina edema macular e gravidade da retinopatia
Retinopatia não proliferativa leve a moderada
Ausência de EMD3
EMDSEC
EMDCEC com AV melhor que 6/9
EMDCEC com AV de 6/9 a 6/18
EMDCEC com AV de 6/18 a 6/96
Retinopatia diabética não proliferativa grave
Ausência de EMD3
EMDSEC
EMDCEC com AV melhor que 6/9
EMDCEC com AV de 6/9 a 6/18
EMDCEC com AV de 6/18 a 6/96
Retinopatia proliferativa
Ausência de EMD3
EMDSEC
EMDCEC com AV melhor que 6/9
EMDCEC com AV de 6/9 a 6/18
EMDCEC com AV de 6/18 a 6/96
Neovascularização da íris
Retinopatia diabética proliferativa avançada.
Escala usada para o rastreamento na atenção primária do Reino Unido
No National Diabetic Retinopathy Screening Programme do Reino Unido, a escala internacional de gravidade da retinopatia é reduzida a:[3]
R0 - ausência de retinopatia
R1 - retinopatia diabética não proliferativa leve/moderada
R2 - retinopatia diabética não proliferativa grave
R3 - retinopatia diabética proliferativa.
No National Diabetic Retinopathy Screening Programme do Reino Unido, é usada a seguinte definição de edema macular (M1):
Exsudato dentro de um diâmetro de disco do centro da fóvea, OU
Circinado ou grupo de exsudatos na mácula, OU
Qualquer microaneurisma ou hemorragia dentro de um diâmetro de disco do centro da fóvea, se associado com acuidade visual com melhor correção de menos de 6/12.
Caso esses critérios não sejam atendidos, o grau M0 é usado.
Os graus podem ser combinados para retinopatia e edema macular: por exemplo, lado direito R2 M0 e lado esquerdo R3 M1.
O uso deste conteúdo está sujeito ao nosso aviso legal