História e exame físico
Principais fatores diagnósticos
comuns
presença de fatores de risco
Fatores de risco incluem alta exposição aos flebotomíneos, pouco conhecimento sobre a doença, proximidade de pacientes infectados e imunossupressão.
permanência prévia em área endêmica
Características da leishmaniose cutânea )LC) e leishmaniose visceral (LV).
É necessário um histórico completo das viagens para identificar a exposição prévia em áreas endêmicas de LC e LV: partes da América Latina, bacia mediterrânea, Oriente Médio, Ásia Central, África Subsaariana (em particular, a África Oriental), o norte da Índia, o sul do Nepal ou o noroeste do Bangladesh.
O período de incubação pode ser variável e depende da espécie parasitária.[1][2]
[Figure caption and citation for the preceding image starts]: Status mundial da endemicidade da leishmaniose cutânea, 2016Imagem cortesia da Organização Mundial da Saúde [Citation ends]. [Figure caption and citation for the preceding image starts]: Status mundial da endemicidade da leishmaniose visceral (LV), 2020Vigilância global da leishmaniose: 2019–2020, uma linha basal para o roteiro de 2030: Organização Mundial da Saúde; 2021. Licença: CC BY-NC-SA 3.0 IGO (https://creativecommons.org/licenses/by-nc-sa/3.0/igo/) [Citation ends].
[Figure caption and citation for the preceding image starts]: Status mundial da endemicidade da leishmaniose visceral (LV), 2020Vigilância global da leishmaniose: 2019–2020, uma linha basal para o roteiro de 2030: Organização Mundial da Saúde; 2021. Licença: CC BY-NC-SA 3.0 IGO (https://creativecommons.org/licenses/by-nc-sa/3.0/igo/) [Citation ends].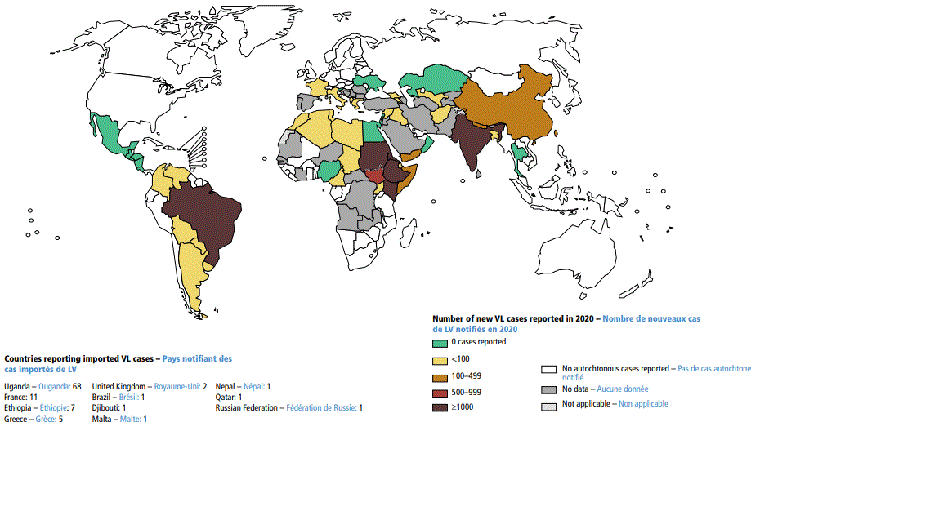
imunossupressão
Característica da leishmaniose visceral.
Imunossupressão mediada por células.
febre prolongada
Característica da leishmaniose visceral.
Prolongada (semanas ou meses) e pode ser intermitente.[2] Classicamente descrita como cotidiana dupla (ocorrem dois episódios de febre diariamente).
perda de peso
Característica da leishmaniose visceral.
A perda de peso é devida à anorexia e ao estado persistente de inflamação.
Infecções concomitantes (por exemplo, vírus da imunodeficiência humana [HIV], tuberculose, diarreia) podem ser fatores agravantes.[2]
lesões cutâneas ulcerativas
Sinal clínico característico da leishmaniose cutânea (LC).
Às vezes ocorre na leishmaniose visceral (por exemplo, em pacientes imunocomprometidos).
Lesões múltiplas ou únicas, muitas vezes indolores e persistentes. As lesões podem variar na aparência, embora as lesões clássicas da leishmaniose cutânea (LC) localizada sejam caracterizadas por uma aparência semelhante à de um vulcão (isto é, bordas elevadas e endurecidas, com uma lesão central ulcerativa mais baixa) no local da picada.
Tende a afetar a pele facilmente exposta a picadas de flebotomíneos (isto é, rosto, braços e membros inferiores). Podem se desenvolver em sítos distantes, como áreas de trauma menor (por exemplo, ferrão de abelha, nova tatuagem, incisão cirúrgica), ou podem ser disseminadas nos hospedeiros imunocomprometidos.[11] Lesões em áreas atípicas ocasionalmente são relatadas (por exemplo, órgãos sexuais).[9]
Uma manifestação auricular da leishmaniose cutânea é uma lesão ulcerativa única, geralmente envolvendo a pina (conhecido como úlcera "chiclero" no sudeste do México e na América Latina quando causada por Leishmania mexicana).[10]
Geralmente, a úlcera de LC do Velho Mundo é coberta por uma crosta seca.[1][Figure caption and citation for the preceding image starts]: Lesão ulcerativa por Leishmania braziliensis de um estudante que viajou ao PeruDo acervo do Dr. N. Aronson; usado com permissão [Citation ends].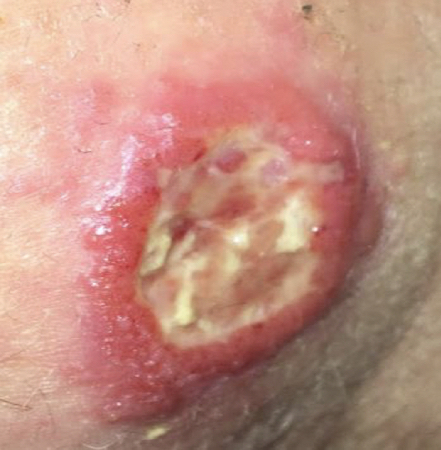 [Figure caption and citation for the preceding image starts]: Lesão ulcerativa por Leishmania mexicana, antes e depois do tratamentoDo acervo do Dr. N. Aronson; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Lesão ulcerativa por Leishmania mexicana, antes e depois do tratamentoDo acervo do Dr. N. Aronson; usado com permissão [Citation ends].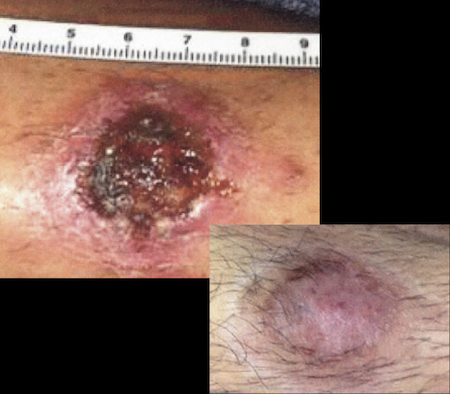
vários nódulos cutâneos não ulcerativos
Característicos da leishmaniose cutânea difusa.
inflamação destrutiva da mucosa
Característica da leishmaniose mucosa.[Figure caption and citation for the preceding image starts]: Leishmaniose mucosa em 2 pacientes brasileiros A-D: paciente 1 com tomografia por emissão de pósitrons/tomografia computadorizada (PET/TC) que mostra aumento e espessamento subcutâneo adjacente à erosão na asa nasal esquerda e obliteração do recesso posterolateral (A e B), imagem em 3D com renderização de volume de dados de TC com múltiplos cortes (TC 3D) e imagem com erosão da asa nasal esquerda (C e D). F-H: paciente 2 com imagens de PET/TC que mostram metabolismo glicolítico preservado de estruturas faciais (E e F), TC 3D com colapso das pirâmides nasais (G) e TC da janela óssea com espessamento difuso das asas nasais e colapso da pirâmide nasal (H)Am J Trop Med Hyg; CC BY-4.0 (https://creativecommons.org/licenses/by/4.0/) [Citation ends].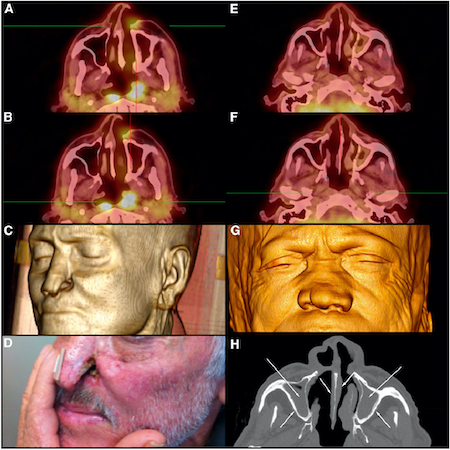
esplenomegalia
Associada à leishmaniose visceral.
Pode ser maciça e sintomática.
A palpação do baço geralmente é indolor.[2][51][Figure caption and citation for the preceding image starts]: Hepatoesplenomegalia em um paciente etíope com leishmaniose visceralImagem cortesia da Organização Mundial da Saúde [Citation ends].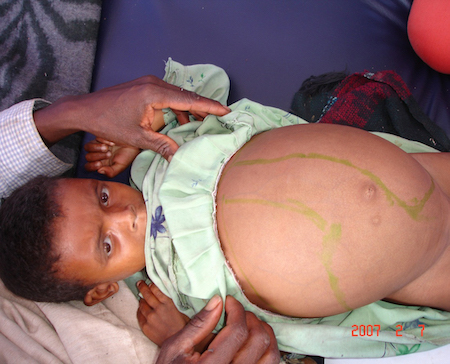
Incomuns
escurecimento da pele
Característica da leishmaniose visceral.
Geralmente observado pelo paciente ou pela família.
Descrita no sul da Ásia (kala-azar).
Outros fatores diagnósticos
comuns
fadiga
Característica da leishmaniose visceral.
Pronunciada, devido ao estado persistente de inflamação, perda de peso e anemia.[2]
tosse
Característica da leishmaniose visceral.
cefaleia
Característica da leishmaniose visceral.
enfraquecimento
Característico das leishmanioses visceral.
linfonodos aumentados
Comumente associados à leishmaniose cutânea (LC); menos comumente associados à leishmaniose visceral (LV).
Na LC, os linfonodos aumentados localizam-se na distribuição da drenagem linfática local e regional e, às vezes, causa uma aparência esporotricoide.
No Sudão, é comum para LC e LV.
Geralmente generalizados na LV, quando presentes.
hepatomegalia
Associada à leishmaniose visceral.
Menos maciça que a esplenomegalia.
Geralmente, a palpação do fígado é indolor.[2]
Incomuns
tratamento antileishmaniose prévio
Características da leishmaniose cutânea )LC) e leishmaniose visceral (LV).
Levanta suspeita de recidiva no caso de sintomas recorrentes de LC ou LV, ou de leishmaniose dérmica pós-calazar se houver presença de sinais cutâneos compatíveis.
epistaxe
Característica da leishmaniose visceral.
A etiologia da epistaxe é pouco compreendida.
É provável que a trombocitopenia seja um fator de risco.[2]
dor abdominal
Característica atípica encontrada em pacientes com imunossupressão.
Fatores de risco
Fortes
alta exposição a picadas de flebotomíneo
A permanência prolongada em zonas de intensa transmissão de Leishmania, como áreas rurais do Afeganistão, Iraque, Estado de Bihar na Índia ou Sudão oriental, aumentam o risco. Recomenda-se o uso de medidas de proteção individual, incluindo a aplicação de dietiltoluamida (DEET) na pele exposta, vestir roupas tratadas com permetrina que cobrem a pele à noite e dormir debaixo de mosquiteiros tratados com permetrina para reduzir o risco de picadas do mosquito-palha. O risco é particularmente do anoitecer ao amanhecer.
Foi demonstrado que o uso de mosquiteiro no leito e a borrifação das casas com inseticidas previnem a infecção e/ou a doença causada por algumas espécies de flebotomíneos.[48][49][50]
pobreza
A pobreza aumenta o risco de leishmaniose. Condições sanitárias e de habitação precárias podem aumentar os locais de reprodução do flebotomíneo e o acesso dos vetores aos seres humanos. Além disso, a desnutrição contribui para uma resposta imune insatisfatória ao parasita.
proximidade com um paciente com uma história de infecção
Somente um risco de doença antroponótica (os seres humanos são os principais ou únicos hospedeiros da infecção). Isso se aplica a Leishmania tropica para leishmaniose cutânea e Leishmania donovani para leishmaniose visceral.
proprietário de animais domésticos
imunossupressão
Coinfecção com HIV, uso de medicamentos imunossupressores (por exemplo, pós-transplante, agentes modificadores biológicos como antagonistas do fator de necrose tumoral [TNF]-alfa), desnutrição grave e imunossupressão associada a neoplasia maligna aumentam o risco de desenvolvimento de leishmaniose visceral (LV) e cutânea ativa.[5][17][46][47][56][57][58]
A contagem de CD4 <200 células/microlitro e a insuficiência da terapia antirretroviral (TAR) são fatores de alto risco para a LV nos pacientes infectados pelo HIV.
O uso disseminado da TAR teve um forte impacto na redução do número de casos diagnosticados de coinfecções HIV-LV na Europa; contudo, os relatos de coinfecção continuam a aumentar nos países em desenvolvimento.[17][59]
O uso deste conteúdo está sujeito ao nosso aviso legal