Etiologia
Doença arterial coronariana, hipertensão, insuficiência cardíaca, doença valvar, diabetes, distúrbios da tireoide, DPOC, apneia obstrutiva do sono e idade avançada estão entre os fatores de risco conhecidos para o desenvolvimento de FA inicial.[1][6][7] Contudo, a FA pode ocorrer na ausência de qualquer doença subjacente, cardíaca ou não: por exemplo, do consumo abusivo de bebidas alcoólicas.[1][7][8]
Fisiopatologia
A fisiopatologia da fibrilação atrial (FA) envolve várias etiologias e complexas alterações eletrofisiológicas para as quais a FA é a via final comum.[1][6][7][9][10][11] A FA geralmente está associada a átrios anatômica e histologicamente anormais resultantes de uma cardiopatia subjacente. A dilatação dos átrios com fibrose e inflamação causa uma diferença nos períodos refratários no tecido atrial e promove a reentrada elétrica que resulta na FA. O fracionamento de uma onda mãe em várias ondulações na presença de um átrio aumentado, além de períodos refratários curtos e propriedades de condução lenta dos átrios, causam uma FA sustentada. A presença de focos de disparos rápidos, geralmente nas veias pulmonares, pode desencadear a FA mantida pelo primeiro mecanismo.[10]
[Figure caption and citation for the preceding image starts]: Várias ondulações de fibrilação atrial competem umas com as outras no átrio e bombardeiam o nó atrioventricular com muitos sinais.Extraída de: Cox D, Dougall H. Student BMJ. 2001;09:399-442 [Citation ends].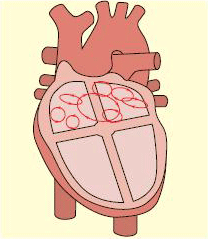
A FA também pode ser resultado da degeneração de outras arritmias rápidas, como taquicardia atrial, flutter atrial ou taquicardia por reentrada no nó atrioventricular (AV) e taquicardia AV reentrante. Esta última ocorre na presença de via acessória oculta ou manifesta.[7][9][11] Pacientes com síndrome de Wolff-Parkinson-White têm uma via de bypass acessória congênita que causa arritmias.
A FA inicial causa aumento no fluxo coronário. Contudo, isso não é adequado para compensar o aumento na demanda de oxigênio miocárdico que ocorre como resultado da irregularidade no ritmo ventricular.[12] A isquemia cardíaca pode se desenvolver mesmo em pacientes sem doença arterial coronariana, o que contribui para disfunção do ventrículo esquerdo e sintomas subsequentes de desconforto torácico, tontura e dispneia.[12]
Classificação
A European Society of Cardiology descreve cinco padrões de FA com base na apresentação, duração e término espontâneo dos episódios de FA.[1] A apresentação aguda é limitada a:[1]
Diagnosticada pela primeira vez: não diagnosticada antes, independentemente da duração da arritmia ou da presença/gravidade dos sintomas
FA paroxística: termina espontaneamente ou com intervenção dentro de 7 dias após o início
FA persistente: mantida continuamente por mais de 7 dias, incluindo episódios interrompidos por cardioversão (medicamentos ou cardioversão elétrica) após ≥7 dias.
Um paciente pode ter diferentes tipos de FA ao longo do tempo: por exemplo, evoluindo de paroxística para persistente.[2]
O uso deste conteúdo está sujeito ao nosso aviso legal