Picadas e ferroadas de insetos
- Visão geral
- Teoria
- Diagnóstico
- Tratamento
- ACOMPANHAMENTO
- Recursos
Algoritmo de tratamento
Observe que as formulações/vias e doses podem diferir entre nomes e marcas de medicamentos, formulários de medicamentos ou localidades. As recomendações de tratamento são específicas para os grupos de pacientes:ver aviso legal
anafilaxia
avaliação cardiopulmonar + medidas de suporte
A patência das vias aéreas deve ser mantida. As vias aéreas podem fechar em poucos minutos quando há edema dos tecidos adjacentes. O oxigênio suplementar deve ser considerado para todos os pacientes com anafilaxia, independentemente do seu estado respiratório, e deve ser administrado a qualquer paciente com comprometimento respiratório ou cardiovascular e àqueles que não respondem ao tratamento inicial com adrenalina.[2]Shaker MS, Wallace DV, Golden DBK, et al. Anaphylaxis - a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis. J Allergy Clin Immunol. 2020 Apr;145(4):1082-123. https://www.jacionline.org/article/S0091-6749(20)30105-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/32001253?tool=bestpractice.com A intubação profilática precoce ou até mesmo uma cricotirotomia podem ser necessárias, sobretudo se houver estridor inspiratório.[2]Shaker MS, Wallace DV, Golden DBK, et al. Anaphylaxis - a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis. J Allergy Clin Immunol. 2020 Apr;145(4):1082-123. https://www.jacionline.org/article/S0091-6749(20)30105-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/32001253?tool=bestpractice.com A intubação profilática é muito superior à cricotirotomia de emergência. Quaisquer achados subjetivos (sensação de edema ou constrição da garganta ou da orofaringe) ou objetivos (estridor, rouquidão, edema de glote ou língua, cianose) justificam a preparação para o manejo de emergência das vias aéreas.
O colapso cardiovascular deve ser tratado com ressuscitação volêmica agressiva (soluções isotônicas, como soro fisiológico a 0.9% ou lactato de Ringer) e infusão de vasopressor. Esses casos necessitam da transferência imediata para o pronto-socorro (PS) ou unidade de cuidados intensivos assim que possível.
A menos que seja para prevenir dispneia ou vômitos, o paciente deve ser colocado em uma posição supina com as pernas elevadas (choque ou posição de Trendelenburg).[49]Brown SG. Cardiovascular aspects of anaphylaxis: implications for treatment and diagnosis. Curr Opin Allergy Clin Immunol. 2005 Aug;5(4):359-64. http://www.ncbi.nlm.nih.gov/pubmed/15985820?tool=bestpractice.com Isso aumentará o retorno venoso e, assim, aumentará a pré-carga e melhorará o débito cardíaco.
Independentemente da gravidade da reação, todos os pacientes com diagnóstico de anafilaxia devem ser mantidos em observação até que os sinais e sintomas desapareçam, e podem precisar de observação prolongada ou internação.[2]Shaker MS, Wallace DV, Golden DBK, et al. Anaphylaxis - a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis. J Allergy Clin Immunol. 2020 Apr;145(4):1082-123. https://www.jacionline.org/article/S0091-6749(20)30105-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/32001253?tool=bestpractice.com [28]Resuscitation Council UK. Emergency treatment of anaphylactic reactions: guidelines for healthcare providers. 2021 [internet publication]. https://www.resus.org.uk/library/2021-resuscitation-guidelines
adrenalina
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
Todos os pacientes com sinais de uma reação sistêmica (sobretudo hipotensão, edema nas vias aéreas ou dificuldade para respirar) devem receber imediatamente adrenalina intramuscular na parte anterolateral da coxa.[42]Sicherer SH, Simons FE. Epinephrine for first-aid management of anaphylaxis. Pediatrics. 2017 Mar;139(3). http://pediatrics.aappublications.org/content/139/3/e20164006.long http://www.ncbi.nlm.nih.gov/pubmed/28193791?tool=bestpractice.com [43]Singletary EM, Charlton NP, Epstein JL, et al. Part 15: first aid: 2015 American Heart Association and American Red Cross guidelines update for first aid. Circulation. 2015 Nov 3;132(18 suppl 2):S574-89. http://circ.ahajournals.org/content/132/18_suppl_2/S574.long http://www.ncbi.nlm.nih.gov/pubmed/26473003?tool=bestpractice.com [44]Dinakar C. Anaphylaxis in children: current understanding and key issues in diagnosis and treatment. Curr Allergy Asthma Rep. 2012 Dec;12(6):641-9. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3492692 http://www.ncbi.nlm.nih.gov/pubmed/22815131?tool=bestpractice.com [45]Sicherer SH, Leung DY. Advances in allergic skin disease, anaphylaxis, and hypersensitivity reactions to foods, drugs, and insects in 2014. J Allergy Clin Immunol. 2015 Feb;135(2):357-67. http://www.ncbi.nlm.nih.gov/pubmed/25662305?tool=bestpractice.com [46]Sheikh A, Simons FE, Barbour V, et al. Adrenaline auto-injectors for the treatment of anaphylaxis with and without cardiovascular collapse in the community. Cochrane Database Syst Rev. 2012 Aug 15;(8):CD008935. https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD008935.pub2/full http://www.ncbi.nlm.nih.gov/pubmed/22895980?tool=bestpractice.com
A dose pode ser repetida a cada 5 a 15 minutos, conforme necessário.[1]Sampson HA, Muñoz-Furlong A, Campbell RL, et al. Second symposium on the definition and management of anaphylaxis: summary report - second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium. J Allergy Clin Immunol. 2006 Feb;117(2):391-7. http://www.jacionline.org/article/S0091-6749%2805%2902723-5/fulltext http://www.ncbi.nlm.nih.gov/pubmed/16461139?tool=bestpractice.com [3]Golden DBK, Wang J, Waserman S, et al. Anaphylaxis: a 2023 practice parameter update. Ann Allergy Asthma Immunol. 2024 Feb;132(2):124-76. https://www.annallergy.org/article/S1081-1206(23)01304-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/38108678?tool=bestpractice.com A administração na parte anterolateral da coxa é superior a uma administração intramuscular no deltoide ou injeção subcutânea.[50]Simons FE, Gu X, Simons KJ. Epinephrine absorption in adults: intramuscular versus subcutaneous injection. J Allergy Clin Immunol. 2001 Nov;108(5):871-3. http://www.ncbi.nlm.nih.gov/pubmed/11692118?tool=bestpractice.com [51]Simons FE, Roberts JR, Gu X, et al. Epinephrine absorption in children with a history of anaphylaxis. J Allergy Clin Immunol. 1998 Jan;101(1 Pt 1):33-7. http://www.ncbi.nlm.nih.gov/pubmed/9449498?tool=bestpractice.com
A adrenalina intravenosa é administrada a pacientes em parada cardiorrespiratória e a pacientes profundamente hipotensos sem resposta à fluidoterapia intravenosa e várias doses de adrenalina intramuscular.[2]Shaker MS, Wallace DV, Golden DBK, et al. Anaphylaxis - a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis. J Allergy Clin Immunol. 2020 Apr;145(4):1082-123. https://www.jacionline.org/article/S0091-6749(20)30105-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/32001253?tool=bestpractice.com [52]Muraro A, Roberts G, Worm M, et al. Anaphylaxis: guidelines from the European Academy of Allergy and Clinical Immunology. Allergy. 2014 Aug;69(8):1026-45. https://onlinelibrary.wiley.com/doi/10.1111/all.12437 http://www.ncbi.nlm.nih.gov/pubmed/24909803?tool=bestpractice.com A infusão contínua de adrenalina, ajustada até se obter o efeito desejado, é reservada aos médicos experientes. Não há nenhum esquema de dosagem intravenosa universalmente reconhecido.
Deve-se prescrever dois autoinjetores de adrenalina a todos os pacientes após um episódio de anafilaxia.[2]Shaker MS, Wallace DV, Golden DBK, et al. Anaphylaxis - a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis. J Allergy Clin Immunol. 2020 Apr;145(4):1082-123. https://www.jacionline.org/article/S0091-6749(20)30105-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/32001253?tool=bestpractice.com [3]Golden DBK, Wang J, Waserman S, et al. Anaphylaxis: a 2023 practice parameter update. Ann Allergy Asthma Immunol. 2024 Feb;132(2):124-76. https://www.annallergy.org/article/S1081-1206(23)01304-2/fulltext http://www.ncbi.nlm.nih.gov/pubmed/38108678?tool=bestpractice.com [5]Muraro A, Worm M, Alviani C, et al. EAACI guidelines: anaphylaxis (2021 update). Allergy. 2022 Feb;77(2):357-77. https://onlinelibrary.wiley.com/doi/10.1111/all.15032 http://www.ncbi.nlm.nih.gov/pubmed/34343358?tool=bestpractice.com [28]Resuscitation Council UK. Emergency treatment of anaphylactic reactions: guidelines for healthcare providers. 2021 [internet publication]. https://www.resus.org.uk/library/2021-resuscitation-guidelines [53]Medicines and Healthcare products Regulatory Agency. Adrenaline auto-injectors (AAIs): new guidance and resources for safe use. Jun 2023 [internet publication]. https://www.gov.uk/drug-safety-update/adrenaline-auto-injectors-aais-new-guidance-and-resources-for-safe-use O paciente ou cuidador deve carregá-los em todas as ocasiões e estar familiarizado com seu uso.[53]Medicines and Healthcare products Regulatory Agency. Adrenaline auto-injectors (AAIs): new guidance and resources for safe use. Jun 2023 [internet publication]. https://www.gov.uk/drug-safety-update/adrenaline-auto-injectors-aais-new-guidance-and-resources-for-safe-use [24]Hewett Brumberg EK, Douma MJ, Alibertis K, et al. 2024 American Heart Association and American Red Cross guidelines for first aid. Circulation. 2024 Nov 14. https://www.ahajournals.org/doi/abs/10.1161/CIR.0000000000001281 http://www.ncbi.nlm.nih.gov/pubmed/39540278?tool=bestpractice.com
Opções primárias
adrenalina: 0.3 a 0.5 mg (solução de 1:1000) por via intramuscular a cada 5-15 minutos; consulte um especialista para obter orientação sobre a dose intravenosa
corticosteroides
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Os corticosteroides, se usados, não devem substituir a adrenalina como tratamento de primeira linha para a anafilaxia, e podem ser prescritos como terapia adjuvante após a administração de adrenalina.[2]Shaker MS, Wallace DV, Golden DBK, et al. Anaphylaxis - a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis. J Allergy Clin Immunol. 2020 Apr;145(4):1082-123. https://www.jacionline.org/article/S0091-6749(20)30105-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/32001253?tool=bestpractice.com
Os corticosteroides podem reduzir o risco de sintomas associados com a anafilaxia, inclusive urticária; no entanto, os dados que dão suporte ao uso dos corticosteroides são limitados devido a dificuldades na realização de estudos controlados.[55]Choo KJ, Simons FE, Sheikh A. Glucocorticoids for the treatment of anaphylaxis. Cochrane Database Syst Rev. 2012 Apr 18;(4):CD007596. http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD007596.pub3/full http://www.ncbi.nlm.nih.gov/pubmed/22513951?tool=bestpractice.com [56]Liyanage CK, Galappatthy P, Seneviratne SL. Corticosteroids in management of anaphylaxis; a systematic review of evidence. Eur Ann Allergy Clin Immunol. 2017 Sep;49(5):196-207. https://www.doi.org/10.23822/EurAnnACI.1764-1489.15 http://www.ncbi.nlm.nih.gov/pubmed/28884986?tool=bestpractice.com
Diretrizes publicadas em 2020 não aconselham a administração de corticosteroides para prevenir a anafilaxia bifásica. Isso baseia-se em evidências limitadas que sugerem que não há benefícios claros em termos de redução de riscos.[2]Shaker MS, Wallace DV, Golden DBK, et al. Anaphylaxis - a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis. J Allergy Clin Immunol. 2020 Apr;145(4):1082-123. https://www.jacionline.org/article/S0091-6749(20)30105-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/32001253?tool=bestpractice.com
O tratamento com corticosteroides age de maneira tardia para diminuir a permeabilidade vascular e atenuar a resposta imune ao antígeno causador.
Opções primárias
succinato sódico de metilprednisolona: 1-2 mg/kg por via intravenosa a cada 6 horas
ou
prednisolona: 1 mg/kg por via oral uma vez ao dia, máximo de 50 mg/dia
antagonista H1 + antagonista H2
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
O uso de antagonistas de H1 e H2 é limitado para o alívio do prurido, urticária e rinorreia. Seu uso nunca deve protelar ou substituir o uso de adrenalina intramuscular.[57]Sheikh A, Ten Broek V, Brown SG, et al. H1-antihistamines for the treatment of anaphylaxis: cochrane systematic review. Allergy. 2007 Aug;62(8):830-7. https://onlinelibrary.wiley.com/doi/10.1111/j.1398-9995.2007.01435.x http://www.ncbi.nlm.nih.gov/pubmed/17620060?tool=bestpractice.com [58]Andreae DA, Andreae MH. Should antihistamines be used to treat anaphylaxis? BMJ. 2009 Jul 10;339:b2489. http://www.ncbi.nlm.nih.gov/pubmed/19592404?tool=bestpractice.com
Os antagonistas H1 (anti-histamínicos) antagonizam os efeitos da liberação de histamina nos receptores celulares, diminuindo o prurido, o eritema e as erupções cutâneas. Em geral os antagonistas H1 não sedativos (por exemplo, cetirizina) devem ser usados preferencialmente em relação aos antagonistas H1 sedativos.[59]Management of simple insect bites: where's the evidence? Drug Ther Bull. 2012 Apr;50(4):45-8. http://www.ncbi.nlm.nih.gov/pubmed/22495051?tool=bestpractice.com
Os antagonistas H2 (por exemplo, cimetidina) podem ser usados para potencializar ainda mais o efeito anti-histamínico, embora as evidências de benefícios sejam muito limitadas.
Opções primárias
cetirizina: 10 mg por via intravenosa/oral em dose única
e
cimetidina: 4 mg/kg por via intravenosa em dose única
salbutamol nebulizado
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Sintomas respiratórios persistentes podem se beneficiar de beta-2 agonistas por via inalatória após a administração da adrenalina.[4]Cardona V, Ansotegui IJ, Ebisawa M, et al. World allergy organization anaphylaxis guidance 2020. World Allergy Organ J. 2020 Oct 30;13(10):100472. https://www.worldallergyorganizationjournal.org/article/S1939-4551(20)30375-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/33204386?tool=bestpractice.com
Opções primárias
salbutamol por via inalatória: 2.5 a 5 mg nebulizados a cada 20 minutos em 3 doses, seguidos por 2.5 a 10 mg nebulizados a cada 1-4 horas quando necessário
remoção do ferrão
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Ferrões retidos devem ser removidos porque ainda podem conter veneno. Os ensinamentos tradicionais sugerem que espremer o ferrão (por exemplo, usando pinças) pode injetar mais veneno no paciente. O ferrão pode ser removido por meio da raspagem cuidadosa do mesmo com a borda de um cartão de identidade de plástico (carteira de motorista ou objeto similar). O tempo de remoção é mais importante que o método para minimizar a quantidade de veneno injetada.[60]Visscher P, Vetter RS, Camazine S. Removing bee stings. Lancet. 1996 Aug 3;348(9023):301-2. http://www.ncbi.nlm.nih.gov/pubmed/8709689?tool=bestpractice.com
analgesia
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
A analgesia com paracetamol ou um anti-inflamatório não esteroidal (AINE), como ibuprofeno ou naproxeno, pode diminuir o edema e a dor no local da picada ou ferroada.[24]Hewett Brumberg EK, Douma MJ, Alibertis K, et al. 2024 American Heart Association and American Red Cross guidelines for first aid. Circulation. 2024 Nov 14. https://www.ahajournals.org/doi/abs/10.1161/CIR.0000000000001281 http://www.ncbi.nlm.nih.gov/pubmed/39540278?tool=bestpractice.com [32]Golden DB, Demain J, Freeman T, et al. Stinging insect hypersensitivity: a practice parameter update 2016. Ann Allergy Asthma Immunol. 2017 Jan;118(1):28-54. http://www.ncbi.nlm.nih.gov/pubmed/28007086?tool=bestpractice.com
Esses medicamentos podem ter sua dose gradualmente reduzida pelo paciente de acordo com seus sintomas. Os pacientes devem usar AINEs na dose efetiva mais baixa pela duração do tratamento mais curta possível.
Deve-se ter cautela com os AINEs nos pacientes tratados, no momento, com aspirina ou anticoagulantes, ou com sensibilidade a esses medicamentos ou com fatores de risco para úlceras, sangramento gastrointestinal ou doença tromboembólica.
Opções primárias
paracetamol: 500-1000 mg por via oral a cada 4-6 horas quando necessário, máximo de 4000 mg/dia
ou
ibuprofeno: 400 mg por via oral a cada 4-6 horas quando necessário, máximo de 2400 mg/dia
ou
naproxeno: 250-500 mg por via oral duas vezes ao dia quando necessário, máximo de 1250 mg/dia
glucagon
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
Pacientes tratados com betabloqueadores podem ser refratários ao tratamento com beta-agonistas.
O glucagon age desviando os receptores adrenérgicos e ativando diretamente a adenosina monofosfato cíclica intracelularmente. No entanto, a taquicardia resultante pode ser prejudicial em pacientes com doença arterial coronariana grave.[1]Sampson HA, Muñoz-Furlong A, Campbell RL, et al. Second symposium on the definition and management of anaphylaxis: summary report - second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium. J Allergy Clin Immunol. 2006 Feb;117(2):391-7. http://www.jacionline.org/article/S0091-6749%2805%2902723-5/fulltext http://www.ncbi.nlm.nih.gov/pubmed/16461139?tool=bestpractice.com
Deve ser dado a pacientes que não respondem ao tratamento com beta-agonista.
Muitas vezes causa náuseas e vômitos, o que pode determinar a necessidade do controle definitivo das vias aéreas. Antieméticos podem ser necessários.
Opções primárias
glucagon: 1-5 mg por via intravenosa inicialmente, seguidos por 5-15 microgramas/minuto em infusão, ajustar de acordo com a resposta
Mais glucagonOs esquemas de dosagem podem variar; consulte a fonte de informações local sobre medicamentos para obter orientações.
reação local
cuidados de suporte
A dor e o edema no local da picada ou ferroada podem ser reduzidos com uma aplicação de compressa fria.[32]Golden DB, Demain J, Freeman T, et al. Stinging insect hypersensitivity: a practice parameter update 2016. Ann Allergy Asthma Immunol. 2017 Jan;118(1):28-54. http://www.ncbi.nlm.nih.gov/pubmed/28007086?tool=bestpractice.com A compressa deve ter uma barreira de pano entre o gelo e a pele para evitar dano tecidual local. A aplicação e retirada da compressa de gelo em intervalos de 15 minutos é um esquema terapêutico comum.
A ferida deve ser limpa com água e sabão e a situação em relação ao tétano deve ser abordada.
Pode ser necessário apoio cirúrgico para reações locais graves ou progressivas no local em que houver suspeita de picadas de aranhas reclusas marrons.
Pústulas de formigas-de-fogo devem ser deixadas intactas. Se forem abertas, essas lesões podem servir como um portal para infecção secundária. Elas devem ser mantidas limpas e cobertas.[22]deShazo RD, Butcher BT, Banks WA. Reactions to the stings of the imported fire ant. N Engl J Med. 1990 Aug 16;323(7):462-6. http://www.ncbi.nlm.nih.gov/pubmed/2197555?tool=bestpractice.com [23]Freeman TM. Hypersensitivity to hymenoptera stings. N Engl J Med. 2004 Nov 4;351(19):1978-84. http://www.ncbi.nlm.nih.gov/pubmed/15525723?tool=bestpractice.com
Todas as feridas cutâneas devem ser avaliadas quanto à profilaxia de tétano. Feridas propensas à infecção por tétano (profundas/sujas/necróticas, por envenenamento grave por aranha reclusa) devem receber profilaxia de tétano se a imunização mais recente tiver ocorrido há >5 anos.[61]Liang JL, Tiwari T, Moro P, et al. Prevention of pertussis, tetanus, and diphtheria with vaccines in the United States: recommendations of the Advisory Committee On Immunization Practices (ACIP). MMWR Recomm Rep. 2018 Apr 27;67(2):1-44. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5919600 http://www.ncbi.nlm.nih.gov/pubmed/29702631?tool=bestpractice.com As feridas não propensas a infecção por tétano (por exemplo, picada da aranha viúva-negra/ferroadas) devem suscitar tratamento se a imunização mais recente tiver ocorrido há >10 anos.
remoção do ferrão
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Ferrões retidos devem ser removidos, pois ainda podem conter veneno. Os ensinamentos tradicionais sugerem que espremer o ferrão (por exemplo, usando pinças) pode injetar mais veneno no paciente. O ferrão pode ser removido por meio da raspagem cuidadosa do mesmo com a borda de um cartão de identidade de plástico (carteira de motorista ou objeto similar). O tempo de remoção é mais importante que o método para minimizar a quantidade de veneno injetada.[60]Visscher P, Vetter RS, Camazine S. Removing bee stings. Lancet. 1996 Aug 3;348(9023):301-2. http://www.ncbi.nlm.nih.gov/pubmed/8709689?tool=bestpractice.com
corticosteroides
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
As diretrizes variam em relação às recomendações para o uso de corticosteroides na alergia a ferroadas. Na prática, muitos médicos usam corticosteroides orais para as reações locais grandes; no entanto, não há evidências fortes para dar suporte à eficácia desse tratamento.[32]Golden DB, Demain J, Freeman T, et al. Stinging insect hypersensitivity: a practice parameter update 2016. Ann Allergy Asthma Immunol. 2017 Jan;118(1):28-54. http://www.ncbi.nlm.nih.gov/pubmed/28007086?tool=bestpractice.com Nos casos graves de reação a ferroada de inseto, pode haver um papel para um ciclo curto de corticosteroides orais.[32]Golden DB, Demain J, Freeman T, et al. Stinging insect hypersensitivity: a practice parameter update 2016. Ann Allergy Asthma Immunol. 2017 Jan;118(1):28-54. http://www.ncbi.nlm.nih.gov/pubmed/28007086?tool=bestpractice.com
O tratamento com corticosteroides age de maneira tardia para diminuir a permeabilidade vascular e atenuar a resposta imune ao antígeno causador.
Opções primárias
prednisolona: 1 mg/kg por via oral uma vez ao dia, máximo de 50 mg/dia
antagonista H1 + antagonista H2
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
O uso de antagonistas de H1 e H2 é limitado para o alívio do prurido, urticária e rinorreia.[57]Sheikh A, Ten Broek V, Brown SG, et al. H1-antihistamines for the treatment of anaphylaxis: cochrane systematic review. Allergy. 2007 Aug;62(8):830-7. https://onlinelibrary.wiley.com/doi/10.1111/j.1398-9995.2007.01435.x http://www.ncbi.nlm.nih.gov/pubmed/17620060?tool=bestpractice.com [58]Andreae DA, Andreae MH. Should antihistamines be used to treat anaphylaxis? BMJ. 2009 Jul 10;339:b2489. http://www.ncbi.nlm.nih.gov/pubmed/19592404?tool=bestpractice.com
Os antagonistas H1 (anti-histamínicos) antagonizam os efeitos da liberação de histamina nos receptores celulares, diminuindo o prurido, o eritema e as erupções cutâneas. Em geral os antagonistas H1 não sedativos (por exemplo, cetirizina) devem ser usados preferencialmente em relação aos antagonistas H1 sedativos.[59]Management of simple insect bites: where's the evidence? Drug Ther Bull. 2012 Apr;50(4):45-8. http://www.ncbi.nlm.nih.gov/pubmed/22495051?tool=bestpractice.com
Os antagonistas H2 (por exemplo, cimetidina) podem ser usados para potencializar ainda mais o efeito anti-histamínico, embora as evidências de benefícios sejam muito limitadas.
Opções primárias
cetirizina: 10 mg por via intravenosa/oral em dose única
e
cimetidina: 4 mg/kg por via intravenosa em dose única
analgesia
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
A analgesia com paracetamol ou um anti-inflamatório não esteroidal (AINE), como ibuprofeno ou naproxeno, pode diminuir o edema e a dor no local da picada ou ferroada.[24]Hewett Brumberg EK, Douma MJ, Alibertis K, et al. 2024 American Heart Association and American Red Cross guidelines for first aid. Circulation. 2024 Nov 14. https://www.ahajournals.org/doi/abs/10.1161/CIR.0000000000001281 http://www.ncbi.nlm.nih.gov/pubmed/39540278?tool=bestpractice.com [32]Golden DB, Demain J, Freeman T, et al. Stinging insect hypersensitivity: a practice parameter update 2016. Ann Allergy Asthma Immunol. 2017 Jan;118(1):28-54. http://www.ncbi.nlm.nih.gov/pubmed/28007086?tool=bestpractice.com
Esses medicamentos podem ter sua dose gradualmente reduzida pelo paciente de acordo com seus sintomas. Os pacientes devem tomá-los na dose efetiva mais baixa pela duração do tratamento mais curta possível.
Deve-se ter cautela em pacientes tratados com aspirina ou anticoagulantes, ou com sensibilidade a esses medicamentos ou com fatores de risco para úlceras, sangramento gastrointestinal ou doença tromboembólica.
Opções primárias
paracetamol: 500-1000 mg por via oral a cada 4-6 horas quando necessário, máximo de 4000 mg/dia
ou
ibuprofeno: 400 mg por via oral a cada 4-6 horas quando necessário, máximo de 2400 mg/dia
ou
naproxeno: 250-500 mg por via oral duas vezes ao dia quando necessário, máximo de 1250 mg/dia
analgesia adicional
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Opioides (por exemplo, oxicodona, morfina) podem ser necessários para as picadas mais graves ou nos pacientes com baixa tolerância à dor.[37]Quan D. North American poisonous bites and stings. Crit Care Clin. 2012 Oct;28(4):633-59. http://www.ncbi.nlm.nih.gov/pubmed/22998994?tool=bestpractice.com
Opções primárias
oxicodona: 5-15 mg por via oral (liberação imediata) a cada 4-6 horas quando necessário, ajustar a dose de acordo com a resposta
ou
sulfato de morfina: 10-30 mg por via oral (liberação imediata) a cada 4 horas quando necessário; 2.5 a 10 mg por via intravenosa/intramuscular/subcutânea a cada 2-6 horas quando necessário; ajustar a dose de acordo com a resposta
benzodiazepínico
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
O envenenamento moderado ou grave pode causar dor intensa e espasmos musculares no membro afetado ou de forma generalizada. Espasmos musculares intensos podem ser aliviados com benzodiazepínicos.[37]Quan D. North American poisonous bites and stings. Crit Care Clin. 2012 Oct;28(4):633-59. http://www.ncbi.nlm.nih.gov/pubmed/22998994?tool=bestpractice.com
Opções primárias
diazepam: 2-10 mg por via oral três a quatro vezes ao dia
betabloqueador
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Podem ocorrer taquicardia e hipertensão, que geralmente desaparecem com o tratamento da dor. Em pacientes que podem não tolerar esses efeitos, betabloqueadores podem constituir um tratamento razoável.
Esses picos de pressão arterial e frequência cardíaca tendem a ser transitórios. Muitas vezes, eles apresentam resolução espontânea ou após o tratamento da dor ou da ansiedade associada à picada ou ferroada.
Medicamentos intravenosos permitem um controle mais restrito e diminuem a probabilidade de ultrapassagem dos alvos de forma inadvertida com medicamentos de ação mais prolongada. Alvos acidentalmente ultrapassados podem causar queda da pressão arterial ou da frequência cardíaca a níveis perigosamente baixos.
Opções primárias
labetalol: 20 mg por via intravenosa inicialmente, seguidos por 40-80 mg a cada 10 minutos quando necessário, de acordo com a resposta, máximo de 300 mg de dose total
antídoto
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Existem diversos antídotos para o veneno da viúva-negra no mercado.[62]Isbister GK, Graudins A, White J, et al. Antivenom treatment in arachnidism. J Toxicol Clin Toxicol. 2003;41(3):291-300. http://www.ncbi.nlm.nih.gov/pubmed/12807312?tool=bestpractice.com [63]Dart RC, Bogdan G, Heard K, et al. A randomized, double-blind, placebo-controlled trial of a highly purified equine F(ab)2 antibody black widow spider antivenom. Ann Emerg Med. 2013 Apr;61(4):458-67. http://www.ncbi.nlm.nih.gov/pubmed/23380292?tool=bestpractice.com Embora casos fatais de picadas sejam bastante raros, o tratamento com o antídoto ao veneno pode reduzir levemente a dor e a duração dos sintomas. As indicações variam de acordo com a espécie, localização geográfica e sintomas específicos, mas podem incluir dor intensa ou contínua apesar de uma analgesia agressiva com opioide; instabilidade autonômica (hipertensão não controlada); dificuldades respiratórias; gravidez; sintomas persistentes apesar dos cuidados de suporte.[37]Quan D. North American poisonous bites and stings. Crit Care Clin. 2012 Oct;28(4):633-59. http://www.ncbi.nlm.nih.gov/pubmed/22998994?tool=bestpractice.com [66]Heard K, O'Malley GF, Dart RC. Antivenom therapy in the Americas. Drugs. 1999 Jul;58(1):5-15. http://www.ncbi.nlm.nih.gov/pubmed/10439926?tool=bestpractice.com Os benefícios modestos do tratamento devem, no entanto, ser ponderados contra a segurança do tratamento com antídoto.[64]Isbister GK, Page CB, Buckley NA, et al; RAVE Investigators. Randomized controlled trial of intravenous antivenom versus placebo for latrodectism: the second Redback Antivenom Evaluation (RAVE-II) study. Ann Emerg Med. 2014 Dec;64(6):620-8. http://www.ncbi.nlm.nih.gov/pubmed/24999282?tool=bestpractice.com Embora raras, as reações aos antídotos incluem doença do soro (que se manifesta como febre, dor articular e erupção cutânea) e anafilaxia com risco à vida.[37]Quan D. North American poisonous bites and stings. Crit Care Clin. 2012 Oct;28(4):633-59. http://www.ncbi.nlm.nih.gov/pubmed/22998994?tool=bestpractice.com
Em países exceto os EUA, o antídoto ao veneno é usado com maior frequência e esse procedimento parece ter um bom perfil de segurança.[26]Clark RF, Wethern-Kestner S, Vance MV, et al. Clinical presentation and treatment of black widow spider envenomation: a review of 163 cases. Ann Emerg Med. 1992 Jul;21(7):782-7. http://www.ncbi.nlm.nih.gov/pubmed/1351707?tool=bestpractice.com [68]Soh SY, Rutherford G. Evidence behind the WHO guidelines: hospital care for children: should s/c adrenaline, hydrocortisone or antihistamines be used as premedication for snake antivenom? J Trop Pediatr. 2006 Jun;52(3):155-7. http://tropej.oxfordjournals.org/cgi/content/full/52/3/155 http://www.ncbi.nlm.nih.gov/pubmed/16702170?tool=bestpractice.com
analgesia adicional
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Opioides (por exemplo, oxicodona, morfina) podem ser necessários para as picadas mais graves ou nos pacientes com baixa tolerância à dor.
Opções primárias
oxicodona: 5-15 mg por via oral (liberação imediata) a cada 4-6 horas quando necessário, ajustar a dose de acordo com a resposta
ou
sulfato de morfina: 10-30 mg por via oral (liberação imediata) a cada 4 horas quando necessário; 2.5 a 10 mg por via intravenosa/intramuscular/subcutânea a cada 2-6 horas quando necessário; ajustar a dose de acordo com a resposta
dapsona
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Apesar de sua reputação, apenas um pequena proporção de picadas de aranhas reclusas evolui para se tornar necróticas.[27]Swanson DL, Vetter RS. Bites of brown recluse spiders and suspected necrotic arachnidism. N Engl J Med. 2005 Feb 17;352(7):700-7.
http://www.ncbi.nlm.nih.gov/pubmed/15716564?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Lesões por envenenamento relatado de picada de aranha reclusa marrom (espécie Loxosceles)Cortesia de Theodore Freeman [Citation ends].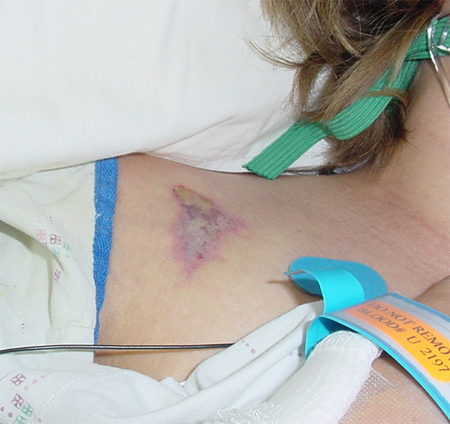 [Figure caption and citation for the preceding image starts]: Lesões por envenenamento relatado de picada de aranha reclusa marrom (espécie Loxosceles)Cortesia de Theodore Freeman [Citation ends].
[Figure caption and citation for the preceding image starts]: Lesões por envenenamento relatado de picada de aranha reclusa marrom (espécie Loxosceles)Cortesia de Theodore Freeman [Citation ends].
O tratamento com dapsona tem sido usado para prevenir ou retardar o desenvolvimento de necrose, e exerce efeito na redução da dor nas lesões necróticas, mas não deve ser usado como rotina.[37]Quan D. North American poisonous bites and stings. Crit Care Clin. 2012 Oct;28(4):633-59. http://www.ncbi.nlm.nih.gov/pubmed/22998994?tool=bestpractice.com Ainda não foi realizado nenhum ensaio clínico controlado em seres humanos. Os dados em modelos animais têm sido contraditórios.[25]Vetter RS, Isbister GK. Medical aspects of spider bites. Ann Rev Entomol. 2008;53:409-29. http://www.ncbi.nlm.nih.gov/pubmed/17877450?tool=bestpractice.com
Os pacientes devem ser rastreados para deficiência de glicose-6-fosfato desidrogenase. A dapsona pode causar uma grave anemia hemolítica nesses pacientes. O resultado do rastreamento geralmente está disponível em 1 dia e não é necessário começar o tratamento com dapsona imediatamente para que ele seja benéfico.
Opções primárias
dapsona: consulte um especialista para obter orientação quanto à dose
desbridamento cirúrgico + antibióticos empíricos
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
A necrose contínua pode necessitar de desbridamento cirúrgico e do uso subsequente de enxerto de pele para total cicatrização, embora essa seja uma rara ocorrência.[37]Quan D. North American poisonous bites and stings. Crit Care Clin. 2012 Oct;28(4):633-59. http://www.ncbi.nlm.nih.gov/pubmed/22998994?tool=bestpractice.com O tecido necrótico apresenta um substrato básico para infecção secundária. Os pacientes devem ser orientados quanto aos cuidados adequados à ferida e quanto a se atentarem para sinais de infecção (por exemplo, febre, formação de pus).
O tratamento com antibióticos frequentemente é iniciado empiricamente, pois o diagnóstico de picada de aranha, com frequência, não é claro e as infecções constituem a outra principal consideração na lista do diagnóstico diferencial. A cobertura por antibióticos deve ser adequada para celulite, alinhada com padrões locais de suscetibilidade para Staphylococcus aureus resistente à meticilina (MRSA) adquirido na comunidade.
antídoto
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Os antídotos para o veneno da aranha reclusa estão disponíveis em alguns países sul-americanos, mas não nos EUA. Alguns estudos em animais sugerem eficácia na limitação da necrose, mas ainda não há bons estudos clínicos.[62]Isbister GK, Graudins A, White J, et al. Antivenom treatment in arachnidism. J Toxicol Clin Toxicol. 2003;41(3):291-300. http://www.ncbi.nlm.nih.gov/pubmed/12807312?tool=bestpractice.com
infecção secundária
antibióticos
Antibióticos só devem ser prescritos quando houver sinais e sintomas de infecção.[37]Quan D. North American poisonous bites and stings. Crit Care Clin. 2012 Oct;28(4):633-59. http://www.ncbi.nlm.nih.gov/pubmed/22998994?tool=bestpractice.com [67]National Institute for Health and Care Excellence. Insect bites and stings: antimicrobial prescribing. Sep 2020 [internet publication]. https://www.nice.org.uk/guidance/ng182 Os antibióticos devem ser direcionados aos patógenos comuns da pele (estafilococos e estreptococos) e orientados pelos padrões de resistência locais.
O tratamento com duração de 7 a 10 dias geralmente é adequado.
Os antibióticos não betalactâmicos são sugeridos em pacientes com alergia grave à penicilina.
Picadas da aranha viúva-negra não se tornam necróticas; os antibióticos não são necessários, a menos que se desenvolvam sinais de infecção secundária durante os dias subsequentes.
Opções primárias
cefalexina: 250-500 mg por via oral a cada 6 horas
ou
flucloxacilina: 250 mg por via oral a cada 6 horas
ou
dicloxacilina: 250 mg por via oral a cada 6 horas
ou
nafcilina: 1-2 g por via intravenosa a cada 4 horas
ou
cefazolina: 1-2 g por via intravenosa a cada 8 horas
Opções secundárias
clindamicina: 300-450 mg por via oral a cada 6 horas
ou
linezolida: 600 mg por via intravenosa a cada 12 horas
ou
vancomicina: 15 mg/kg por via intravenosa a cada 12 horas
ou
daptomicina: 4 mg/kg por via intravenosa uma vez ao dia

Escolha um grupo de pacientes para ver nossas recomendações
Observe que as formulações/vias e doses podem diferir entre nomes e marcas de medicamentos, formulários de medicamentos ou localidades. As recomendações de tratamento são específicas para os grupos de pacientes. Ver aviso legal
O uso deste conteúdo está sujeito ao nosso aviso legal