Em geral, a suspeita de vírus sincicial respiratório (VSR) pode ser considerada com base na estação do ano, na história e no exame físico. No entanto, numerosos vírus causam sintomas semelhantes e têm sido associados à bronquiolite.[86]Mansbach JM, Camargo CA Jr. Respiratory viruses in bronchiolitis and their link to recurrent wheezing and asthma. Clin Lab Med. 2009 Dec;29(4):741-55.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2810250
http://www.ncbi.nlm.nih.gov/pubmed/19892232?tool=bestpractice.com
No entanto, só é possível confirmar um diagnóstico definitivo com exames laboratoriais, que não são recomendados de forma rotineira.[2]Ralston SL, Lieberthal AS, Meissner HC, et al; American Academy of Pediatrics. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics. 2014 Nov;134(5):e1474-502.
http://pediatrics.aappublications.org/content/134/5/e1474.long
http://www.ncbi.nlm.nih.gov/pubmed/25349312?tool=bestpractice.com
Características clínicas
A infecção por VSR quase sempre gera sintomas. A gravidade varia dependendo da idade do paciente, história de infecção prévia e comorbidades.[44]Henderson FW, Collier AM, Clyde WA Jr., et al. Respiratory-syncytial-virus infections, reinfections and immunity: a prospective, longitudinal study in young children. N Engl J Med. 1979 Mar 8;300(10):530-4.
http://www.ncbi.nlm.nih.gov/pubmed/763253?tool=bestpractice.com
[87]Welliver RC. Review of epidemiology and clinical risk factors for severe respiratory syncytial virus (RSV) infection. J Pediatr. 2003 Nov;143(5 Suppl):S112-7.
http://www.ncbi.nlm.nih.gov/pubmed/14615709?tool=bestpractice.com
Os médicos devem determinar se o paciente está em alto risco de desenvolver doença grave, incluindo os fatores a seguir:[1]Bont L, Checchia PA, Fauroux B, et al. Defining the epidemiology and burden of severe respiratory syncytial virus infection among infants and children in western countries. Infect Dis Ther. 2016 Sep;5(3):271-98.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5019979
http://www.ncbi.nlm.nih.gov/pubmed/27480325?tool=bestpractice.com
[15]Ricart S, Marcos MA, Sarda M, et al. Clinical risk factors are more relevant than respiratory viruses in predicting bronchiolitis severity. Pediatr Pulmonol. 2013 May;48(5):456-63.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7167901
http://www.ncbi.nlm.nih.gov/pubmed/22949404?tool=bestpractice.com
[16]Anderson EJ, Carbonell-Estrany X, Blanken M, et al. Burden of severe respiratory syncytial virus disease among 33-35 weeks' gestational age infants born during multiple respiratory syncytial virus seasons. Pediatr Infect Dis J. 2017 Feb;36(2):160-7.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5242218
http://www.ncbi.nlm.nih.gov/pubmed/27755464?tool=bestpractice.com
[17]Carbonell-Estrany X, Fullarton JR, Gooch KL, et al. The influence of birth weight amongst 33-35 weeks gestational age (wGA) infants on the risk of respiratory syncytial virus (RSV) hospitalisation: a pooled analysis. J Matern Fetal Neonatal Med. 2017 Jan;30(2):134-40.
http://www.ncbi.nlm.nih.gov/pubmed/26965584?tool=bestpractice.com
[18]Mauskopf J, Margulis AV, Samuel M, et al. Respiratory syncytial virus hospitalizations in healthy preterm infants: systematic review. Pediatr Infect Dis J. 2016 Jul;35(7):e229-38.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4927309
http://www.ncbi.nlm.nih.gov/pubmed/27093166?tool=bestpractice.com
[46]Cai W, Buda S, Schuler E, et al. Risk factors for hospitalized respiratory syncytial virus disease and its severe outcomes. Influenza Other Respir Viruses. 2020 Nov;14(6):658-70.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7578333
http://www.ncbi.nlm.nih.gov/pubmed/32064773?tool=bestpractice.com
[88]Anderson J, Do LAH, Wurzel D, et al. Severe respiratory syncytial virus disease in preterm infants: a case of innate immaturity. Thorax. 2021 Sep;76(9):942-50.
http://www.ncbi.nlm.nih.gov/pubmed/33574121?tool=bestpractice.com
Esses pacientes requerem observação mais estrita e frequentemente são internados.[2]Ralston SL, Lieberthal AS, Meissner HC, et al; American Academy of Pediatrics. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics. 2014 Nov;134(5):e1474-502.
http://pediatrics.aappublications.org/content/134/5/e1474.long
http://www.ncbi.nlm.nih.gov/pubmed/25349312?tool=bestpractice.com
Lactentes e crianças pequenas
Os lactentes tipicamente apresentam achados do trato respiratório superior, como rinorreia e congestão. O médico pode suspeitar de VSR como diagnóstico quando, ao longo dos 2-4 dias seguintes, o trato respiratório inferior for envolvido, e a doença se manifestar como taquipneia, tosse, sibilos, expiração prolongada e aumento do esforço respiratório.
Sinais de doença moderada incluem hipoxemia (saturações de oxigênio <90%), taquipneia, aumento no esforço respiratório (batimento da asa do nariz, retrações intercostais, ação de balançar a cabeça), alimentação inadequada e desidratação. Casos mais graves estão associados a hipóxia e insuficiência respiratória.[2]Ralston SL, Lieberthal AS, Meissner HC, et al; American Academy of Pediatrics. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics. 2014 Nov;134(5):e1474-502.
http://pediatrics.aappublications.org/content/134/5/e1474.long
http://www.ncbi.nlm.nih.gov/pubmed/25349312?tool=bestpractice.com
[44]Henderson FW, Collier AM, Clyde WA Jr., et al. Respiratory-syncytial-virus infections, reinfections and immunity: a prospective, longitudinal study in young children. N Engl J Med. 1979 Mar 8;300(10):530-4.
http://www.ncbi.nlm.nih.gov/pubmed/763253?tool=bestpractice.com
Os médicos devem questionar sobre dificuldade na alimentação, mal-estar e sinais de otite média, pois esses sintomas também podem estar presentes. Apneia pode ser o único achado em lactentes muito jovens (idade <1 mês) e pode ser grave o suficiente para levar a óbito.[89]Church NR, Anas NG, Hall CB, et al. Respiratory syncytial virus-related apnea in infants: demographics and outcome. Am J Dis Child. 1984 Mar;138(3):247-50.
http://www.ncbi.nlm.nih.gov/pubmed/6702769?tool=bestpractice.com
Lactentes muito jovens também podem apresentar sepse.
Crianças mais velhas e adultos
A doença por VSR em crianças mais velhas e adultos saudáveis geralmente está limitada ao trato respiratório superior, mas pode evoluir para traqueobronquite.[90]Hall CB, Long CE, Schnabel KC. Respiratory syncytial virus infections in previously healthy working adults. Clin Infect Dis. 2001 Sep 15;33(6):792-6.
http://cid.oxfordjournals.org/content/33/6/792.full
http://www.ncbi.nlm.nih.gov/pubmed/11512084?tool=bestpractice.com
Sintomas incluem congestão nasal, envolvimento do ouvido e do seio nasal, tosse produtiva e sibilância.[90]Hall CB, Long CE, Schnabel KC. Respiratory syncytial virus infections in previously healthy working adults. Clin Infect Dis. 2001 Sep 15;33(6):792-6.
http://cid.oxfordjournals.org/content/33/6/792.full
http://www.ncbi.nlm.nih.gov/pubmed/11512084?tool=bestpractice.com
Em adultos jovens que, do contrário, sejam saudáveis, o VSR geralmente se apresenta como uma infecção do trato respiratório superior, com sintomas leves a moderados, e apenas muito raramente causa doença grave.[91]Coultas JA, Smyth R, Openshaw PJ. Respiratory syncytial virus (RSV): a scourge from infancy to old age. Thorax. 2019 Oct;74(10):986-93.
https://www.doi.org/10.1136/thoraxjnl-2018-212212
http://www.ncbi.nlm.nih.gov/pubmed/31383776?tool=bestpractice.com
Além disso, crianças e adultos saudáveis podem ser assintomáticos, o que facilita a disseminação da infecção para hospedeiros mais vulneráveis.[92]Moreira LP, Watanabe ASA, Camargo CN, et al. Respiratory syncytial virus evaluation among asymptomatic and symptomatic subjects in a university hospital in Sao Paulo, Brazil, in the period of 2009-2013. Influenza Other Respir Viruses. 2018 May;12(3):326-30.
https://onlinelibrary.wiley.com/doi/10.1111/irv.12518
http://www.ncbi.nlm.nih.gov/pubmed/29078028?tool=bestpractice.com
Imunodeficiência, aumento da idade e comorbidades
Idosos, pessoas com imunodeficiência e aqueles com comorbidades respiratórias ou cardíacas correm o risco de desenvolver doença grave no trato respiratório inferior.[91]Coultas JA, Smyth R, Openshaw PJ. Respiratory syncytial virus (RSV): a scourge from infancy to old age. Thorax. 2019 Oct;74(10):986-93.
https://www.doi.org/10.1136/thoraxjnl-2018-212212
http://www.ncbi.nlm.nih.gov/pubmed/31383776?tool=bestpractice.com
[93]Walsh EE, Falsey AR, Hennessey PA. Respiratory syncytial and other virus infections in persons with chronic cardiopulmonary disease. Am J Respir Crit Care Med. 1999 Sep;160(3):791-5.
http://www.atsjournals.org/doi/full/10.1164/ajrccm.160.3.9901004#.UlQpwlPCZgA
http://www.ncbi.nlm.nih.gov/pubmed/10471598?tool=bestpractice.com
Entre os pacientes imunocomprometidos, observa-se a maior incidência de infecção por VSR nos pacientes que recebem transplantes de células-tronco hematopoiéticas e transplantes de pulmão.[30]Nam HH, Ison MG. Respiratory syncytial virus infection in adults. BMJ. 2019 Sep 10;366:l5021.
https://www.doi.org/10.1136/bmj.l5021
http://www.ncbi.nlm.nih.gov/pubmed/31506273?tool=bestpractice.com
Os pacientes com VSR que recebem transplantes de células-tronco hematopoiéticas desenvolvem progressão da infecção do trato respiratório superior para o inferior em 40% a 60% dos casos; nesses pacientes, a infecção do trato respiratório inferior está associada a taxas de mortalidade de até 80%.[30]Nam HH, Ison MG. Respiratory syncytial virus infection in adults. BMJ. 2019 Sep 10;366:l5021.
https://www.doi.org/10.1136/bmj.l5021
http://www.ncbi.nlm.nih.gov/pubmed/31506273?tool=bestpractice.com
Testes diagnósticos
Testes laboratoriais remotos rápidos para a detecção do VSR apresentam sensibilidade e especificidade de 75% e 99%, respectivamente.[94]Bruning AHL, Leeflang MMG, Vos JMBW, et al. Rapid tests for influenza, respiratory syncytial virus, and other respiratory viruses: a systematic review and meta-analysis. Clin Infect Dis. 2017 Sep 15;65(6):1026-32.
https://academic.oup.com/cid/article/65/6/1026/3829590
http://www.ncbi.nlm.nih.gov/pubmed/28520858?tool=bestpractice.com
No entanto, a American Academy of Pediatrics (AAP) recomenda que o diagnóstico de bronquiolite seja estabelecido com base nos achados na história e no exame físico.[2]Ralston SL, Lieberthal AS, Meissner HC, et al; American Academy of Pediatrics. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics. 2014 Nov;134(5):e1474-502.
http://pediatrics.aappublications.org/content/134/5/e1474.long
http://www.ncbi.nlm.nih.gov/pubmed/25349312?tool=bestpractice.com
Além disso, a AAP recomenda que os médicos não devem solicitar rotineiramente estudos laboratoriais ou radiográficos para obter o diagnóstico.[2]Ralston SL, Lieberthal AS, Meissner HC, et al; American Academy of Pediatrics. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics. 2014 Nov;134(5):e1474-502.
http://pediatrics.aappublications.org/content/134/5/e1474.long
http://www.ncbi.nlm.nih.gov/pubmed/25349312?tool=bestpractice.com
Da mesma forma, estudos em populações adultas não provam serem benéficos.[8]Committee on Infectious Diseases; American Academy of Pediatrics. Red book. 32nd ed. Elk Grove Village, IL: AAP; 2021.
https://publications.aap.org/aapbooks/book/663/Red-Book-2021-Report-of-the-Committee-on
[95]Nicholson KG, Abrams KR, Batham S, et al. Randomised controlled trial and health economic evaluation of the impact of diagnostic testing for influenza, respiratory syncytial virus and Streptococcus pneumoniae infection on the management of acute admissions in the elderly and high-risk 18- to 64-year-olds. Health Technol Assess. 2014 May;18(36):1-274, vii-viii.
http://www.ncbi.nlm.nih.gov/pubmed/24875092?tool=bestpractice.com
Entretanto, confirmar a presença do VSR pode ser vantajoso para isolar e agrupar os pacientes com infecção conhecida.[96]Krasinski K, LaCourture R, Holzman RS, et al. Screening for respiratory syncytial virus and assignment to a cohort at admission to reduce nosocomial transmission. J Pediatr. 1990 Jun;116(6):894-8.
http://www.ncbi.nlm.nih.gov/pubmed/2348292?tool=bestpractice.com
Foi demonstrado que um teste viral rápido reduz o número de radiografias torácicas realizadas no pronto-socorro, e os resultados sugerem um efeito benéfico em termos de diminuição do uso de antibióticos, embora isso não tenha sido estatisticamente significativo.[97]Doan Q, Enarson P, Kissoon N, et al. Rapid viral diagnosis for acute febrile respiratory illness in children in the Emergency Department. Cochrane Database Syst Rev. 2014;(9):CD006452.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD006452.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/25222468?tool=bestpractice.com
[  ]
What are the effects of rapid viral detection tests for children attending emergency departments with an acute respiratory infection?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.2298/fullMostre-me a resposta
]
What are the effects of rapid viral detection tests for children attending emergency departments with an acute respiratory infection?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.2298/fullMostre-me a resposta
A testagem de aspirados nasofaríngeos para VSR está disponível por meio de testes rápidos de antígenos (geralmente disponíveis para uso no local de atendimento), bem como por reação em cadeia da polimerase. A reação em cadeia da polimerase tem maior sensibilidade e especificidade equivalente, em comparação com os testes rápidos de antígeno, especialmente na população adulta, em que a sensibilidade do teste de antígeno pode ser de apenas 50%.[98]Bernstein DI, Mejias A, Rath B, et al. Summarizing study characteristics and diagnostic performance of commercially available tests for respiratory syncytial virus: a scoping literature review in the COVID-19 era. J Appl Lab Med. 2023 Mar 6;8(2):353-71.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9384538
http://www.ncbi.nlm.nih.gov/pubmed/35854475?tool=bestpractice.com
A crescente disponibilidade e velocidade dos testes baseados em reação em cadeia da polimerase tornaram seu uso mais comum.[99]Onwuchekwa C, Moreo LM, Menon S, et al. Underascertainment of respiratory syncytial virus infection in adults due to diagnostic testing limitations: a systematic literature review and meta-analysis. J Infect Dis. 2023 Jul 14;228(2):173-84.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10345483
http://www.ncbi.nlm.nih.gov/pubmed/36661222?tool=bestpractice.com
Oximetria de pulso
A oximetria de pulso está prontamente disponível na maioria dos ambientes clínicos. É um método rápido e preciso para avaliar hipoxemia. A medição da saturação de oxigênio por meio da oximetria de pulso deve ser realizada em todos os bebês e crianças que chegam à atenção secundária com evidência clínica de bronquiolite.[2]Ralston SL, Lieberthal AS, Meissner HC, et al; American Academy of Pediatrics. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics. 2014 Nov;134(5):e1474-502.
http://pediatrics.aappublications.org/content/134/5/e1474.long
http://www.ncbi.nlm.nih.gov/pubmed/25349312?tool=bestpractice.com
[53]National Institute for Health and Care Excellence. Bronchiolitis in children: diagnosis and management. Aug 2021 [internet publication].
https://www.nice.org.uk/guidance/ng9
A gravidade da doença é caracterizada pelo seguinte:
Doença leve: sem hipoxemia. Pode-se ter uma frequência respiratória levemente aumentada, mas retendo-se a capacidade de se alimentar de maneira adequada.
Doença moderada: hipoxemia (saturações de oxigênio <90% a 92%), taquipneia, aumento no esforço respiratório (batimento da asa do nariz, retrações intercostais, ação de balançar a cabeça), alimentação inadequada e desidratação.
Doença grave: hipoxemia refratária, dificuldade respiratória progressiva ou insuficiência respiratória evidente.
O National Institute for Health and Care Excellence recomenda avaliar um bebê ou criança em um ambiente de cuidados secundários e admiti-los no hospital se tiverem algum dos seguintes:[53]National Institute for Health and Care Excellence. Bronchiolitis in children: diagnosis and management. Aug 2021 [internet publication].
https://www.nice.org.uk/guidance/ng9
apneia (observada ou relatada)
saturação persistente de oxigênio (ao respirar ar) de:
menos de 90%, para crianças com 6 semanas ou mais
menos de 92%, para bebês com menos de 6 semanas ou crianças de qualquer idade com condições de saúde subjacentes
ingestão inadequada de líquidos por via oral (50% a 75% do volume usual, levando em consideração os fatores de risco e usando o julgamento clínico)
desconforto respiratório grave persistente, ou seja, gemência, recessão torácica acentuada ou frequência respiratória superior a 70 respirações/minuto.
Outros testes
Radiografia torácica pode revelar atelectasia, hiperexpansão e infiltrado peribrônquico.[100]Simpson W, Hacking PM, Court SD, et al. The radiological findings in respiratory syncytial virus infection in children. II: the correlation of radiological categories with clinical and virological findings. Pediatr Radiol. 1974;2(3):155-60.
http://www.ncbi.nlm.nih.gov/pubmed/4423578?tool=bestpractice.com
[101]Simpson W, Hacking PM, Court SD, et al. The radiological findings in respiratory syncytial virus infection in children. Part I: definitions and interobserver variation in the assessment of abnormalities on the chest x-ray. Pediatr Radiol. 1974;2(2):97-100.
http://www.ncbi.nlm.nih.gov/pubmed/15822330?tool=bestpractice.com
[102]Friis B, Eiken M, Hornsleth A, et al. Chest x-ray appearances in pneumonia and bronchiolitis: correlation to virological diagnosis and secretory bacterial findings. Acta Paediatr Scand. 1990 Feb;79(2):219-25.
http://www.ncbi.nlm.nih.gov/pubmed/2321485?tool=bestpractice.com
Infiltrados intersticiais são menos comuns.
A radiografia torácica deve ser reservada a pacientes com doença grave, e àqueles que não melhoram na proporção esperada.[2]Ralston SL, Lieberthal AS, Meissner HC, et al; American Academy of Pediatrics. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics. 2014 Nov;134(5):e1474-502.
http://pediatrics.aappublications.org/content/134/5/e1474.long
http://www.ncbi.nlm.nih.gov/pubmed/25349312?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: AtelectasiaDo acervo pessoal de Melvin L. Wright, DO e Giovanni Piedimonte, MD; usado com permissão [Citation ends].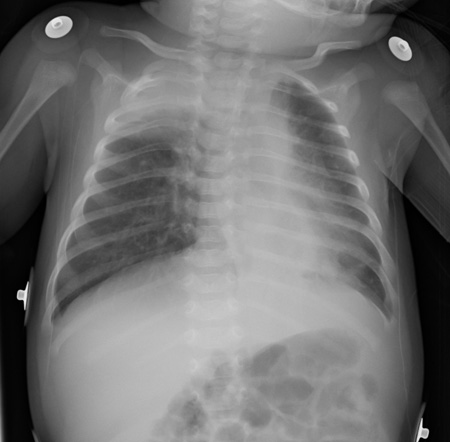 [Figure caption and citation for the preceding image starts]: Aprisionamento de ar e infiltrado peribrônquicoDo acervo pessoal de Melvin L. Wright, DO e Giovanni Piedimonte, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Aprisionamento de ar e infiltrado peribrônquicoDo acervo pessoal de Melvin L. Wright, DO e Giovanni Piedimonte, MD; usado com permissão [Citation ends].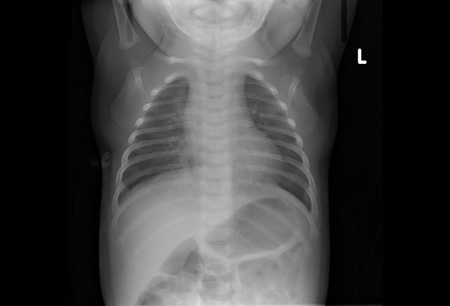
O National Institute for Health and Care Excellence recomenda apenas a realização de uma radiografia de tórax, se a terapia intensiva estiver sendo proposta para um bebê ou criança. Uma radiografia de tórax em bebês ou crianças com bronquiolite pode mimetizar pneumonia e não deve ser usada para determinar a necessidade de antibióticos.[53]National Institute for Health and Care Excellence. Bronchiolitis in children: diagnosis and management. Aug 2021 [internet publication].
https://www.nice.org.uk/guidance/ng9
Hemograma completo e bioquímica sérica não são úteis rotineiramente, mas podem ser considerados na presença de doença grave. Hemoculturas são indicadas se houver suspeita de infecção bacteriana.
Avalie clinicamente o estado de hidratação de bebês e crianças com bronquiolite para determinar as necessidades de hidratação do paciente.[53]National Institute for Health and Care Excellence. Bronchiolitis in children: diagnosis and management. Aug 2021 [internet publication].
https://www.nice.org.uk/guidance/ng9
 ]
]
 [Figure caption and citation for the preceding image starts]: Aprisionamento de ar e infiltrado peribrônquicoDo acervo pessoal de Melvin L. Wright, DO e Giovanni Piedimonte, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Aprisionamento de ar e infiltrado peribrônquicoDo acervo pessoal de Melvin L. Wright, DO e Giovanni Piedimonte, MD; usado com permissão [Citation ends].