Abordaje
Pocas afecciones imitan el vértigo posicional paroxístico benigno (VPPB); por lo tanto, una historia clínica sugerente combinada con una exploración física positiva (es decir, una maniobra de Dix-Hallpike positiva o un giro lateral de la cabeza positivo) suele ser suficiente para el diagnóstico. Por lo general, no se requieren estudios por imágenes ni otras pruebas, salvo que haya signos o síntomas adicionales que justifiquen realizar una investigación más exhaustiva o que exista la sospecha de una etiología central.[1][34][35]
Evaluación clínica
El primer paso es esclarecer si los mareos percibidos constituyen presíncope o vértigo. Los pacientes con VPPB tienen vértigo: la sensación de que el ambiente gira en torno a uno o viceversa.[1][36]
Naturaleza del inicio: en el VPPB, el inicio repentino y la naturaleza intensa del vértigo son muy importantes; una aparición de forma más gradual o el vértigo leve sugieren más la presencia de una patología central.[1][36] Se deben determinar los eventos desencadenantes. En el VPPB, un ataque se puede desencadenar por tipos específicos de movimientos, y no cualquier movimiento. Mirar hacia arriba o inclinarse, levantarse, girar la cabeza y voltearse en la cama hacia un lado son desencadenantes comunes. A veces, los pacientes pueden identificar la dirección del movimiento de la cabeza que desencadena el episodio, que casi siempre corresponde al oído afectado.[1]
Duración: la duración del vértigo también es un hallazgo importante. El vértigo del VPPB generalmente dura <30 segundos. Una gran parte de los pacientes con VPPB pueden tener náuseas; a menudo, describen que un episodio dura mucho más, a causa de los síntomas asociados de náuseas, desequilibrio y aturdimiento que pueden persistir. Es necesario prestar atención para diferenciar específicamente la duración del vértigo de otros síntomas asociados. El vértigo de otros trastornos dura mucho más: la enfermedad de Ménière dura horas; la laberintitis viral o la neuronitis vestibular duran días; las migrañas son variables y otros trastornos centrales pueden ser constantes. Además, el VPPB suele ser episódico y recurrente, y un solo episodio generalmente no sugiere la presencia de VPPB, a menos que se lo confirme con la maniobra de Dix-Hallpike (VPPB del canal posterior) o un giro lateral de cabeza en posición supina (VPPB del canal lateral).[1] Si el primer episodio de vértigo duró horas o días, esto sugiere una neuronitis vestibular precedente y el paciente puede tener otros hallazgos y dolencias laberínticas que no responderán a los tratamientos del VPPB por sí solos.
Diferenciar las afecciones: una parte importante de la anamnesis es descartar otras posibles enfermedades que imitan los síntomas. Se le debe preguntar al paciente sobre los síntomas asociados. La presencia de pérdida de la audición, acúfenos (una sensación de sonido que se percibe en un oído, pero no a causa del ambiente externo) y síntomas desencadenados por cambios de presión sugiere otro diagnóstico.[1][36]
Etiología: el vértigo puede ser el resultado de un trastorno periférico (oído interno) o central (tallo cerebral/cerebelo). El VPPB es una forma periférica de vértigo y no se debe presentar ni diagnosticarse ante la presencia de síntomas neurológicos que sugieran un trastorno central. Las cefaleas, los síntomas visuales (visión doble, defectos en el campo visual, pérdida visual), otras alteraciones sensoriales, como parestesias o déficits, y las alteraciones motoras sugieren una etiología central. Una excepción es que el VPPB puede ocurrir con un episodio de migraña o después de este. El antecedente de uso de drogas ototóxicas vestibulares pueden predisponer a los pacientes a trastornos vestibulares, por lo que es necesario descartarlos. Es importante destacar, debido a que es tan común, que en ocasiones el VPPB puede coexistir con otras enfermedades, por lo que el clínico debe estar al tanto de esta posibilidad.[1]
Identificación de los factores de riesgo
Se deben analizar los factores de riesgo del vértigo posicional paroxístico benigno (VPPB) para facilitar el diagnóstico y diferenciar las formas primarias de las secundarias. Pueden ser factores de predisposición al vértigo posicional paroxístico benigno (VPPB) de los pacientes: historia anterior de VPPB, antecedentes recientes de traumatismo de cráneo, infección viral (especialmente, enfermedades de las vías respiratorias altas [EVRA]), antecedentes de laberintitis viral o neuronitis vestibular, migrañas, cirugía de oído interno y enfermedad de Ménière.[1]
Subtipos
El vértigo posicional paroxístico benigno (VPPB) del canal posterior es, por mucho, el subtipo más común, al que le sigue el VPPB del canal lateral (horizontal) y, en raras ocasiones, si es que ocurre, el VPPB del canal superior (anterior). Todos los subtipos de VPPB se presentan con una anamnesis similar, aunque el VPPB del canal lateral suele ser más intenso y los episodios duran más tiempo. Los pacientes con VPPB de canal lateral suelen vomitar y el vértigo no suele ser provocado por movimientos verticales de la cabeza como mirar hacia arriba, levantarse o agacharse, sino que suele ser provocado por movimientos de giro laterales como darse la vuelta en la cama.[1][Figure caption and citation for the preceding image starts]: Orientación espacial de los canales semicircularesParnes LS, Agrawal SK, Atlas J. Diagnosis and management of benign paroxysmal positional vertigo (BPPV). CMAJ. 2003:169:681-693; usado con autorización [Citation ends].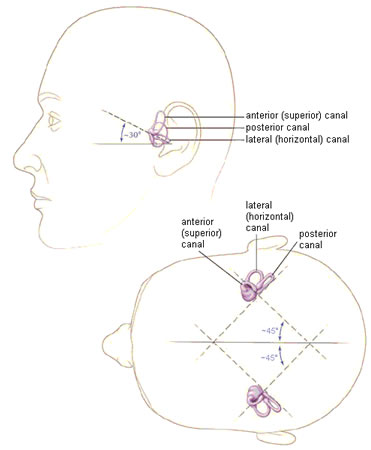 [Figure caption and citation for the preceding image starts]: Laberinto óseo (gris/blanco) y membranoso (lavanda) del oído interno izquierdoParnes LS, Agrawal SK, Atlas J. Diagnosis and management of benign paroxysmal positional vertigo (BPPV). CMAJ. 2003:169:681-693; usado con autorización [Citation ends].
[Figure caption and citation for the preceding image starts]: Laberinto óseo (gris/blanco) y membranoso (lavanda) del oído interno izquierdoParnes LS, Agrawal SK, Atlas J. Diagnosis and management of benign paroxysmal positional vertigo (BPPV). CMAJ. 2003:169:681-693; usado con autorización [Citation ends].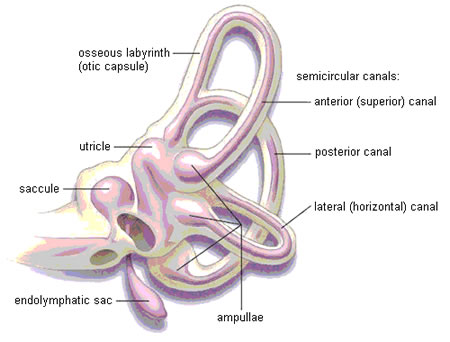 [Figure caption and citation for the preceding image starts]: Oído interno izquierdo. Representación de canalolitiasis del canal posterior y cupulolitiasis del canal lateralParnes LS, Agrawal SK, Atlas J. Diagnosis and management of benign paroxysmal positional vertigo (BPPV). CMAJ. 2003:169:681-693; usado con autorización [Citation ends].
[Figure caption and citation for the preceding image starts]: Oído interno izquierdo. Representación de canalolitiasis del canal posterior y cupulolitiasis del canal lateralParnes LS, Agrawal SK, Atlas J. Diagnosis and management of benign paroxysmal positional vertigo (BPPV). CMAJ. 2003:169:681-693; usado con autorización [Citation ends].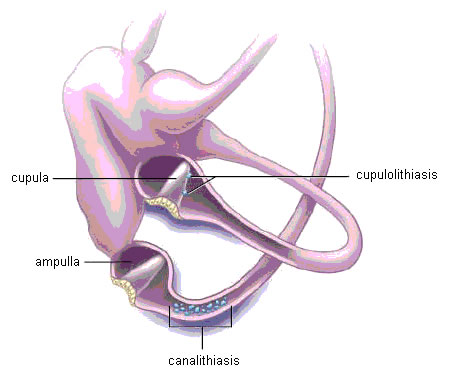
Exploración física general
Se debe realizar una exploración otoneurológica completa, que incluya un examen completo del par craneal y pruebas del cerebelo. Con un otoscopio, se podrán descartar enfermedades evidentes en el oído medio y, en pacientes con pérdida de la audición, se deben realizar pruebas de la audición (incluido un audiograma). En el vértigo posicional paroxístico benigno (VPPB), estas pruebas no suelen ofrecer hallazgos relevantes.[1][36]
Maniobra de Dix-Hallpike
La maniobra de Dix-Hallpike (también llamada maniobra de Nylen-Barany) es la prueba diagnóstica definitiva para el vértigo posicional paroxístico benigno (VPPB) del canal posterior. También se la puede usar para diagnosticar el VPPB del canal superior (anterior), aunque esto es sumamente raro. En esta maniobra, el médico coloca al paciente de modo que el canal semicircular posterior esté orientado en forma vertical y la cabeza se mueva en el plano del canal. Como resultado, los canalitos se desplazan hacia abajo, lo que desencadena un episodio de VPPB.[Figure caption and citation for the preceding image starts]: Maniobra de Dix-HallpikeParnes LS, Agrawal SK, Atlas J. Diagnosis and management of benign paroxysmal positional vertigo (BPPV). CMAJ. 30 de septiembre de 2003; 169(7):681-93; usado con autorización [Citation ends].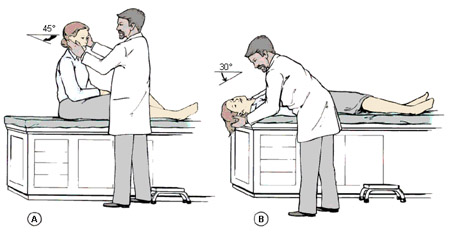
El paciente se sienta en la mesa de exploración, se le gira la cabeza 45° hacia un lado y después se le tumba en posición supina, con la cabeza colgando hacia atrás pero apoyada por el examinador y el cuello extendido unos 30° (la extensión del cuello debe evitarse en pacientes con espondilosis cervical, artritis reumatoide o enfermedad vascular que pueda limitar la extensión del cuello o suponer un riesgo de evento vascular). Para pruebas puramente diagnósticas, la falta de hiperextensión no debe ser causa de descarte en una prueba diagnóstica positiva y, de hecho, es preferida por muchos puesto que la hiperextensión puede conducir a una prueba con falso positivo si hay afección en el oído contralateral. La hiperextensión del cuello es más importante durante el tratamiento, ya que la maniobra de Dix-Hallpike es el paso inicial en algunas de las maniobras de reposicionamiento que se usan para tratar el VPPB. La maniobra de Dix-Hallpike es positiva cuando el paciente presenta vértigo y nistagmo con la cabeza colgando. En el VPPB del canal posterior, el nistagmo es principalmente un componente de torsión (o rotatorio), con un componente vertical más débil.[1]
Con la cabeza colgando, si se está evaluando el lado derecho y este se ve afectado por VPPB, el médico podrá ver que el ojo gira en sentido antihorario durante la fase rápida del nistagmo, con un leve componente vertical hacia arriba (hacia la frente). Si se está evaluando el lado izquierdo y este se ve afectado por VPPB del canal posterior, el ojo parecerá girar en sentido horario durante la fase rápida del nistagmo, con un leve componente vertical similar hacia arriba.[1]
En ambos casos, el nistagmo generalmente tiene una latencia de 2-5 segundos y un patrón de aumento y descenso gradual de la intensidad, y es transitorio (suele durar <30 segundos). Tras volver a la sedestación, el nistagmo se invierte. Con la repetición de las pruebas, el nistagmo se fatiga y se reduce en intensidad. Se deben evaluar ambos lados. Las maniobras de reposicionamiento solucionan el vértigo y el nistagmo.[1]
En la variante del VPPB del canal anterior, durante la maniobra de Dix-Hallpike, la fase rápida del nistagmo sería hacia abajo (hacia el lado opuesto de la frente); el componente de torsión sería similar en dirección a la del VPPB posterior del mismo oído pero el componente de torsión sería más sutil.[1][37] Con el lado derecho como ejemplo, debe notarse que la prueba de Dix-Hallpike con la cabeza girada a la derecha prueba el VPPB del canal posterior derecho y el VPPB del canal anterior izquierdo. Una respuesta positiva de cualquier canal inducirá un nistagmo de torsión con el polo superior del ojo pulsando hacia el suelo (en sentido contrario a las agujas del reloj, desde el punto de vista del médico). Pero el hallazgo diferenciador es que la respuesta positiva del canal posterior también induce un nistagmo hacia arriba, mientras que una respuesta positiva del canal anterior también induce un nistagmo hacia abajo. Lo opuesto de lo antedicho se aplica al realizar la prueba de Dix-Hallpike hacia la izquierda.
En todas las maniobras de prueba para VPPB, la latencia o el retraso en el inicio del nistagmo y el vértigo ocurre debido a que las partículas deben vencer la resistencia del líquido de la endolinfa, la elasticidad de la cúpula y la inercia que causa el movimiento anterior de la cabeza. El nistagmo es de corta duración, debido a que las partículas llegan al límite de descenso en 10 segundos. El nistagmo invierte la dirección cuando el paciente se reincorpora de la posición con la cabeza colgando a la sedestación, ya que las partículas se desplazan en la dirección inversa, lo que genera una corriente en la endolinfa y el desplazamiento de la cúpula en la dirección opuesta. La fatigabilidad del nistagmo con la repetición de las pruebas se le atribuye a la dispersión de las partículas o la compensación central.[1]
Giros laterales de cabeza en posición supina
Los giros laterales de cabeza en posición supina se usan para diagnosticar el vértigo posicional paroxístico benigno (VPPB) del canal lateral (horizontal). Algunos médicos recomiendan realizar un giro lateral de cabeza en posición supina cuando la anamnesis sugiera VPPB, pero la maniobra de Dix-Hallpike sea negativa.[34] El médico coloca al paciente en posición supina e, idealmente, flexiona el cuello 30° con respecto a la horizontal para llevar los canales laterales al plano vertical de gravedad. Sin embargo, es suficiente y más habitual tumbar al paciente boca arriba. A continuación, se gira la cabeza hacia un lado, se deja durante 1 o 2 minutos y se gira hacia el lado opuesto. Similar a la maniobra de Dix-Hallpike, la prueba es positiva cuando el paciente siente vértigo con nistagmo.
Según el proceso fisiopatológico, se pueden observar diferentes respuestas. La característica principal del VPPB del canal lateral es el nistagmo horizontal puro, sin un componente de torsión (rotatorio). En la canalolitiasis, al girar la cabeza a cualquier lado se produce un nistagmo horizontal con la fase rápida dirigida al suelo (geotrópico); por el contrario, en la cupulolitiasis, la fase rápida se produce en dirección opuesta al suelo (apogeotrópico).[1]
En la canalolitiasis, el lado con la respuesta más fuerte es el lado afectado, mientras que, en la cupulolitiasis, el lado con la respuesta más débil es el lado afectado. En el nistagmo apogeotrópico de la cupulolitiasis, la respuesta de nistagmo suele persistir más tiempo en la posición de prueba de provocación.[1][Figure caption and citation for the preceding image starts]: VPPB del canal lateral (horizontal)Parnes LS, Agrawal SK, Atlas J. Diagnosis and management of benign paroxysmal positional vertigo (BPPV). CMAJ. 2003:169:681-693; usado con autorización [Citation ends].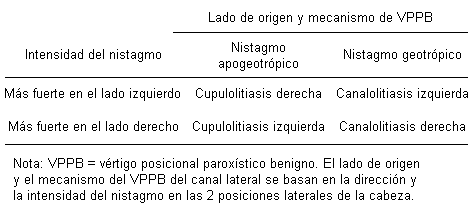
En general, el vértigo y el nistagmo del VPPB del canal lateral tienen una latencia más corta, se fatigan menos con la repetición de las pruebas, pueden ser más graves y suelen estar más asociados con vómitos.[1]
Maniobras para el vértigo posicional paroxístico benigno (VPPB) del canal anterior
El diagnóstico del VPPB del canal anterior se puede realizar mediante la maniobra de Dix-Hallpike. Algunos autores sugieren una modificación: una maniobra con la cabeza colgando recta que implica que el paciente se mueva de una posición de sedestación a una yacente, con la cabeza inclinada (extendida) derecha hacia atrás. La fase rápida del nistagmo sería hacia abajo y el componente de torsión (en sentido de las agujas del reloj o en contra) sugeriría el lado afectado, de forma similar al VPPB del canal posterior del mismo oído, si bien el componente de torsión sería presuntamente más débil y, por lo tanto, más difícil de apreciar durante una exploración física.[37]
Nistagmo central
Durante cualquier maniobra de provocación, el nistagmo central se sugiere cuando la respuesta de nistagmo es vertical sin un componente de torsión, persiste en la posición de provocación, no se fatiga con la repetición de las pruebas y no invierte la dirección al pasar de estar recostado a sentarse, en el caso de las pruebas del canal posterior, o de un lado a otro en el caso de las pruebas del canal lateral.[1][36]
Situaciones especiales
Un subgrupo de pacientes tendrá vértigo posicional paroxístico benigno (VPPB) subjetivo, en el que los síntomas del vértigo están presentes sin que haya signos de nistagmo. Se ha demostrado en estudios que estos pacientes tienen la misma respuesta con las maniobras de reposicionamiento que aquellos con VPPB objetivo.[15][38] Por lo tanto, en caso de ausencia de nistagmo durante las maniobras de posicionamiento de diagnóstico, no se debe descartar un diagnóstico de VPPB, especialmente en el contexto de una historia muy sugerente.[1][36] Sin embargo, el vértigo informado debe tener un patrón similar al nistagmo esperado: latencia, una naturaleza transitoria de ascenso-descenso, y fatigabilidad. En caso contrario, existen mayores probabilidades de catalogar problemas cervicales o vértigo postural fóbico como VPPB.
Generalmente, el VPPB bilateral simultáneo es el resultado de una lesión cerrada en la cabeza.[39] Este fenómeno se diagnostica cuando la maniobra de Dix-Hallpike es positiva en ambos lados simultáneamente.[1][39]
Indicaciones para manejo y derivación
El diagnóstico del vértigo posicional paroxístico benigno (VPPB) del canal posterior se puede realizar mediante una historia sugerente y una maniobra de Dix-Hallpike positiva. El paso siguiente adecuado es la realización de una maniobra de reposicionamiento de partículas, con el fin de tratar el mecanismo subyacente del VPPB del canal posterior, al limpiar los restos del canal semicircular posterior afectado. El diagnóstico del VPPB del canal lateral (horizontal) se puede realizar mediante una historia sugerente y un giro lateral de cabeza positivo en posición supina. La remisión a una consulta de mareos del centro de atención terciaria se indica en las siguientes situaciones: sospecha de variantes de VPPB del canal lateral (horizontal) y el raro VPPB del canal superior (anterior); casos atípicos (síntomas de pérdida de la audición, acúfenos, sensaciones de presión o plenitud auricular, síntomas desencadenados por cambios en la presión intracraneal o en el oído, signos de infección del oído medio, perfiles raros de nistagmo durante maniobras de posicionamiento, mareos persistentes o inestabilidad); y casos que se presentan con otros signos y síntomas neurológicos asociados (puede ser necesario realizar estudios por imágenes de la fosa posterior).[1]
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad