El tratamiento está dirigido a cualquier tipo de trastorno subyacente identificado mientras que el tratamiento complementario está dirigido a los síntomas. Generalmente se recomienda la hospitalización para determinar la etiología cuando sea posible, observar si hay complicaciones como el taponamiento cardíaco y evaluar la respuesta al tratamiento.
Tratamiento inicial de pacientes con sospecha de pericarditis
Cualquier paciente con una presentación clínica que sugiera una etiología subyacente debe ser ingresado en el hospital para pruebas diagnósticas adicionales y para recibir tratamiento.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Los pacientes con al menos un factor de mal pronóstico (a continuación, factores de riesgo principales y secundarios) también deben ser admitidos.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Principales factores de riesgo:
Fiebre alta (es decir, >38°C [>100.4°F])
Evolución subaguda (es decir, síntomas durante varios días sin un inicio claro de la fase aguda)
Evidencia de un derrame pericárdico importante (es decir, espacio diastólico libre de eco >20 mm)
Taponamiento cardíaco
Falta de respuesta a los antiinflamatorios no esteroideos (AINE) durante 7 días
Factores secundarios de riesgo:
Los pacientes con cualquiera de estos factores de riesgo merecen una observación y seguimiento cuidadosos. Algunos pacientes sin ninguna de estas características pueden ser tratados como pacientes ambulatorios si se considera adecuado. En estos casos, el paciente debe comenzar el tratamiento (es decir, antiinflamatorios empíricos) con un seguimiento después de 1 semana para evaluar la respuesta al tratamiento.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Derrame pericárdico
Si hay un derrame pericárdico, la pericardiocentesis está indicada en el taponamiento clínico, si existe una alta sospecha de pericarditis neoplásica o purulenta, o si el derrame es grande o sintomático.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
En ausencia de estas indicaciones, se inicia un tratamiento médico según lo determine la causa.
Enfermedad purulenta
La pericarditis purulenta es, de inmediato, potencialmente mortal y requiere confirmación inmediata del diagnóstico mediante una pericardiocentesis urgente. Se debe examinar el líquido pericárdico para detectar causas bacterianas, fúngicas y tuberculosas, y se debe extraer sangre para realizar un cultivo.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Si se sospecha de pericarditis purulenta, es obligatorio realizar una pericardiocentesis percutánea de urgencia con enjuague de la cavidad pericárdica y uso de antibióticos intravenosos. Se recomienda el tratamiento empírico con antibióticos intravenosos hasta que se disponga de resultados microbiológicos.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Hay datos limitados disponibles para guiar la selección de antibióticos, pero los expertos suelen recomendar un régimen que contenga un antibiótico antiestafilocócico. La elección de los antibióticos dependerá de varios factores, incluidos los patrones de resistencia locales y la prevalencia de SARM. Siga los protocolos locales y busque asesoramiento sobre microbiología o enfermedades infecciosas. El tratamiento empírico debe cambiarse a un tratamiento personalizado en función de los agentes patógenos subyacentes identificados a partir de los hemocultivos y líquidos pericárdicos.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Se debe continuar el tratamiento con antibióticos sistémicos hasta que la fiebre y los signos clínicos de infección, incluida la leucocitosis, se hayan resuelto.[3]Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part I: idiopathic and infectious pericarditis. J Cardiovasc Med (Hagerstown). 2010 Oct;11(10):712-22.
http://www.ncbi.nlm.nih.gov/pubmed/20736783?tool=bestpractice.com
También se debe iniciar un AINE en el momento del diagnóstico para el tratamiento de los síntomas con un inhibidor de la bomba de protones para reducir los efectos adversos gastrointestinales; la dosis debe reducirse gradualmente después de 1 a 2 semanas según los síntomas.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[14]Little WC, Freeman GL. Pericardial disease. Circulation. 2006 Mar 28;113(12):1622-32.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.105.561514
http://www.ncbi.nlm.nih.gov/pubmed/16567581?tool=bestpractice.com
Se puede considerar el paracetamol o un opioide si los AINE no son eficaces o están contraindicados. La colchicina solo debe usarse con precaución en pacientes con pericarditis purulenta, ya que puede interferir con la función leucocitaria y la eliminación de infecciones.[54]McEwan T, Robinson PC. A systematic review of the infectious complications of colchicine and the use of colchicine to treat infections. Semin Arthritis Rheum. 2021 Feb;51(1):101-12.
https://www.sciencedirect.com/science/article/pii/S0049017220302961
http://www.ncbi.nlm.nih.gov/pubmed/33360321?tool=bestpractice.com
También es necesario realizar un drenaje quirúrgico abierto a través de una pericardiectomía subxifoidea.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
La pericardiectomía en estos pacientes es necesaria ante la presencia de sacos o adherencias densas, bacteriemia persistente, taponamiento recurrente o progresión a una presentación constrictiva.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[37]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Cirugía abierta en un bebé con pericarditis purulenta; la flecha indica el abscesoKaruppaswamy V, Shauq A, Alphonso N. BMJ Case Reports 2009; doi:10.1136/bcr.2007.136564 [Citation ends].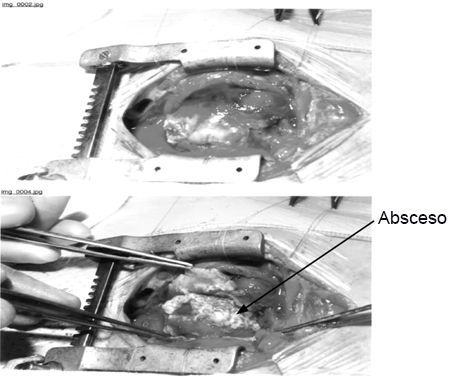
Se recomienda no realizar ejercicio físico hasta que desparezca el dolor torácico y que los marcadores de inflamación se hayan normalizado.[55]Kim JH, Baggish AL, Levine BD, et al. Clinical considerations for competitive sports participation for athletes with cardiovascular abnormalities: a scientific statement from the American Heart Association and American College of Cardiology. Circulation. 2025 Mar 18;151(11):e716-61.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001297
http://www.ncbi.nlm.nih.gov/pubmed/39973614?tool=bestpractice.com
A menudo se considera adecuado un mínimo de 3 meses (y se recomienda para pacientes que practican deportes competitivos), pero se pueden considerar períodos más cortos de restricción del ejercicio dependiendo de las características del paciente y de la enfermedad (p. ej., no deportistas y/o cuadro clínico leve).[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[14]Little WC, Freeman GL. Pericardial disease. Circulation. 2006 Mar 28;113(12):1622-32.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.105.561514
http://www.ncbi.nlm.nih.gov/pubmed/16567581?tool=bestpractice.com
[37]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[56]Pelliccia A, Solberg EE, Papadakis M, et al. Recommendations for participation in competitive and leisure time sport in athletes with cardiomyopathies, myocarditis, and pericarditis: position statement of the Sport Cardiology Section of the European Association of Preventive Cardiology (EAPC). Eur Heart J. 2019 Jan 1;40(1):19-33.
http://www.ncbi.nlm.nih.gov/pubmed/30561613?tool=bestpractice.com
Enfermedad no purulenta: primera presentación
Los AINE se administran para aliviar los síntomas.[16]Khandaker MH, Espinosa RE, Nishimura RA, et al. Pericardial disease: diagnosis and management. Mayo Clin Proc. 2010 Jun;85(6):572-93.
http://www.ncbi.nlm.nih.gov/pubmed/20511488?tool=bestpractice.com
[20]Imazio M, Gaita F, LeWinter M. Evaluation and treatment of pericarditis: a systematic review. JAMA. 2015 Oct 13;314(14):1498-506.
https://iris.unito.it/handle/2318/1576078#.XAFHbdv7S70
http://www.ncbi.nlm.nih.gov/pubmed/26461998?tool=bestpractice.com
[37]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[57]Galluzzo A, Imazio M. Advances in medical therapy for pericardial diseases. Expert Rev Cardiovasc Ther. 2018 Sep;16(9):635-43.
http://www.ncbi.nlm.nih.gov/pubmed/30103638?tool=bestpractice.com
Estos reducen la fiebre, el dolor torácico y la inflamación, pero no previenen el taponamiento, la constricción, ni la pericarditis recurrente.[37]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[38]Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009 Dec;6(12):743-51.
http://www.ncbi.nlm.nih.gov/pubmed/19859068?tool=bestpractice.com
Los AINE se administran con un inhibidor de la bomba de protones para disminuir el riesgo de efectos adversos gastrointestinales (p. ej., formación de úlceras); considere reducir la dosis después de 1 a 2 semanas según los síntomas.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[14]Little WC, Freeman GL. Pericardial disease. Circulation. 2006 Mar 28;113(12):1622-32.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.105.561514
http://www.ncbi.nlm.nih.gov/pubmed/16567581?tool=bestpractice.com
El ibuprofeno se utiliza con frecuencia debido a su perfil favorable de efectos adversos en comparación con otros fármacos de esta clase; sin embargo, la elección del fármaco debe basarse en las características del paciente (p. ej., contraindicaciones, eficacia previa o efectos adversos) y la experiencia del médico.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[18]Chiabrando JG, Bonaventura A, Vecchié A, et al. Management of acute and recurrent pericarditis: JACC State-of-the-Art Review. J Am Coll Cardiol. 2020 Jan 7;75(1):76-92.
https://www.jacc.org/doi/10.1016/j.jacc.2019.11.021
http://www.ncbi.nlm.nih.gov/pubmed/31918837?tool=bestpractice.com
Se prefiere el ácido acetilsalicílico si se requiere para síntomas persistentes debido a pericarditis temprana o pericarditis tardía después de un infarto de miocardio (IM), ya que otros AINE afectan negativamente la curación del miocardio y por su actividad antiplaquetaria. Los glucocorticoides y los AINE (distintos del ácido acetilsalicílico) no están indicados para tratar la pericarditis posterior al IM porque pueden causar daño.[58]Rao SV, O'Donoghue ML, Ruel M, et al. 2025 ACC/AHA/ACEP/NAEMSP/SCAI guideline for the management of patients with acute coronary syndromes: a report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2025 Apr;151(13):e771-862.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001309
http://www.ncbi.nlm.nih.gov/pubmed/40014670?tool=bestpractice.com
Si los AINE o el ácido acetilsalicílico en dosis altas no son eficaces o están contraindicados, también se puede considerar el paracetamol o un opioide.
La colchicina se recomienda como un tratamiento suplementario a los AINE de primera línea ya que mejora la respuesta, disminuye el número de recurrencias y aumenta las tasas de remisión.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[59]Andreis A, Imazio M, Casula M, et al. Colchicine efficacy and safety for the treatment of cardiovascular diseases. Intern Emerg Med. 2021 Sep;16(6):1691-700.
https://pmc.ncbi.nlm.nih.gov/articles/PMC7947153
http://www.ncbi.nlm.nih.gov/pubmed/33704674?tool=bestpractice.com
Se administra durante 3 meses en este entorno.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[20]Imazio M, Gaita F, LeWinter M. Evaluation and treatment of pericarditis: a systematic review. JAMA. 2015 Oct 13;314(14):1498-506.
https://iris.unito.it/handle/2318/1576078#.XAFHbdv7S70
http://www.ncbi.nlm.nih.gov/pubmed/26461998?tool=bestpractice.com
[57]Galluzzo A, Imazio M. Advances in medical therapy for pericardial diseases. Expert Rev Cardiovasc Ther. 2018 Sep;16(9):635-43.
http://www.ncbi.nlm.nih.gov/pubmed/30103638?tool=bestpractice.com
[60]Bayes-Genis A, Adler Y, de Luna AB, et al. Colchicine in pericarditis. Eur Heart J. 2017 Jun 7;38(22):1706-9.
http://www.ncbi.nlm.nih.gov/pubmed/30052886?tool=bestpractice.com
Se debe considerar la adición de colchicina en pacientes con síndromes de lesión poscardiotomía (p.ej., el síndrome de Dressler, que generalmente ocurre 1 a 2 semanas después de un infarto de miocardio; o después de la cirugía cardíaca), siempre y cuando no se presenten contraindicaciones y se tolere bien. Se recomienda la administración preventiva durante 1 mes. Se debe considerar un seguimiento cuidadoso con ecocardiografía cada 6-12 meses, de acuerdo con las características clínicas y los síntomas para descartar una posible evolución hacia la pericarditis constrictiva.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
En casos de pericarditis idiopática o viral, si el dolor torácico no ha desparecido después de 2 semanas, se puede considerar la administración de un corticosteroide como una opción en pacientes que no responden a la terapia antiinflamatoria, o en pacientes en los que está contraindicado un AINE, una vez que se haya descartado la causa infecciosa. Los corticosteroides no se recomiendan en pacientes con pericarditis viral debido al riesgo de reactivación de la infección viral y de la inflamación en curso. Los corticosteroides también se pueden utilizar cuando existe una indicación específica para su uso (p.ej., la presencia de una enfermedad autoinmune). Se utilizan en combinación con la colchicina para esta indicación. Se prefiere el uso de antiinflamatorios no esteroideos (AINE) en comparación con los corticosteroides debido a los riesgos de promover enfermedades crónicas y/o recurrentes, y a los efectos adversos.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Si se usan, son preferibles las dosis bajas a moderadas a las dosis altas.[18]Chiabrando JG, Bonaventura A, Vecchié A, et al. Management of acute and recurrent pericarditis: JACC State-of-the-Art Review. J Am Coll Cardiol. 2020 Jan 7;75(1):76-92.
https://www.jacc.org/doi/10.1016/j.jacc.2019.11.021
http://www.ncbi.nlm.nih.gov/pubmed/31918837?tool=bestpractice.com
La dosis inicial debe mantenerse hasta que los síntomas hayan desaparecido y el nivel de proteína C-reactiva se haya normalizado. Una vez que esto se logra, se puede disminuir la dosis gradualmente.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Además del tratamiento anterior, también se debe tratar la causa subyacente, si se conoce. Las causas subyacentes pueden incluir infecciones virales (p. ej., virus Coxsackie A9, B1-4, Echo 8, paperas, virus de Epstein-Barr, citomegalovirus, varicela, rubéola, virus de la inmunodeficiencia humana [VIH], Parvo-19, SARS-CoV-2), tuberculosis (una causa frecuente en los países en vías de desarrollo), procesos inmunológicos secundarios (p.ej., fiebre reumática, síndrome poscardiotomía, síndrome post-IM), trastornos metabólicos (p. ej., uremia, mixedema), radioterapia, cirugía cardíaca, intervenciones cardíacas percutáneas, enfermedades autoinmunitarias sistémicas (p.ej., artritis reumatoide, esclerosis sistémica, artritis reactiva, fiebre mediterránea familiar, vasculitis sistémica, enfermedad inflamatoria intestinal), infecciones bacterianas, fúngicas y parasitarias, traumatismo, ciertos fármacos y neoplasias.
En pacientes con pericarditis tuberculosa, el tratamiento de primera línea es el tratamiento de la tuberculosis durante 4-6 semanas.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[3]Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part I: idiopathic and infectious pericarditis. J Cardiovasc Med (Hagerstown). 2010 Oct;11(10):712-22.
http://www.ncbi.nlm.nih.gov/pubmed/20736783?tool=bestpractice.com
[16]Khandaker MH, Espinosa RE, Nishimura RA, et al. Pericardial disease: diagnosis and management. Mayo Clin Proc. 2010 Jun;85(6):572-93.
http://www.ncbi.nlm.nih.gov/pubmed/20511488?tool=bestpractice.com
[37]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[61]Lotrionte M, Biondi-Zoccai G, Imazio M, et al. International collaborative systematic review of controlled clinical trials on pharmacologic treatments for acute pericarditis and its recurrences. Am Heart J. 2010 Oct;160(4):662-70.
http://www.ncbi.nlm.nih.gov/pubmed/20934560?tool=bestpractice.com
Cuando se confirma pericarditis tuberculosa en una zona no endémica, es eficaz un régimen adecuado de 6 meses; no se requiere terapia empírica en ausencia de un diagnóstico establecido en zonas no endémicas.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Las terapias suplementarias como la colchicina, los corticosteroides y la inmunoterapia no han demostrado ser beneficiosas.[62]Mayosi BM, Ntsekhe M, Bosch J, et al; IMPI Trial Investigators. Prednisolone and Mycobacterium indicus pranii in tuberculous pericarditis. N Engl J Med. 2014 Sep 18;371(12):1121-30.
https://www.nejm.org/doi/10.1056/NEJMoa1407380
http://www.ncbi.nlm.nih.gov/pubmed/25178809?tool=bestpractice.com
[63]George IA, Thomas B, Sadhu JS. Systematic review and meta-analysis of adjunctive corticosteroids in the treatment of tuberculous pericarditis. Int J Tuberc Lung Dis. 2018 May 1;22(5):551-6.
http://www.ncbi.nlm.nih.gov/pubmed/29663961?tool=bestpractice.com
[64]Isiguzo G, Du Bruyn E, Howlett P, et al. Diagnosis and management of tuberculous pericarditis: what is new? Curr Cardiol Rep. 2020 Jan 15;22(1):2.
https://pmc.ncbi.nlm.nih.gov/articles/PMC7222865
http://www.ncbi.nlm.nih.gov/pubmed/31940097?tool=bestpractice.com
[65]Liebenberg JJ, Dold CJ, Olivier LR. A prospective investigation into the effect of colchicine on tuberculous pericarditis. Cardiovasc J Afr. 2016 Nov/Dec;27(6):350-5.
https://cvja.co.za/onlinejournal/vol27/vol27_issue6/files/assets/basic-html/page-20.html
http://www.ncbi.nlm.nih.gov/pubmed/27965998?tool=bestpractice.com
Sin embargo, se pueden considerar los corticosteroides en pacientes con pericarditis tuberculosa que son VIH negativos.[66]Wiysonge CS, Ntsekhe M, Thabane L, et al. Interventions for treating tuberculous pericarditis. Cochrane Database Syst Rev. 2017 Sep 13;(9):CD000526.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD000526.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/28902412?tool=bestpractice.com
[  ]
What are the benefits and harms of steroids for people with tuberculous pericarditis?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1937/fullMostrarme la respuesta La pericardiectomía se recomienda si el paciente no mejora, o si su salud se deteriora después de 4-8 semanas de tratamiento contra la tuberculosis.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
La mayoría de los pacientes con pericarditis urémica responden a la diálisis intensiva en 1-2 semanas. Las enfermedades autoinmunitarias se tratan con corticosteroides y/u otros tratamientos inmunosupresores según cuál sea la afección específica. El tratamiento de las neoplasias puede implicar cualquier combinación de radioterapia, quimioterapia o cirugía, según cuál sea el tipo de tumor identificado.[37]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[38]Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009 Dec;6(12):743-51.
http://www.ncbi.nlm.nih.gov/pubmed/19859068?tool=bestpractice.com
Los pacientes con pericarditis viral pueden beneficiarse de una terapia antiviral específica; sin embargo, se debe consultar con un especialista en enfermedades infecciosas.
]
What are the benefits and harms of steroids for people with tuberculous pericarditis?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1937/fullMostrarme la respuesta La pericardiectomía se recomienda si el paciente no mejora, o si su salud se deteriora después de 4-8 semanas de tratamiento contra la tuberculosis.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
La mayoría de los pacientes con pericarditis urémica responden a la diálisis intensiva en 1-2 semanas. Las enfermedades autoinmunitarias se tratan con corticosteroides y/u otros tratamientos inmunosupresores según cuál sea la afección específica. El tratamiento de las neoplasias puede implicar cualquier combinación de radioterapia, quimioterapia o cirugía, según cuál sea el tipo de tumor identificado.[37]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[38]Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009 Dec;6(12):743-51.
http://www.ncbi.nlm.nih.gov/pubmed/19859068?tool=bestpractice.com
Los pacientes con pericarditis viral pueden beneficiarse de una terapia antiviral específica; sin embargo, se debe consultar con un especialista en enfermedades infecciosas.
Se recomienda no realizar ejercicio físico hasta que desparezca el dolor torácico y que los marcadores de inflamación se hayan normalizado.[55]Kim JH, Baggish AL, Levine BD, et al. Clinical considerations for competitive sports participation for athletes with cardiovascular abnormalities: a scientific statement from the American Heart Association and American College of Cardiology. Circulation. 2025 Mar 18;151(11):e716-61.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001297
http://www.ncbi.nlm.nih.gov/pubmed/39973614?tool=bestpractice.com
A menudo se considera adecuado un mínimo de 3 meses (y se recomienda para quienes participan en deportes competitivos), pero se pueden considerar períodos más cortos de restricción del ejercicio dependiendo de las características del paciente y de la enfermedad (p. ej., no deportistas y/o cuadro clínico leve).[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[14]Little WC, Freeman GL. Pericardial disease. Circulation. 2006 Mar 28;113(12):1622-32.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.105.561514
http://www.ncbi.nlm.nih.gov/pubmed/16567581?tool=bestpractice.com
[37]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[56]Pelliccia A, Solberg EE, Papadakis M, et al. Recommendations for participation in competitive and leisure time sport in athletes with cardiomyopathies, myocarditis, and pericarditis: position statement of the Sport Cardiology Section of the European Association of Preventive Cardiology (EAPC). Eur Heart J. 2019 Jan 1;40(1):19-33.
http://www.ncbi.nlm.nih.gov/pubmed/30561613?tool=bestpractice.com
Enfermedad no purulenta: recurrente
Los pacientes con pericarditis recurrente son tratados con un AINE más colchicina, además de restringir el ejercicio físico. El tratamiento con AINE debe continuar hasta que desaparezcan los síntomas y el tratamiento con colchicina debe continuar durante 6 meses para prevenir cualquier recurrencia. Se puede considerar una duración más prolongada del tratamiento con colchicina en casos resistentes. Se deben utilizar los niveles de PCR para guiar la terapia y la respuesta. Una vez que la PCR se ha normalizado, se puede disminuir gradualmente la terapia farmacológica, en función de los síntomas y el nivel de PCR.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Para pacientes que no responden a un AINE más colchicina, se puede considerar el tratamiento con corticosteroides, al igual que para los pacientes en la presentación inicial. Las terapias de tercera línea en la enfermedad recurrente son los inmunosupresores, incluida la inmunoglobulina intravenosa (IGIV), los inhibidores de la interleucina-1 (anakinra y rilonacept) y la azatioprina.[67]Imazio M, Lazaros G, Gattorno M, et al. Anti-interleukin-1 agents for pericarditis: a primer for cardiologists. Eur Heart J. 2022 Aug 14;43(31):2946-57.
https://academic.oup.com/eurheartj/article/43/31/2946/6370991
http://www.ncbi.nlm.nih.gov/pubmed/34528670?tool=bestpractice.com
Todos están fuera de etiqueta para la pericarditis, excepto rilonacept, que está aprobado para la pericarditis recurrente (pero no para las primeras presentaciones).[18]Chiabrando JG, Bonaventura A, Vecchié A, et al. Management of acute and recurrent pericarditis: JACC State-of-the-Art Review. J Am Coll Cardiol. 2020 Jan 7;75(1):76-92.
https://www.jacc.org/doi/10.1016/j.jacc.2019.11.021
http://www.ncbi.nlm.nih.gov/pubmed/31918837?tool=bestpractice.com
[42]Kumar S, Khubber S, Reyaldeen R, et al. Advances in imaging and targeted therapies for recurrent pericarditis: a review. JAMA Cardiol. 2022 Sep 1;7(9):975-85.
http://www.ncbi.nlm.nih.gov/pubmed/35976625?tool=bestpractice.com
Estas terapias deben utilizarse en interconsulta clínica con un reumatólogo.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[20]Imazio M, Gaita F, LeWinter M. Evaluation and treatment of pericarditis: a systematic review. JAMA. 2015 Oct 13;314(14):1498-506.
https://iris.unito.it/handle/2318/1576078#.XAFHbdv7S70
http://www.ncbi.nlm.nih.gov/pubmed/26461998?tool=bestpractice.com
[57]Galluzzo A, Imazio M. Advances in medical therapy for pericardial diseases. Expert Rev Cardiovasc Ther. 2018 Sep;16(9):635-43.
http://www.ncbi.nlm.nih.gov/pubmed/30103638?tool=bestpractice.com
[68]Vianello F, Cinetto F, Cavraro M, et al. Azathioprine in isolated recurrent pericarditis: a single centre experience. Int J Cardiol. 2011 Mar 17;147(3):477-8.
http://www.ncbi.nlm.nih.gov/pubmed/21296434?tool=bestpractice.com
[69]Imazio M, Lazaros G, Picardi E, et al. Intravenous human immunoglobulins for refractory recurrent pericarditis: a systematic review of all published cases. J Cardiovasc Med (Hagerstown). 2016 Apr;17(4):263-9.
http://www.ncbi.nlm.nih.gov/pubmed/26090917?tool=bestpractice.com
[70]Emmi G, Urban ML, Imazio M, et al. Use of interleukin-1 blockers in pericardial and cardiovascular diseases. Curr Cardiol Rep. 2018 Jun 14;20(8):61.
http://www.ncbi.nlm.nih.gov/pubmed/29904899?tool=bestpractice.com
[71]Brucato A, Imazio M, Gattorno M, et al. Effect of anakinra on recurrent pericarditis among patients with colchicine resistance and corticosteroid dependence: the AIRTRIP randomized clinical trial. JAMA. 2016 Nov 8;316(18):1906-12.
https://jamanetwork.com/journals/jama/fullarticle/2579869
http://www.ncbi.nlm.nih.gov/pubmed/27825009?tool=bestpractice.com
Se requieren más estudios.
Se recomienda la pericardiotomía en pacientes con recurrencia persistente y sintomática, refractaria a todos los tratamientos médicos.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
En la pericarditis tuberculosa, a los pacientes que presentan derrames recurrentes o evidencia de fisiología constrictiva a pesar del tratamiento médico, se los trata quirúrgicamente con pericardiectomía.[3]Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part I: idiopathic and infectious pericarditis. J Cardiovasc Med (Hagerstown). 2010 Oct;11(10):712-22.
http://www.ncbi.nlm.nih.gov/pubmed/20736783?tool=bestpractice.com
Se recomienda especialmente si el estado del paciente no mejora o su salud se deteriora después de 4-8 semanas de tratamiento contra la tuberculosis. Se recomiendan fármacos antituberculosos estándar durante 6 meses para la prevención de la constricción pericárdica tuberculosa.[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Pericardiectomía en un paciente varón de 56 años con pericarditis constrictiva cálcica idiopática. El pericardio está engrosado y calcificadoPatanwala I, Crilley J, Trewby PN. BMJ Case Reports 2009; doi:10.1136/bcr.06.2008.0015 [Citation ends].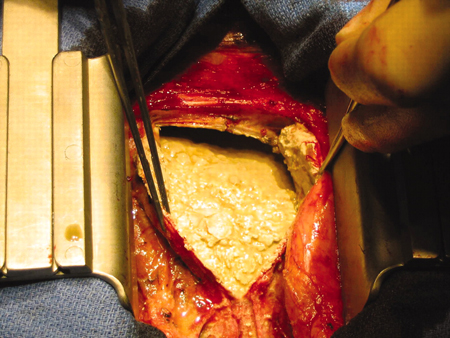
La pericardiectomía también puede ser necesaria para el tratamiento de la pericarditis no tuberculosa recurrente refractaria a las terapias estándar, cuando hay constricción (p. ej., después de una cirugía cardíaca o radioterapia, o pericarditis constrictiva idiopática).[42]Kumar S, Khubber S, Reyaldeen R, et al. Advances in imaging and targeted therapies for recurrent pericarditis: a review. JAMA Cardiol. 2022 Sep 1;7(9):975-85.
http://www.ncbi.nlm.nih.gov/pubmed/35976625?tool=bestpractice.com
[72]Tzani A, Doulamis IP, Tzoumas A, et al. Meta-analysis of population characteristics and outcomes of patients undergoing pericardiectomy for constrictive pericarditis. Am J Cardiol. 2021 May 1;146:120-7.
http://www.ncbi.nlm.nih.gov/pubmed/33539860?tool=bestpractice.com
Se recomienda no realizar ejercicio físico hasta que desparezca el dolor torácico y que los marcadores de inflamación se hayan normalizado.[55]Kim JH, Baggish AL, Levine BD, et al. Clinical considerations for competitive sports participation for athletes with cardiovascular abnormalities: a scientific statement from the American Heart Association and American College of Cardiology. Circulation. 2025 Mar 18;151(11):e716-61.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001297
http://www.ncbi.nlm.nih.gov/pubmed/39973614?tool=bestpractice.com
A menudo se considera adecuado un mínimo de 3 meses (y se recomienda para pacientes que practican deportes competitivos), pero se pueden considerar períodos más cortos de restricción del ejercicio dependiendo de las características del paciente y de la enfermedad (p. ej., no deportistas y/o cuadro clínico leve).[1]Adler Y, Charron P, Imazio M, et al; ESC Scientific Document Group. 2015 ESC guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
https://academic.oup.com/eurheartj/article/36/42/2921/2293375
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[14]Little WC, Freeman GL. Pericardial disease. Circulation. 2006 Mar 28;113(12):1622-32.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.105.561514
http://www.ncbi.nlm.nih.gov/pubmed/16567581?tool=bestpractice.com
[37]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[56]Pelliccia A, Solberg EE, Papadakis M, et al. Recommendations for participation in competitive and leisure time sport in athletes with cardiomyopathies, myocarditis, and pericarditis: position statement of the Sport Cardiology Section of the European Association of Preventive Cardiology (EAPC). Eur Heart J. 2019 Jan 1;40(1):19-33.
http://www.ncbi.nlm.nih.gov/pubmed/30561613?tool=bestpractice.com

 ]
La pericardiectomía se recomienda si el paciente no mejora, o si su salud se deteriora después de 4-8 semanas de tratamiento contra la tuberculosis.[1] La mayoría de los pacientes con pericarditis urémica responden a la diálisis intensiva en 1-2 semanas. Las enfermedades autoinmunitarias se tratan con corticosteroides y/u otros tratamientos inmunosupresores según cuál sea la afección específica. El tratamiento de las neoplasias puede implicar cualquier combinación de radioterapia, quimioterapia o cirugía, según cuál sea el tipo de tumor identificado.[37][38] Los pacientes con pericarditis viral pueden beneficiarse de una terapia antiviral específica; sin embargo, se debe consultar con un especialista en enfermedades infecciosas.
]
La pericardiectomía se recomienda si el paciente no mejora, o si su salud se deteriora después de 4-8 semanas de tratamiento contra la tuberculosis.[1] La mayoría de los pacientes con pericarditis urémica responden a la diálisis intensiva en 1-2 semanas. Las enfermedades autoinmunitarias se tratan con corticosteroides y/u otros tratamientos inmunosupresores según cuál sea la afección específica. El tratamiento de las neoplasias puede implicar cualquier combinación de radioterapia, quimioterapia o cirugía, según cuál sea el tipo de tumor identificado.[37][38] Los pacientes con pericarditis viral pueden beneficiarse de una terapia antiviral específica; sin embargo, se debe consultar con un especialista en enfermedades infecciosas.