Abordaje
Se deberá sospechar de trombocitopenia inducida por heparina (TIH) cuando la manifestación inicial de un paciente es una nueva trombocitopenia o una trombosis, o ambas, en el contexto de una sospecha o una confirmación de exposición a la heparina (es decir, heparina no fraccionada, heparina de bajo peso molecular [HBPM], o más raramente, fondaparinux) dentro de los últimos 100 días, particularmente en el contexto de cirugía cardíaca u ortopédica recientes. También se deberá considerar TIH cuando la manifestación inicial de un paciente es una necrosis hemorrágica suprarrenal (secundaria a trombosis venosa suprarrenal), lesiones cutáneas necrotizantes en los sitios de inyección de heparina, o bien una reacción sistémica aguda en el contexto de exposición a heparina o HBPM dentro de los últimos 100 días.
El diagnóstico requiere la combinación de un cuadro clínico compatible y la confirmación de laboratorio de la presencia de anticuerpos asociados con TIH que activan las plaquetas dependientes de la heparina. La presencia de anticuerpos asociados con TIH solamente, sin manifestaciones clínicas, no es suficiente para diagnosticar TIH.
Cuadro clínico
El primer paso es determinar la probabilidad de que un paciente padezca trombocitopenia inducida por heparina (TIH) en base a los criterios clínicos. Esto incluye una revisión minuciosa de los antecedentes de exposición a la heparina del paciente (es decir, heparina no fraccionada, heparina de bajo peso molecular [HBPM] o fondaparinux). El riesgo de trombocitopenia inducida por heparina (TIH), según el tipo de heparina, del más alto al más bajo, es el siguiente: heparina no fraccionada >HBPM>fondaparinux.[16][32]
[  ]
El fondaparinux, un anticoagulante pentasacárido, no suele estimular la unión de anticuerpos al factor plaquetario 4 (PF4), a pesar de su similitud estructural con la heparina, debido a una reactividad cruzada nula o débil. Por lo tanto, el fondaparinux presenta un riesgo muy bajo de inducir TIH. Los estudios observacionales informan del uso satisfactorio de fondaparinux para tratar la TIH, y se considera un anticoagulante no heparínico.[2][3]
]
El fondaparinux, un anticoagulante pentasacárido, no suele estimular la unión de anticuerpos al factor plaquetario 4 (PF4), a pesar de su similitud estructural con la heparina, debido a una reactividad cruzada nula o débil. Por lo tanto, el fondaparinux presenta un riesgo muy bajo de inducir TIH. Los estudios observacionales informan del uso satisfactorio de fondaparinux para tratar la TIH, y se considera un anticoagulante no heparínico.[2][3]
La ausencia de enfermedades o medicamentos que causan trombocitopenia aumenta la probabilidad de TIH. El hecho de poseer antecedentes recientes de cirugía (especialmente ortopédica o cardiovascular) o de traumatismo aumenta la probabilidad de TIH en pacientes expuestos a heparina. Los pacientes con antecedentes de TIH que vuelven a exponerse a heparina durante al menos 4 días poseen riesgo de recurrencia.
Son frecuentes las características consecuentes con un evento tromboembólico venoso o arterial (p. ej., trombosis venosa profunda (TVP), embolia pulmonar [EP], accidente cerebrovascular, infarto de miocardio [IM]). Estas incluyen: nuevo edema unilateral de la pierna, dolor a la palpación o decoloración (TVP); dolor torácico, taquipnea, hipotensión o taquicardia (EP o IM); déficits neurológicos focales (accidente cerebrovascular).
Pueden aparecer fiebre, escalofríos moderados, taquicardia, hipertensión, disnea o paro cardiorrespiratorio dentro de los 30 minutos posteriores a la dosis de heparina, y suelen acompañarse de una disminución abrupta del recuento de plaquetas.
Se puede observar necrosis en la exploración física en los sitios de la inyección de heparina. El sangrado en pacientes con TIH es poco frecuente y es posible que no haya signos de sangrado o que estos sean mínimos (p. ej., petequias, equimosis). La manifestación inicial de los pacientes con necrosis hemorrágica suprarrenal puede ser dolor abdominal, hipotensión refractaria y crisis adisoniana. La manifestación inicial de los pacientes con trombosis venosa cerebral puede ser cefalea, náuseas, vómitos o déficits neurológicos, o cualquier combinación de todas estas. Con muy poca frecuencia, la manifestación inicial de pacientes con TVP provocada por TIH es la gangrena en las extremidades (como consecuencia de un tratamiento inadecuado con un antagonista de la vitamina K).[7][Figure caption and citation for the preceding image starts]: Gangrena venosa de las extremidades en el pie izquierdo en un caso de TIH: (A) aspecto dorsal (B) aspecto medial y (C) aspecto plantarRozati H, Shah SP, Peng YY. Lower limb gangrene postcardiac surgery. BMJ Case Reports. 2013; doi:10.1136/bcr-2012-008362 [Citation ends].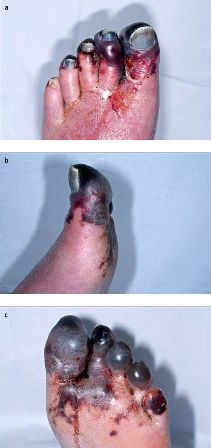
Herramientas de predicción clínica
Se han desarrollado varias herramientas de predicción clínica para ayudar a los médicos a determinar la probabilidad clínica de TIH (p. ej., el índice 4T, el índice TIH (HIT Expert Probability o HEP).
Si bien las reglas de predicción clínica difieren en cuanto a detalles específicos, todas se centran en varias características clave:
Magnitud de la disminución del recuento de plaquetas.
Momento en que se produce la disminución del recuento de plaquetas (u otro evento relacionado con la TIH) en relación con el inicio de la heparina.
Presencia o ausencia de explicaciones alternativas para la trombocitopenia.
El índice 4T ha sido objeto de una mayor evaluación que otras herramientas, y está recomendado por la American Society of Hematology:[35][36][37][38][39]
Se asignan puntos de 0-2 para las 4 categorías: magnitud de la trombocitopenia, momento del inicio de la disminución de plaquetas (u otras secuelas de la TIH), trombosis y otra explicación para la caída del recuento de plaquetas.
Probabilidad de TIH antes de la prueba:
Un índice bajo (0-3) indica una probabilidad <1% de TIH
Un índice intermedio (4-5) indica aproximadamente un 10% de probabilidad de TIH
Un índice alto (6-8) indica aproximadamente un 50% de probabilidad de TIH.
Un índice 4T alto típico sería un paciente que experimenta una caída del 50% en el recuento de plaquetas con un nadir ≥20 × 10⁹/L (>20 × 10³/microlitro) entre los días 5 y 10 de la exposición a la heparina al que se le detecta una nueva trombosis sin explicación alternativa que justifique la caída en el recuento de plaquetas.
Índice de probabilidad de expertos (HEP):[40]
Se asignan puntos de -3 a +3 para las 8 categorías: magnitud de la disminución del recuento de plaquetas, momento en que se produjo la disminución del recuento de plaquetas, recuento de plaquetas nadir, trombosis, necrosis cutánea, reacción sistémica aguda, sangrado y otras causas de trombocitopenia.
Confirmación de laboratorio de trombocitopenia inducida por heparina (TIH)
En todos los pacientes con sospecha de TIH debe solicitarse un hemograma completo, que suele mostrar un descenso del recuento de plaquetas. El momento fundamental es cuando se produce la disminución del recuento de plaquetas (que comienza desde el primer día de exposición a la heparina [día 0]). Un ejemplo sería un paciente que experimenta una disminución del 50% en el recuento de plaquetas con un nadir ≥20 × 10⁹/L (>20 × 10³/microlitro) entre los días 5 y 10 de la exposición a la heparina. El recuento de plaquetas no tiene que disminuir por debajo de 150 × 10⁹/L (150 × 10³/microlitro) para que se considere un caso de trombocitopenia inducida por heparina (TIH) (p. ej., una disminución del 50% o superior a partir del valor inicial durante el plazo de tiempo correcto continúa siendo motivo de sospecha de TIH aún si el nadir de plaquetas absoluto es >150 × 10⁹/L [>150 × 10³/microlitro]).
No es infrecuente que el recuento de plaquetas disminuya inicialmente después de la cirugía y luego aumente hasta un nivel superior al del recuento preoperatorio (trombocitosis de rebote). En estos casos, deberá considerarse el recuento de plaquetas de rebote postoperatorio como el nuevo recuento inicial para los pacientes cuando se determine la probabilidad clínica de TIH. La trombocitopenia en el contexto de pancitopenia reduce la probabilidad de TIH.
Se deben solicitar estudios de coagulación (es decir, el cociente internacional normalizado, el tiempo de tromboplastina parcial activada) en pacientes con sospecha de TIH para descartar coagulopatía. La TIH puede inducir coagulación intravascular diseminada en el 10% al 20% de pacientes; por lo tanto, la coagulopatía y los niveles bajos de fibrinógeno no descartan la TIH si por todo lo demás la situación clínica es coherente.[41]
Los pacientes para los que exista al menos una sospecha clínica intermedia de TIH (es decir, índice 4T ≥4) deberán someterse a pruebas para detectar anticuerpos asociados con TIH.[37] Un índice 4T bajo (es decir, ≤3) por sí solo tiene un alto valor predictivo negativo; las guías de práctica clínica recomiendan no realizar pruebas de laboratorio en estos pacientes.[37][42][43] Si, sin embargo, existe incertidumbre sobre el índice (p. ej., omisión de varios recuentos de plaquetas, antecedente de exposición reciente a la heparina poco claro, causas potenciales concurrentes de trombocitopenia), se deberá plantear la posibilidad de realizar pruebas para detectar TIH.[37][44]
Para confirmar la presencia de anticuerpos asociados con TIH se utiliza una amplia variedad de pruebas de laboratorio. Generalmente estos ensayos se clasifican en una de dos categorías:
En la mayoría de los centros clínicos se dispone de ensayos de antígenos (p. ej., ensayo inmunoenzimático [ELISA] antifactor plaquetario 4 [PF4]/H, H/PF4-PaGIA). Los ensayos con antígenos son muy sensibles (>99%), pero tienen una elevada tasa de falsos positivos. Los falsos positivos resultan de la detección de todos los tipos de anticuerpos asociados con TIH, independientemente de su capacidad para activar plaquetas.[45] Por ejemplo, hasta el 50% de los pacientes de cirugía cardiovascular desarrollarán anticuerpos asociados con TIH, pero solo el 2% de esos pacientes desarrollarán TIH.[11] Los ensayos ELISA que solo detectan anticuerpos IgG son más específicos para TIH; cuanto más alto sea el título del ensayo con antígenos, más alta será la probabilidad de que el paciente tenga anticuerpos activadores de plaquetas (es decir, mayor la probabilidad de que el paciente tenga TIH o mejor especificidad).[35] Algunos inmunoensayos rápidos que pueden proporcionar resultados en menos de 30 minutos parecen tener propiedades diagnósticas similares a las de los ELISA.[44][46]
Los ensayos funcionales (p. ej., ensayo de liberación de serotonina, activación plaquetaria inducida por heparina) se limitan a un número reducido de centros médicos, pero tienen una mejor especificidad en comparación con los ensayos con antígenos. Los ensayos funcionales detectan anticuerpos basados en sus propiedades de activación de plaquetas (es decir, anticuerpos que tienen más probabilidades de ser clínicamente significativos).[47] Estos ensayos tienen altas sensibilidad (>95%) y especificidad (>95%) para TIH; por lo tanto, en el contexto de un cuadro clínico compatible, un resultado positivo confirma la TIH y un resultado negativo la descarta.[10][48]
Dado que muchos centros no tienen acceso a ensayos funcionales, el diagnóstico se basa a menudo en la sospecha clínica de TIH (basada en el índice 4T) combinada con los resultados de los ensayos con antígenos, como se muestra en el cuadro que figura a continuación.[49]
[Figure caption and citation for the preceding image starts]: Combinación de cuadro clínico y evidencia de laboratorio de anticuerpos asociados con TIHCreado por el BMJ Knowledge Centre basado en la información de: Raschke RA, Gallo T, Curry SC, et al. Clinical effectiveness of a Bayesian algorithm for the diagnosis and management of heparin-induced thrombocytopenia. J Thromb Haemost. 2017 Aug;15(8):1640-5. [Citation ends].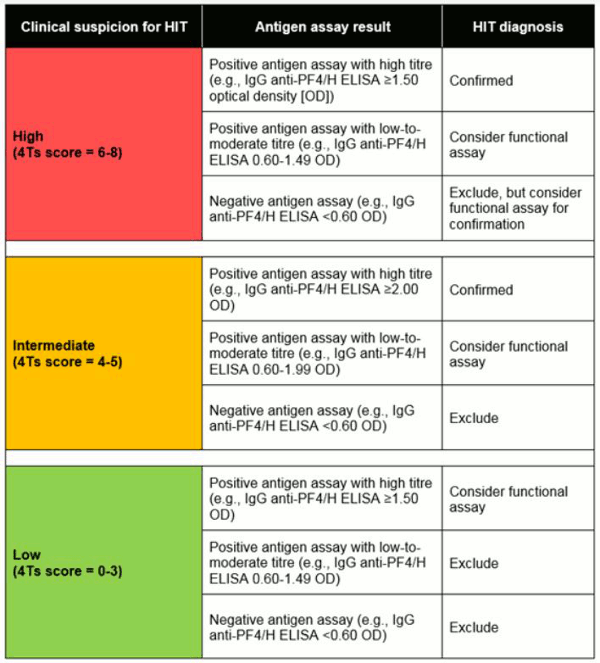
Estudios por imágenes
Se deberá solicitar un ultrasonido Doppler venoso para pacientes con sospecha de trombosis venosa profunda (TVP). Una nueva TVP (segmento venoso incompresible) o la extensión de una TVP reciente (segmento venoso incompresible que antes era totalmente compresible) aumentan la probabilidad de trombocitopenia inducida por heparina (TIH).[50]
Se deberá realizar una angiografía pulmonar por tomografía computarizada (APTC) o una gammagrafía de ventilación-perfusión (gammagrafía de V/P) en los pacientes cuando se sospecha embolia pulmonar y un venograma por tomografía computarizada cerebral (VTC) o venografía por resonancia magnética (VRM) de la cabeza en pacientes en los que se sospecha trombosis venosa cerebral.[50]
Se ha comunicado hasta un 50% de casos de trombosis en pacientes con TIH sin tratar.[51] En el contexto de TIH confirmada, la presencia de una TVP puede prolongar la duración del tratamiento.
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad