Этиология
Обструкция нижних дыхательных путей (ОНДП) обычно классифицируется на основе ее этиологии как злокачественная или незлокачественная. Хотя клиническая картина может быть похожей, злокачественную и незлокачественную скомпрометированность дыхательных путей следует рассматривать не как единую группу, а как совершенно несходные популяции.[28]
Злокачественная ОНДП
Злокачественная обструкция нижних дыхательных путей может возникать под действием 4 факторов: распространение прилегающей опухоли с инвазией дыхательных путей; первичная интралюминальная злокачественность; метастатическое эндобронхиальное заболевание; или сдавливание в результате соседнего процесса образования злокачественной опухоли (например, злокачественные опухоли средостения или лимфаденопатия, связанная с раком).[Figure caption and citation for the preceding image starts]: Обструкция нижних дыхательных путей: злокачественная обструкция правого бронхаИз коллекций Хосе Фернандо Сантакруза, дипломированного врача, члена Американской коллегии специалистов в области торакальной медицины, DAABIP, и Эрика Фолка, дипломированного врача, магистра наук; используется с разрешения [Citation ends].
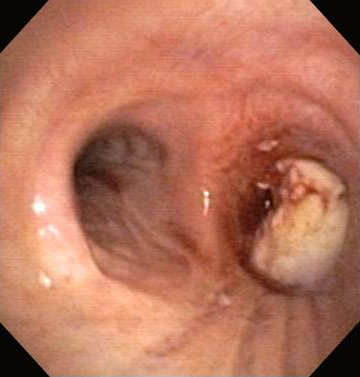
Наиболее распространенной причиной злокачественной ОНДП является прямое распространение из прилегающей опухоли, чаще всего бронхогенной карциномы.[1][2] Наиболее распространенным типом клеток является плоскоклеточная карцинома (ПКК), которая является причиной более половины случаев обструкции нижних дыхательных путей, связанных с не мелкоклеточным раком легкого.[29][30] Примерно 30 % всех пациентов с раком легкого в какой-то момент перенесут эндобронхиальное заболевание.[31][32]
Другие опухоли, обычно связанные с прилегающей эндобронхиальной инвазией, включают в себя злокачественные новообразования пищевода, гортани и щитовидной железы.[1]
Первичные опухоли дыхательных путей встречаются редко. ПКК и аденокистозная карцинома[33] служат причиной 70-86 % всех первичных трахеальных опухолей. К другим менее распространенным первичным злокачественным новообразованиям дыхательных путей относят карциноидные и мукоэпидермоидные опухоли. Являясь дистальными по отношению к основному килю, карциноидные опухоли служат причиной большинства первичных злокачественных новообразований дыхательных путей,[1][34] и примерно 75 % карциноидных опухолей передаются с центральным эндобронхиальным заболеванием.[33]
Эндотрахеальные и эндобронхиальные метастазы от отдаленных опухолей встречаются довольно редко. Зарегистрированная заболеваемость имеет очень широкий диапазон - от 2 % до 50 % всех легочных метастаз от экстраторакальных новообразований. Это несоответствие, вероятно, связано с используемыми изменяющимися определениями. Заболеваемость намного ниже, когда рассматриваются только отдаленные опухоли, которые метастазируют непосредственно в дыхательные пути.[3][35][36] Например, в 1 серии аутопсий пациентов с плотными опухолями метастазирующая опухоль в нижние дыхательные пути возникала только в 2 % случаев.[3][33]
Заболеваемость пациентов с экстраторакальным метастатическим эндобронхиальным заболеванием, представляющим собой симптоматическую ОНДП, неизвестна. Широкое разнообразие опухолей описано как такие, которые метастазируют непосредственно в дыхательные пути. Среди них наиболее распространенными причинами являются грудная, колоректальная карцинома, карцинома клетки почечного эпителия и карцинома щитовидной железы.[1][35][36][4]
Незлокачественная ОНДП
Незлокачественная трахеобронхиальная обструкция имеет широкий спектр этиологий, начиная с аспирации инородного тела и заканчивая связанным с ишемией сужением бронха после трансплантации легкого.
Вероятно, ятрогенная травма, связанная с эндотрахеальной трубкой (ЭТТ) или трахеостомией, является наиболее частой причиной доброкачественного трахеального сужения.[29][37][38][4]
Тем не менее, зарегистрированная частота стеноза трахеи варьируется в широком диапазоне. Если описывается только симптоматический стеноз трахеи (продемонстрированный при помощи визуализации или бронхоскопии), рассчитанный показатель составляет примерно 2%. Частота возникновения серьезных осложнений, связанных с интубацией, значительно уменьшилась с введением ЭТТ большого объема / низкого давления.[8] Важно отметить, что частота возникновения симптоматического стеноза трахеи после чрескожной трахеостомии сравнима с частотой возникновения после операций со вскрытием.[33]
Трахеальная обструкция на фоне искусственных дыхательных путей может проявляться в виде стриктур, маляции или грануляционной ткани. После трахеотомии стеноз может возникать над стомой, в стоме, на месте манжеты или на конце трубки.[29] Аналогично, после эндотрахеальной интубации, заболевание может появиться на месте баллона или на конце трубки.
Незлокачественные опухоли в дыхательных путях встречаются редко. Наиболее распространенными доброкачественными новообразованиями трахеи являются плоскоклеточные папилломы, которые обычно поражают гортань и бронхи, относительно редко - трахеи.[39] Ларинготрахеобронхиальный папилломатоз является редким заболеванием, при котором возникают многочисленные плоскоклеточные папилломы.[39] О наличии эндобронхиальной и легочной генерализации сообщается у 5 % пациентов с папилломатозом гортани[40] и она обычно вызвана ВПЧ-6 и ВПЧ-11.[33][Figure caption and citation for the preceding image starts]: Трахеально-бронхеальный папилломатозИз коллекций Хосе Фернандо Сантакруза, дипломированного врача, члена Американской коллегии специалистов в области торакальной медицины, DAABIP, и Эрика Фолка, дипломированного врача, магистра наук; используется с разрешения [Citation ends].
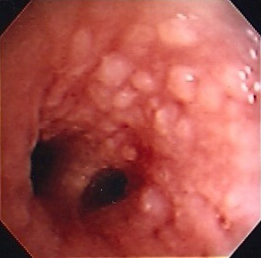
Эндобронхиальная гамартома - другая доброкачественная опухоль дыхательных путей, которая встречается редко.[41] Хотя гамартомы являются наиболее распространенными доброкачественными поражениями легких, только около 20 % имеют эндобронхиальные симптомы.[33]
Аутоиммунные заболевания (например, гранулематоз с полиангиитом, саркоидоз, язвенный колит) могут вызывать стеноз трахеи.[4]
Трахеобронхиальный стеноз также часто наблюдается после трансплантации легких, а бронхиальный стеноз является наиболее распространенным осложнением дыхательных путей после трансплантации легкого.[14][42]Согласно оценкам, частота возникновения находится в пределах от 1,6 % до 32 % в разных сериях.[14][42][43] Хотя он часто связан с некрозом, лечением разрыва и эндобронхиальной инфекцией, анастомозный и неанастомозный бронхиальный стеноз после трансплантации легкого можно увидеть даже без предварительно подтвержденного нарушения дыхательных путей. Грануляционная ткань и трахеобронхомаляция также могут вызывать обструкцию дыхательных путей после трансплантации легкого.[14][Figure caption and citation for the preceding image starts]: Сужение анастомоза бронха после трансплантации легкогоИз коллекций Хосе Фернандо Сантакруза, дипломированного врача, члена Американской коллегии специалистов в области торакальной медицины, DAABIP, и Эрика Фолка, дипломированного врача, магистра наук; используется с разрешения [Citation ends].

Сосудистые кольца, определяемые как аномалии дуги аорты или ее ветвей, которые сжимают нижние дыхательные пути, встречаются редко, с частотой < 0,2 %. Наиболее распространенными этиологиями сосудистых колец у взрослых являются двойная дуга аорты и правосторонняя дуга аорты с аберрантной левой подключённой артерией. Сжатие нижних дыхательных путей приводит к возникновению маляции динамической обструкции дыхательных путей.[33] Аневризма легочной артерии - другая сосудистая причина компрессии трахеобронхиального дерева.
Трахеобронхиальные стриктуры также могут быть связаны с инфекционными процессами, такими как туберкулез (ТБ) и гистоплазмоз. Как правило, ТБ поражает дистальную трахею и главный бронх.[44] Гистоплазмоз может вызывать трахеобронхиальную обструкцию из-за фиброзирующего медиастинита или эндобронхиальных гранулем.[7][45]
Хотя аспирация инородного тела чаще всего наблюдается у детей, пульмонологи и врачи отделения экстренной медицинской помощи также часто встречаются с этим состоянием у взрослых.[17] У взрослых большинство эпизодов возникают в возрасте 60-70 лет и связаны с частицами пищи.[46] Ряд факторов, в том числе алкогольная интоксикация, употребление седативного или снотворного средства, плохое состояние зубов, старость, задержка умственного развития, болезнь Паркинсона, неврологические расстройства с ухудшением глотания или психического состояния, повреждение с потерей сознания, судороги и общая анестезия обычно склоняют пациентов к тому, чтобы они аспирировали в дыхательные пути.[47]
Другая редкая, но возможная причина обструкции дыхательных путей, особенно у госпитализированных пациентов, связана с гематомой дыхательных путей. Существует много причин гематомы дыхательных путей, и они включают в себя тупую травму головы или шеи, проглатывание инородного тела, инфекцию заглоточного пространства, аневризму сонной артерии, массаж синуса сонной артерии, оперативное вмешательство на сонной артерии, катетеризацию яремной внутренней вены, коагулопатические состояния, травму шейного отдела позвоночника и хирургическое вмешательство, цервикальное повреждение в виде переразгибания и тонкоигольную аспирационную биопсию щитовидной железы.[48][49][50]
Патофизиология
Основная патофизиология ОНДП относится к ограничению воздушного потока, которое вызвано различными обструктивными этиологиями. В связи с этим обструкция может быть механической или динамической. В зависимости от степени и расположения обструкции могут возникать нарушения оксигенации и вентиляции.
Злокачественная ОНДП
При злокачественной обструкции ограничение потока дыхательных путей может быть вызвано ростом внутрипросветной опухоли, связанным с опухолью дыхательных путей внешним сжатием или сочетанием обоих факторов. Злокачественные клетки могут попадать в дыхательные пути путем инвазии из соседних участков или могут выступать в качестве первичных злокачественных новообразований дыхательных путей.
Кроме того, была описана трахеобронхиальная обструкция вследствие сжатия соседними опухолями или злокачественной лимфаденопатией.[Figure caption and citation for the preceding image starts]: Обструкция нижних дыхательных путей: злокачественная обструкция правого бронхаИз коллекций Хосе Фернандо Сантакруза, дипломированного врача, члена Американской коллегии специалистов в области торакальной медицины, DAABIP, и Эрика Фолка, дипломированного врача, магистра наук; используется с разрешения [Citation ends].

Незлокачественная ОНДП
Патофизиология незлокачественных причин ОНДП является более сложной и значительно варьируется в зависимости от определенной этиологии.
Стеноз трахеи может быть результатом высокого давления в манжете эндотрахеальной трубки (ЭТТ). Когда давление в манжете превышает среднее внутрикапиллярное давление в слизистой оболочке трахеи (примерно >20 см H₂O), обструкция капиллярного кровотока вызывает воспаление и эрозию слизистой оболочки. Это приводит к некрозу с последующим разрушением трахеальной архитектуры и образованием рубцов, что обусловливает формирование стриктур.[15]
Очаговые поражения трахеи могут также быть связаны с трахеомаляцией из-за воспаления с последующим истончением и ослаблением стенки трахеи.
Кончик эндотрахеальной или трахеотомической трубки может вызвать прямое травматическое повреждение стенки дыхательных путей с последующим развитием обструкции, которая связана с грануляционной тканью.
Трахеобронхиальный стеноз после трансплантации легких, вероятно, связан с бронхиальной анастомозной ишемией во время периода сразу после трансплантации.[51][52] Значительное повреждение кровообращения может привести к окостенению, кальцификации или фрагментации любых или всех бронхиальных хрящей, что приведет к бронхиальному стенозу или маляции.[14]
Экспираторный коллапс нижних дыхательных путей может вызвать ограничение потока из-за чрезмерного сужения трахеи и главного бронха во время выдоха, что является следствием трахеобронхомаляции или чрезмерного динамического коллапса дыхательных путей.[13] Этот тип обструкции дыхательных путей часто называют динамическим или функциональным стенозом.[20]
Аспирация инородного тела у взрослых в основном вызвана отказом защитных механизмов дыхательных путей на фоне заболеваний или состояний, которые изменяют уровень сознания или вызывают нервно-мышечные нарушения.[47]
Патофизиология ОНДП из-за гематомы дыхательных путей связана с отеком глотки и/или прямой компрессией гортани или трахеи. Хотя трахея обычно жесткая и трудно сжимается, пациенты с фоновыми поражениями, такими как увеличенная щитовидная железа, могут иметь предрасположенность к обструкции дыхательных путей из-за расширяющейся гематомы.[48][Figure caption and citation for the preceding image starts]: Сужение анастомоза бронха после трансплантации легкогоИз коллекций Хосе Фернандо Сантакруза, дипломированного врача, члена Американской коллегии специалистов в области торакальной медицины, DAABIP, и Эрика Фолка, дипломированного врача, магистра наук; используется с разрешения [Citation ends].

Классификация
Злокачественные в сравнении с не злокачественными
Злокачественные
Первичные бронхолегочные злокачественные новообразования[1][2]
Бронхогенная карцинома (мелкоклеточная и не мелкоклеточная карцинома легкого)
Карциноидная опухоль
Карциносаркома
Легочная саркома
Тип опухоли слюнной железы
Аденокистозная карцинома
Мукоэпидермоидная карцинома
Эндобронхиальная метастазирующая опухоль[3][4]
Бронхогенная карцинома
Почечно-клеточная карцинома
Рак молочной железы
Рак щитовидной железы
Колоректальный рак
Саркома
Меланома
Рак яичников
Рак матки
Рак яичек
Назофарингеальная карцинома
Карцинома надпочечников
Хроническая лимфоцитарная лейкемия[5]
Злокачественные новообразования средостения[6]
Рак вилочковой железы
Карцинома щитовидной железы
Герминогенные опухоли (т.е. тератома)
Другие злокачественные новообразования[1][2]
Карцинома гортани
Карцинома пищевода
Лимфома (Ходжкина и неходжкинская)
Лимфаденопатия, связанная с любым злокачественным новообразованием
Не злокачественные
Саркоидоз
Инфекционные (туберкулез, гистоплазмоз)
Сосудистые проявления[9]
Сосудистое кольцо
Дилатированная аорта
Аневризма аорты
Аневризма легочной артерии
Хрящ[2]
Рецидивирующий полихондрит
Избыточная грануляционная ткань[9][10]
Эндотрахеальные трубки
Трахеотомические трубки
Стенты дыхательных путей
Инородные тела
Хирургический анастомоз (постлегочный трансплантат)
Гранулематоз с полиангиитом (ранее именуемый гранулематозом Вегенера)
Риносклерома (инфекция Klebsiella rhinoscleromatis)
Доброкачественные первичные опухоли дыхательных путей[11][12]
Гамартомы
Амилоидоз
Папилломатоз
Эндобронхиальная воспалительная псевдоопухоль
Трахеомаляция
Бронхомаляция
Избыточный динамический коллапс дыхательных путей
Мембраны[9]
Идиопатический нарастающий подсвязочный стеноз
Туберкулез
Саркоидоз
Хирургические[14]
Трансплантация комплекса "сердце-легкие" или трансплантация легкого (бронхиальный стеноз, избыточная грануляционная ткань, трахеобронхомаляция)
Циркулярная резекция трахеи или бронхов
Травматическое происхождение[2][9]
Постэндотрахеальная интубация или трахеотомия
Ожоговое поражение/повреждение дымом
Гематома дыхательных путей
Туберкулез
Папилломатоз дыхательных путей
Риносклерома
Вирусный или бактериальный трахеобронхит
Дифтерия
Фиброзирующий медиастинит (туберкулез, гистоплазмоз)
Воспаление надгортанника
Патология щитовидной железы (зоб, кисты)
Увеличенная вилочковая железа
Слизистые пробки
Слизистый шарик на фоне транстрахеальных кислородных катетеров
Парез голосовых связок
Сгустки крови
Аспирация инородного тела
Происхождение люминальной инвазии[16][17][18][19]
Люминальная инвазия может быть врожденной, приобретенной или смешанной.[Figure caption and citation for the preceding image starts]: Типы обструкции нижних дыхательных путей: врожденная, приобретенная или смешанная.Из коллекций Хосе Фернандо Сантакруза, дипломированного врача, члена Американской коллегии специалистов в области торакальной медицины, DAABIP, и Эрика Фолка, дипломированного врача, магистра наук; используется с разрешения [Citation ends].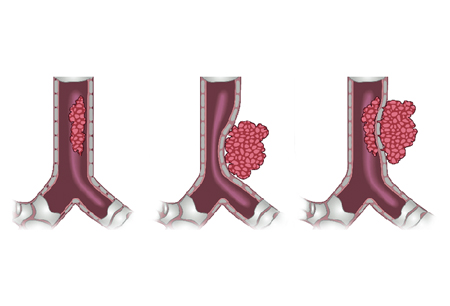
Врожденная или эндолюминальная обструкция:
Просвет дыхательных путей, поврежденный исключительно эндобронхиальным обструктивным процессом (эндобронхиальная опухоль, избыточная грануляция).
Приобретенная или экстралюминальная обструкция:
Дыхательные пути, сдавленные экстрабронхиальным поражением (соседствующие опухоли, лимфаденопатия, кисты щитовидной железы).
Смешанная обструкция:
Присутствует комбинация интралюминальной и экстралюминальной обструкции дыхательных путей.
Конструктивный стеноз в сравнении с динамическим стенозом[20]
Конструктивный стеноз:
Тип 1: Экзофитный/интралюминальный
Тип 2: Приобретенный
Тип 3: Деформация
Тип 4: Шрам/сужение
Динамический или функциональный стеноз:
Тип 1: Поврежденный хрящ / маляция
Тип 2: Пролабирующая мембрана
Динамическая обструкция верхних дыхательных путей в сравнении со стойкой обструкцией верхних дыхательных путей
Динамическая экстраторакальная обструкция верхних дыхательных путей:
Экстраторакальная трахеомаляция
Двусторонний парез голосовых связок (после тиреоидэктомии, злокачественное развитие, облучение шеи)
Дисфункция голосовых связок
Новообразования шеи
Подсвязочный стеноз
Динамическая интраторакальная обструкция верхних дыхательных путей:
Интраторакальная трахеомаляция
Трахеально-бронхеальное злокачественное новообразование
Стойкая обструкция верхних дыхательных путей:
Стеноз трахеи
Опухоль
Артрит/анкилоз перстнечерпаловидных суставов при ревматоидном артрите
Ювенильный гортанно-трахеальный папилломатоз
Риносклерома (инфекция Klebsiella rhinoscleromatis)
Подсвязочный стеноз
Зоб щитовидной железы
Сужение голосовых связок
Использование этого контента попадает под действие нашего заявления об отказе от ответственности