Etiologia
A infecção é causada pela Chlamydia psittaci, uma bactéria Gram-negativa, intracelular obrigatória.[1] O contato com aves, por exemplo, entre proprietários de aves de estimação, pessoas que trabalham em zoológicos ou lojas de animais de estimação, veterinários, trabalhadores de aviários e vida selvagem e profissionais que trabalham em laboratórios de diagnóstico, parece ser o principal fator de risco para a infecção.[14] A infecção humana pode também decorrer de exposição ambiental indireta.[14]
A associação da infecção por C psittaci em humanos expostos a aves e mamíferos é conhecida desde a década de 1870.[15] No entanto, aproximadamente 25% dos pacientes afetados negam a exposição, o que demonstra uma falta de reconhecimento do contato com uma ave ou mamífero assintomático, porém infectado.[14]
A maioria das infecções é adquirida por exposição a pássaros psitacídeos (tipo papagaio), especialmente periquitos australianos e calopsitas. No entanto, a transmissão também já foi documentada em aves não psitacídeas, mais comumente os pombos e rolas, bem como aves de aviário, aves de capoeira, aves de rapina, patos e aves litorâneas.[14][16]
A exposição ocupacional a perus criados para fins comerciais, outras aves domésticas e mamíferos, ou a tecido infectado, pode desencadear surtos de psitacose.[7] Foram observados surtos em patos, perus e outras aves de aviculturas, e entre funcionários de matadouros, bem como pela exposição a pombos selvagens.[1][6][7][17][18][19][20][21][22][23] Também foram relatados surtos associados a eventos de exposição de aves e em hospitais-escola veterinários.[24][25][26] Algumas cepas que infectam as aves e os psitacídeos tendem a ser mais virulentas.[1][7]
Acredita-se que a transmissão entre humanos seja rara e possa causar formas mais graves da doença.[6][27][28]
Fisiopatologia
A C psittaci tem um ciclo de desenvolvimento com duas fases distintas, que consiste em um corpo elementar (CE) infeccioso e a forma replicativa, chamada de corpo reticulado (CR). O CE se une à célula hospedeira e é endofagocitado ou captado por processos mediados por receptores, que não são bem compreendidos. Assim que entra na célula, o microrganismo fica enclausurado em um corpo de inclusão. Dentro desse corpo ocorre uma fusão lisossômica ineficaz, garantindo, assim, a sobrevivência do corpo de inclusão. O microrganismo produz proteínas que contribuem para a membrana do corpo de inclusão. O CE se transforma em um CR, que se replica por divisão binária, produzindo corpos intermediários nos quais a cromatina se condensa e se transforma em um CE. Os CEs são liberados pelas células hospedeiras por meio de lise celular ou da exocitose do corpo de inclusão, deixando a célula intacta e podendo, assim, infectar as células adjacentes. Isso ocorre de 36 a 48 horas após a infecção.[1]
A C psittaci pode ser cultivada prontamente em linhagens celulares permissivas, incluindo células HEp-2 e de macaco-verde africano, mas deve-se tomar bastante cuidado devido à facilidade de formação de partículas aerossolizadas.[Figure caption and citation for the preceding image starts]: Células HEp-2 infectadas por Chlamydia psittaci coradas com anticorpo monoclonal conjugado com isotiocianato de fluoresceína contra o lipopolissacarídeo de Chlamydia (1000x)Do acervo da Professora Deborah Dean; usado com permissão [Citation ends].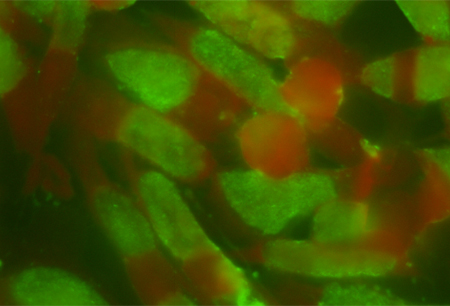
A transmissão da infecção ocorre por partículas aerossolizadas ou pelo contato direto com fezes, secreções nasais, plumagem ou tecido. Existem 8 genótipos conhecidos, e provavelmente mais, do organismo; todos eles podem ser transmitidos aos seres humanos.[14][13] O período de incubação é de 5 a 14 dias.[14]
É provável que o longo ciclo de desenvolvimento e a capacidade do microrganismo de persistir contribuam para a infecção crônica, doença pulmonar mais disseminada ou doença sistêmica e fracasso no esquema da antibioticoterapia. Algumas cepas também são consideradas mais virulentas. Consequentemente, é necessário um ciclo mais longo de antibióticos para que haja êxito no tratamento, embora alguns pacientes ainda possam apresentar uma infecção persistente. Existem relatórios de resistência à azitromicina.[29]
A extensão de recaídas e de infecções persistentes é desconhecida devido à falta de estudos epidemiológicos e de testes sensíveis e específicos para avaliar a infecção.
Classificação
Taxonomia[3]
Ordem: Chlamydiales; família: Chlamydiaceae; gênero: Chlamydia; espécie: Chlamydia psittaci.
O uso deste conteúdo está sujeito ao nosso aviso legal