A obstrução do intestino grosso deve ser identificada o mais cedo possível em qualquer paciente com dor abdominal e alteração do hábito intestinal, pois é uma emergência cirúrgica potencialmente com risco de vida.[4]Association of Surgeons of Great Britain and Ireland; Royal College of Surgeons of England. Commissioning guide: emergency general surgery (acute abdominal pain). April 2014 [internet publication].
https://www.rcseng.ac.uk/library-and-publications/rcs-publications/docs/emergency-general-guide
Pacientes com sinais de peritonite, perfuração ou com descompressão não operatória recorrente ou malsucedida devem ser encaminhados imediatamente para tratamento cirúrgico.[8]Tian BWCA, Vigutto G, Tan E, et al. WSES consensus guidelines on sigmoid volvulus management. World J Emerg Surg. 2023 May 15;18(1):34.
https://wjes.biomedcentral.com/articles/10.1186/s13017-023-00502-x
http://www.ncbi.nlm.nih.gov/pubmed/37189134?tool=bestpractice.com
[13]Naveed M, Jamil LH, Fujii-Lau LL, et al. American Society for Gastrointestinal Endoscopy guideline on the role of endoscopy in the management of acute colonic pseudo-obstruction and colonic volvulus. Gastrointest Endosc. 2020 Feb;91(2):228-35.
http://www.ncbi.nlm.nih.gov/pubmed/31791596?tool=bestpractice.com
[26]Bruzzi M, Lefèvre JH, Desaint B, et al. Management of acute sigmoid volvulus: short- and long-term results. Colorectal Dis. 2015 Oct;17(10):922-8.
http://www.ncbi.nlm.nih.gov/pubmed/25808350?tool=bestpractice.com
Os sinais e sintomas dependem da causa subjacente; portanto, um exame físico completo é importante.[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
Os sinais e sintomas clássicos são dor abdominal intermitente, distensão, vômitos, náuseas e obstipação absoluta.[4]Association of Surgeons of Great Britain and Ireland; Royal College of Surgeons of England. Commissioning guide: emergency general surgery (acute abdominal pain). April 2014 [internet publication].
https://www.rcseng.ac.uk/library-and-publications/rcs-publications/docs/emergency-general-guide
A idade do paciente e o início dos sintomas (gradual ou abrupto) orientam o diagnóstico da causa subjacente.
A investigação inicial envolve exames laboratoriais e avaliação radiológica. Em pacientes hemodinamicamente estáveis, o volvo de cólon costuma ser inicialmente avaliado com radiografias abdominais simples.[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
Use radiografia abdominal simples quando houver suspeita clínica de obstrução intestinal; a presença de obstrução pode ser confirmada pela dilatação do cólon na radiografia abdominal simples.[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
A obstrução do intestino grosso também pode ser diagnosticada por ultrassonografia (realizada por radiologistas ou no local de atendimento), porém os critérios de diagnóstico não são tão bem definidos quanto para a obstrução do intestino delgado.[27]Hollerweger A, Maconi G, Ripolles T, et al. Gastrointestinal ultrasound (GIUS) in intestinal emergencies - an EFSUMB position paper. Ultraschall Med. 2020 Dec;41(6):646-57.
https://www.thieme-connect.com/products/ejournals/html/10.1055/a-1147-1295
http://www.ncbi.nlm.nih.gov/pubmed/32311749?tool=bestpractice.com
[28]Li RT, Zhao Y, Zou XJ, et al. Overview of point-of-care ultrasound in diagnosing intestinal obstruction. World J Emerg Med. 2022;13(2):135-40.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8861339
Em pacientes nos quais a avaliação clínica e a radiografia abdominal simples são insuficientes para confirmar o diagnóstico de volvo de cólon, deve-se considerar a tomografia computadorizada (TC) com ou sem contraste retal.[2]Miller AS, Boyce K, Box B, et al. The Association of Coloproctology of Great Britain and Ireland consensus guidelines in emergency colorectal surgery. Colorectal Dis. 2021 Feb;23(2):476-547.
https://onlinelibrary.wiley.com/doi/10.1111/codi.15503
http://www.ncbi.nlm.nih.gov/pubmed/33470518?tool=bestpractice.com
[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
[13]Naveed M, Jamil LH, Fujii-Lau LL, et al. American Society for Gastrointestinal Endoscopy guideline on the role of endoscopy in the management of acute colonic pseudo-obstruction and colonic volvulus. Gastrointest Endosc. 2020 Feb;91(2):228-35.
http://www.ncbi.nlm.nih.gov/pubmed/31791596?tool=bestpractice.com
A TC é a melhor técnica de imagem para avaliar obstrução e perfuração do intestino grosso e pode indicar a causa subjacente (por exemplo, neoplasia maligna, volvo de cólon, estenose, diverticulite).[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
[8]Tian BWCA, Vigutto G, Tan E, et al. WSES consensus guidelines on sigmoid volvulus management. World J Emerg Surg. 2023 May 15;18(1):34.
https://wjes.biomedcentral.com/articles/10.1186/s13017-023-00502-x
http://www.ncbi.nlm.nih.gov/pubmed/37189134?tool=bestpractice.com
[29]Beattie GC, Peters RT, Guy S, et al. Computed tomography in the assessment of suspected large bowel obstruction. ANZ J Surg. 2007 Mar;77(3):160-5.
http://www.ncbi.nlm.nih.gov/pubmed/17305992?tool=bestpractice.com
A endoscopia e a biópsia confirmam o diagnóstico de neoplasia maligna, embora isso não seja frequentemente possível e possa ser inadequado em uma situação de emergência.
História
Deve ser colhida uma história detalhada. Pode ser difícil obter uma história precisa em pacientes com transtornos neuropsiquiátricos, ou em pacientes que residem em unidade de cuidados de longa permanência, que dependem de outras pessoas para informar eventos históricos importantes.[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
Características comuns a todas as causas de obstrução incluem cólica e distensão abdominais, hábito intestinal alterado com insuficiência de passagem das fezes (obstrução completa) ou com passagem de alguns flatos ou fezes (obstrução parcial).[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
Os vômitos são menos frequentes que na obstrução do intestino delgado.[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
A dor contínua pode indicar isquemia intestinal.[4]Association of Surgeons of Great Britain and Ireland; Royal College of Surgeons of England. Commissioning guide: emergency general surgery (acute abdominal pain). April 2014 [internet publication].
https://www.rcseng.ac.uk/library-and-publications/rcs-publications/docs/emergency-general-guide
Outras características mais específicas decorrentes da causa subjacente estão mencionadas a seguir.
Malignidade colorretal
A obstrução cólica ocorre mais comumente em idosos e é mais provável que seja devido a uma malignidade colorretal subjacente nessa faixa etária.[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
O início dos sintomas pode ser gradual.[4]Association of Surgeons of Great Britain and Ireland; Royal College of Surgeons of England. Commissioning guide: emergency general surgery (acute abdominal pain). April 2014 [internet publication].
https://www.rcseng.ac.uk/library-and-publications/rcs-publications/docs/emergency-general-guide
Perda de peso recente e sangramento retal misturado com fezes e dor abdominal inicial sugerem uma malignidade subjacente, especialmente se em conjunto com a mudança de redução no hábito intestinal.[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
Volvo de cólon
Mais prevalente em pacientes institucionalizados ou com transtorno mental; pacientes com história pregressa de volvo de cólon, megacólon ou cirurgia abdominal prévia; pacientes que usam laxantes cronicamente; e pacientes com diabetes.[13]Naveed M, Jamil LH, Fujii-Lau LL, et al. American Society for Gastrointestinal Endoscopy guideline on the role of endoscopy in the management of acute colonic pseudo-obstruction and colonic volvulus. Gastrointest Endosc. 2020 Feb;91(2):228-35.
http://www.ncbi.nlm.nih.gov/pubmed/31791596?tool=bestpractice.com
[21]Halabi WJ, Jafari MD, Kang CY, et al. Colonic volvulus in the United States: trends, outcomes, and predictors of mortality. Ann Surg. 2014 Feb;259(2):293-301.
http://www.ncbi.nlm.nih.gov/pubmed/23511842?tool=bestpractice.com
Embora a duração dos sintomas antes da apresentação variem de algumas horas a vários dias, o volvo cecal tende a manifestar-se de maneira mais aguda, enquanto o volvo de sigmoide costume ter uma manifestação mais indolente.[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
Doença diverticular
Raramente produz obstrução cólica total.
O início do sintoma é gradual.
O paciente teve episódios anteriores recorrentes de diverticulite com dor e sensibilidade abdominal.
Consulte Doença diverticular.
Estenoses benignas
História pregressa de radioterapia para câncer em pacientes com estenose induzida por radioterapia. A radioterapia geralmente produz efeitos no cólon sigmoide e nas alças ileais dependentes. Uma estenose sigmoide geralmente ocorre na junção reto-sigmoide e manifesta-se com dor abdominal e tenesmo devido a pequenos volumes de fezes que repetidamente entram no reto.
História de cirurgia aórtica ou colite isquêmica pode indicar uma estenose cólica isquêmica.
A história de ressecção cólica pode indicar uma estenose do cólon por isquemia.
Outras causas
A história completa identifica se uma paciente relatar sintomas ginecológicos recentes ou uma história pregressa de endometriose.
A paciente pode não relatar a ingestão ou inserção de um corpo estranho.
Febre, aumento constante de dor, dor ao movimentar-se, tosse ou respiração profunda podem implicar em perfuração ou perfuração iminente. Entretanto, a febre pode surgir a partir de doença concomitante ou estar implicada em uma causa mais rara de obstrução, como sepse pélvica ou doença inflamatória intestinal.
Exame físico
A distensão abdominal na distribuição dos segmentos do cólon afetados e o abdome timpânico são comuns a todas as causas de obstrução mecânica.[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
Sensibilidade leve pode estar presente na obstrução inicial de qualquer causa. A febre pode indicar uma complicação urgente da obstrução intestinal, como choque séptico ou perfuração iminente.[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
Sensibilidade grave e rigidez abdominal implicam em peritonite secundária à perfuração. A sensibilidade, especialmente no ceco, pode indicar perfuração iminente.[4]Association of Surgeons of Great Britain and Ireland; Royal College of Surgeons of England. Commissioning guide: emergency general surgery (acute abdominal pain). April 2014 [internet publication].
https://www.rcseng.ac.uk/library-and-publications/rcs-publications/docs/emergency-general-guide
Os ruídos hidroaéreos podem ser normais inicialmente, mas silenciam quando a obstrução evolui. O exame de toque retal pode ser usado para diagnosticar câncer retal baixo e avaliar o conteúdo retal.[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
Um canal vazio sugere obstrução total acima do alcance do dedo do exame. Esse achado geralmente é observado no volvo de sigmoide e de ceco.[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
Fezes endurecidas implicam impactação fecal. Anastomose baixa ou massas retais podem ser apalpadas durante o exame de toque retal. O exame de toque retal também pode identificar uma massa pélvica sugestiva de malignidade ginecológica ou abscesso e pode descobrir um corpo estranho. Em mulheres, o exame pélvico pode detectar uma massa sugestiva de malignidade ginecológica ou abscesso. Hérnias irredutíveis devem ser excluídas e incisões prévias e virilha devem ser cuidadosamente inspecionadas.
O resultado positivo do exame de sangue oculto nas fezes exige exclusão de uma malignidade no intestino grosso mais proximal.
Investigações laboratoriais
Amilase/lipase sérica, hemograma completo, eletrólitos séricos, função renal e estudos de coagulação devem fazer parte da avaliação inicial.[4]Association of Surgeons of Great Britain and Ireland; Royal College of Surgeons of England. Commissioning guide: emergency general surgery (acute abdominal pain). April 2014 [internet publication].
https://www.rcseng.ac.uk/library-and-publications/rcs-publications/docs/emergency-general-guide
É importante verificar os níveis de glicose sanguínea porque a cetoacidose diabética (CAD) pode se manifestar com dor abdominal.[30]Umpierrez G, Freire AX. Abdominal pain in patients with hyperglycemic crises. J Crit Care. 2002 Mar;17(1):63-7.
http://www.ncbi.nlm.nih.gov/pubmed/12040551?tool=bestpractice.com
Uma gasometria arterial deve ser solicitada em todos os pacientes gravemente enfermos para obter uma leitura de lactato, que se elevada pode indicar perfuração ou necrose.[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
A beta-gonadotrofina coriônica humana (hCG) urinária ou sérica deve ser realizada em mulheres em idade fértil.[31]Royal College of Surgeons of England. Emergency general surgery-commissioning guide. 2014 [internet publication].
https://www.rcseng.ac.uk/library-and-publications/rcs-publications/docs/emergency-general-guide
Os marcadores tumorais podem ser úteis para identificar uma neoplasia maligna do cólon ou do ovário, mas os resultados podem não estar disponíveis tão rapidamente quanto outros testes de rotina e apresentam pouca probabilidade de influenciar no manejo inicial.
A urinálise deve ser realizada em qualquer pessoa com sintomas urinários e para verificar a presença de cetonas urinárias se houver suspeita de CAD.[30]Umpierrez G, Freire AX. Abdominal pain in patients with hyperglycemic crises. J Crit Care. 2002 Mar;17(1):63-7.
http://www.ncbi.nlm.nih.gov/pubmed/12040551?tool=bestpractice.com
[31]Royal College of Surgeons of England. Emergency general surgery-commissioning guide. 2014 [internet publication].
https://www.rcseng.ac.uk/library-and-publications/rcs-publications/docs/emergency-general-guide
Raio-X
A radiografia abdominal simples é um teste de rastreamento na obstrução intestinal e é frequentemente usada inicialmente para o diagnóstico.[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
Uma radiografia pode mostrar o cólon distendido até o ponto da obstrução com escassez de gás distal ou sinais mais classicamente associados a volvo cólico. Aproximadamente 75% dos volvos cólicos podem ser diagnosticados na radiografia.[32]Mutch MG, Birnbaum EH, Menias CO. Diagnostic evaluations-radiology, nuclear scans, PET, CT colography. In: Wolff BG, Fleshman JW, Beck DE, et al, eds. The ASCRS textbook of colon and rectal surgery, 1st ed. New York, NY: Springer; 2007:57-100.[33]Jaffe T, Thompson WM. Large-bowel obstruction in the adult: classic radiographic and CT findings, etiology, and mimics. Radiology. 2015 Jun;275(3):651-63.
https://www.doi.org/10.1148/radiol.2015140916
http://www.ncbi.nlm.nih.gov/pubmed/25997131?tool=bestpractice.com
O volvo de sigmoide mostra uma alça dilatada em forma de U invertida do cólon (semelhante a um grão de café ou tubo interno dobrado) projetada em direção ao lado direito do abdome.[8]Tian BWCA, Vigutto G, Tan E, et al. WSES consensus guidelines on sigmoid volvulus management. World J Emerg Surg. 2023 May 15;18(1):34.
https://wjes.biomedcentral.com/articles/10.1186/s13017-023-00502-x
http://www.ncbi.nlm.nih.gov/pubmed/37189134?tool=bestpractice.com
As paredes do cólon opostas produzem uma linha radiopaca. Também pode estar evidente uma dilatação do intestino delgado e grosso proximal. No volvo de ceco, o cólon direito dilatado gira para o lado esquerdo e também pode estar presente o intestino delgado dilatado.
[Figure caption and citation for the preceding image starts]: Obstrução do intestino grosso. Radiografia simples mostrando alças do intestino grosso distendidas. Observe o ceco grosseiramente dilatado (seta branca)Musson RE, Bickle I, Vijay RKP, et al. Gas patterns on plain abdominal radiographs: a pictorial review. Postgrad Med J. 2011 Apr;87(1026):274-87; usado com permissão [Citation ends].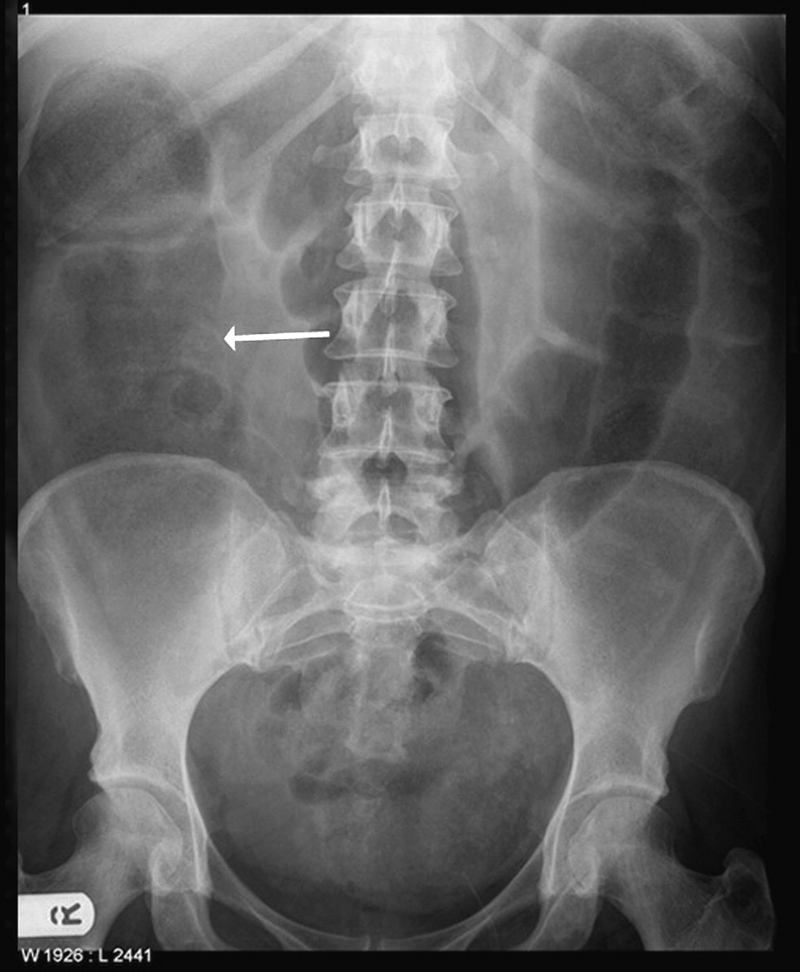 [Figure caption and citation for the preceding image starts]: Radiografia de abdome mostrando alças dilatadas do intestino grosso. Sinal típico de "grão de café" observado para o volvo de sigmoideRoy SP, Tay YK, Kozman D. Very rare case of synchronous volvulus of the sigmoid colon and caecum causing large-bowel obstruction. BMJ Case Rep. 2019 Jan 28;12(1):bcr-2018-227375; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Radiografia de abdome mostrando alças dilatadas do intestino grosso. Sinal típico de "grão de café" observado para o volvo de sigmoideRoy SP, Tay YK, Kozman D. Very rare case of synchronous volvulus of the sigmoid colon and caecum causing large-bowel obstruction. BMJ Case Rep. 2019 Jan 28;12(1):bcr-2018-227375; usado com permissão [Citation ends].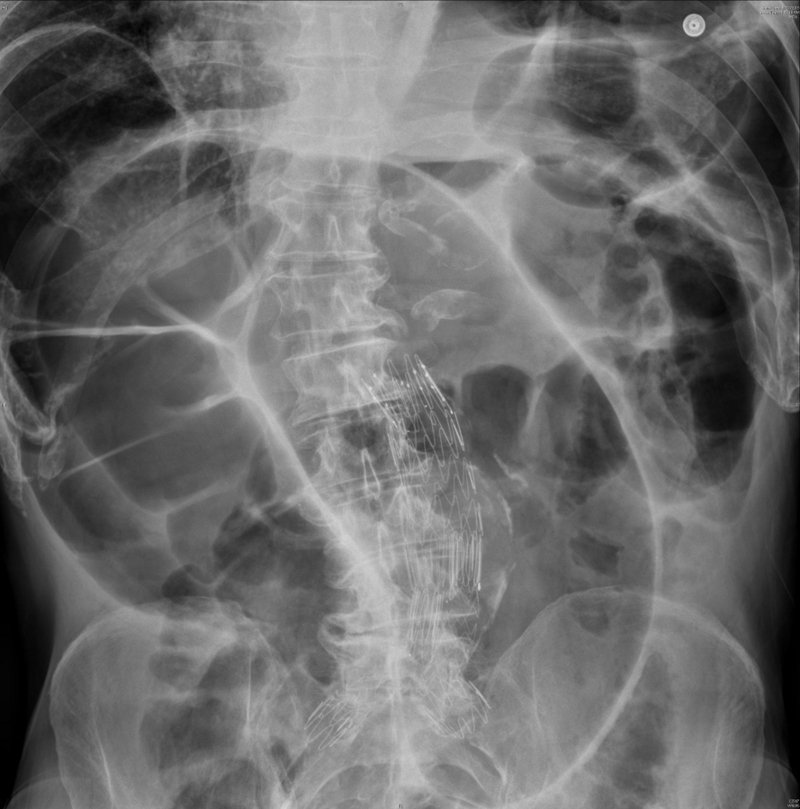
A radiografia abdominal simples não é um método preciso para confirmar uma etiologia maligna para a obstrução. Em pacientes com válvula ileocecal incompetente, uma radiografia também pode mostrar um intestino delgado distendido com níveis hidroaéreos sugestivos de obstrução do intestino delgado.[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
A ingestão de corpo estranho pode também ser identificada em uma radiografia abdominal simples. Uma das limitações da radiografia abdominal simples é o risco de falsos-negativos de pneumoperitônio quando uma pequena quantidade de ar livre intraperitoneal está presente (por exemplo, no caso de perfuração precoce no local do tumor).[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
Ultrassonografia
Foi demonstrado que a ultrassonografia tem uma precisão comparável à TC na detecção de obstrução do intestino delgado, mas os critérios de diagnóstico e a precisão da obstrução do intestino grosso são menos bem definidos. Um critério proposto inclui intestino grosso dilatado (>4.5 cm) e presença de linhas A abdominais (ar intraluminal gastrointestinal).[28]Li RT, Zhao Y, Zou XJ, et al. Overview of point-of-care ultrasound in diagnosing intestinal obstruction. World J Emerg Med. 2022;13(2):135-40.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8861339
A ultrassonografia no local de atendimento (POCUS) também tem a vantagem de poder ser realizada por não radiologistas à beira do leito como uma ferramenta diagnóstica não invasiva sem radiação, mas requer treinamento especializado.
TC abdominal e de pelve
A TC pode confirmar a obstrução do intestino grosso em >90% dos casos e pode revelar a causa subjacente.[29]Beattie GC, Peters RT, Guy S, et al. Computed tomography in the assessment of suspected large bowel obstruction. ANZ J Surg. 2007 Mar;77(3):160-5.
http://www.ncbi.nlm.nih.gov/pubmed/17305992?tool=bestpractice.com
[34]Frager D, Rovno HD, Baer JW, et al. Prospective evaluation of colonic obstruction with computed tomography. Abdom Imaging. 1998 Mar-Apr;23(2):141-6.
http://www.ncbi.nlm.nih.gov/pubmed/9516501?tool=bestpractice.com
[35]Verheyden C, Orliac C, Millet I, et al. Large-bowel obstruction: CT findings, pitfalls, tips and tricks. Eur J Radiol. 2020 Sep;130:109155.
http://www.ncbi.nlm.nih.gov/pubmed/32711335?tool=bestpractice.com
É não invasiva, de fácil obtenção, precisa e pode identificar patologias coincidentes que, de outra forma, poderiam não ser identificadas com radiografias simples ou exames de contraste fluoroscópico.[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
A TC é o exame diagnóstico de primeira escolha para volvo de sigmoide e cecal.[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
[8]Tian BWCA, Vigutto G, Tan E, et al. WSES consensus guidelines on sigmoid volvulus management. World J Emerg Surg. 2023 May 15;18(1):34.
https://wjes.biomedcentral.com/articles/10.1186/s13017-023-00502-x
http://www.ncbi.nlm.nih.gov/pubmed/37189134?tool=bestpractice.com
[13]Naveed M, Jamil LH, Fujii-Lau LL, et al. American Society for Gastrointestinal Endoscopy guideline on the role of endoscopy in the management of acute colonic pseudo-obstruction and colonic volvulus. Gastrointest Endosc. 2020 Feb;91(2):228-35.
http://www.ncbi.nlm.nih.gov/pubmed/31791596?tool=bestpractice.com
A TC com reconstrução multiplanar pode diagnosticar volvo com sensibilidade de quase 100% e especificidade de 90%.[13]Naveed M, Jamil LH, Fujii-Lau LL, et al. American Society for Gastrointestinal Endoscopy guideline on the role of endoscopy in the management of acute colonic pseudo-obstruction and colonic volvulus. Gastrointest Endosc. 2020 Feb;91(2):228-35.
http://www.ncbi.nlm.nih.gov/pubmed/31791596?tool=bestpractice.com
Além disso, a TC pode detectar metástases locais e regionais em pacientes com obstrução do intestino grosso decorrente de neoplasia maligna e pode evitar a necessidade de enema com contraste quando a patologia colorretal ou pélvica/ginecológica é claramente identificável.[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
Se a patologia colorretal for aparente na imagem de TC, um contato próximo com um radiologista é necessário para determinar se será preciso um enema com contraste, por exemplo, para esclarecer se uma estenose é benigna ou maligna.
A TC com contraste intravenoso, com ou sem enema com contraste, pode ser adequada se houver incerteza sobre o local da obstrução.[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
Em caso de diagnóstico de perfuração na radiografia abdominal em paciente estável, uma TC abdominal pode ser considerada para definir a causa e o local da perfuração. Uma TC, no entanto, não deve atrasar o tratamento adequado. O envolvimento precoce do cirurgião é necessário para ajudar a tomar a decisão de prosseguir com a TC.[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
Enema com contraste
Pode ser realizado após a avaliação inicial para confirmar o diagnóstico, embora uma TC seja normalmente o estudo de escolha e esteja mais prontamente disponível. O enema com contraste fornece informações sobre o nível, o grau e o tipo de obstrução.[5]Pisano M, Zorcolo L, Merli C, et al. 2017 WSES guidelines on colon and rectal cancer emergencies: obstruction and perforation. World J Emerg Surg. 2018 Aug 13;13:36.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6090779
http://www.ncbi.nlm.nih.gov/pubmed/30123315?tool=bestpractice.com
O contraste hidrossolúvel flui livremente para a obstrução, onde há um ponto de corte característico dependendo da natureza da obstrução. No cenário de volvo de cólon sigmoide, um "bico de pássaro" liso e cônico é encontrado na junção reto-sigmoide.[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
Prefere-se o meio hidrossolúvel ao bário, uma vez que não produz peritonite química se houver uma perfuração do cólon. Ao evitar o bário, os estudos radiológicos subsequentes também não serão comprometidos. Além disso, se a impactação fecal for identificada, o contraste hidrossolúvel pode atuar para o diagnóstico e fins terapêuticos.
Endoscopia
A endoscopia pode atuar para o diagnóstico e fins terapêuticos.[13]Naveed M, Jamil LH, Fujii-Lau LL, et al. American Society for Gastrointestinal Endoscopy guideline on the role of endoscopy in the management of acute colonic pseudo-obstruction and colonic volvulus. Gastrointest Endosc. 2020 Feb;91(2):228-35.
http://www.ncbi.nlm.nih.gov/pubmed/31791596?tool=bestpractice.com
Para pacientes com volvo de sigmoide não complicado, a American Society for Gastrointestinal Endoscopy e a World Society of Emergency Surgery sugerem a endoscopia como modalidade de tratamento inicial.[8]Tian BWCA, Vigutto G, Tan E, et al. WSES consensus guidelines on sigmoid volvulus management. World J Emerg Surg. 2023 May 15;18(1):34.
https://wjes.biomedcentral.com/articles/10.1186/s13017-023-00502-x
http://www.ncbi.nlm.nih.gov/pubmed/37189134?tool=bestpractice.com
[13]Naveed M, Jamil LH, Fujii-Lau LL, et al. American Society for Gastrointestinal Endoscopy guideline on the role of endoscopy in the management of acute colonic pseudo-obstruction and colonic volvulus. Gastrointest Endosc. 2020 Feb;91(2):228-35.
http://www.ncbi.nlm.nih.gov/pubmed/31791596?tool=bestpractice.com
Para lesões malignas obstrutivas no cólon esquerdo e retossigmoide, a endoscopia flexível pode confirmar o diagnóstico com base nas características endoscópicas e com biópsia, e também pode ter um papel terapêutico se a lesão for passível de colocação de stent ou dilatação.[36]ASGE Standards of Practice Committee, Fisher DA, Shergill AK, et al. Role of endoscopy in the staging and management of colorectal cancer. Gastrointest Endosc. 2013 Jul;78(1):8-12.
https://www.giejournal.org/article/S0016-5107(13)01779-3/fulltext
[37]ASGE Standards of Practice Committee, Harrison ME, Anderson MA, et al. The role of endoscopy in the management of patients with known and suspected colonic obstruction and pseudo-obstruction. Gastrointest Endosc. 2010 Apr;71(4):669-79.
https://www.giejournal.org/article/S0016-5107(13)01779-3/fulltext
[38]Beck DE. Endoscopic management of bowel obstruction. Clin Colon Rectal Surg. 2021 Jul;34(4):262-8.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8292002
http://www.ncbi.nlm.nih.gov/pubmed/34305475?tool=bestpractice.com
A endoscopia, entretanto, está associada a eventos adversos, incluindo perfuração. O risco combinado de perfuração durante a colonoscopia é de 5.8 por 10,000 colonoscopias e é provavelmente maior se houver uma intervenção terapêutica.[39]Kothari ST, Huang RJ, Shaukat A, et al. ASGE review of adverse events in colonoscopy. Gastrointest Endosc. 2019 Dec;90(6):863-76.e33.
https://www.giejournal.org/article/S0016-5107(19)32115-7/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/31563271?tool=bestpractice.com
Para pacientes com volvo de sigmoide não complicado, a American Society for Gastrointestinal Endoscopy e a World Society for Emergency Surgery sugerem a endoscopia como modalidade de tratamento inicial.[8]Tian BWCA, Vigutto G, Tan E, et al. WSES consensus guidelines on sigmoid volvulus management. World J Emerg Surg. 2023 May 15;18(1):34.
https://wjes.biomedcentral.com/articles/10.1186/s13017-023-00502-x
http://www.ncbi.nlm.nih.gov/pubmed/37189134?tool=bestpractice.com
[13]Naveed M, Jamil LH, Fujii-Lau LL, et al. American Society for Gastrointestinal Endoscopy guideline on the role of endoscopy in the management of acute colonic pseudo-obstruction and colonic volvulus. Gastrointest Endosc. 2020 Feb;91(2):228-35.
http://www.ncbi.nlm.nih.gov/pubmed/31791596?tool=bestpractice.com
No volvo de sigmoide, a endoscopia pode visualizar o padrão em alvo clássico no ponto de obstrução antes da destorção.[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
[8]Tian BWCA, Vigutto G, Tan E, et al. WSES consensus guidelines on sigmoid volvulus management. World J Emerg Surg. 2023 May 15;18(1):34.
https://wjes.biomedcentral.com/articles/10.1186/s13017-023-00502-x
http://www.ncbi.nlm.nih.gov/pubmed/37189134?tool=bestpractice.com
A redução segura de um volvo de sigmoide pela endoscopia flexível (sigmoidoscopia flexível/colonoscopia) permite a avaliação concomitante da mucosa cólica para assegurar a viabilidade.[3]Alavi K, Poylin V, Davids JS, et al. The American Society of Colon and Rectal Surgeons clinical practice guidelines for the management of colonic volvulus and acute colonic pseudo-obstruction. Dis Colon Rectum. 2021 Sep 1;64(9):1046-57.
https://journals.lww.com/dcrjournal/Fulltext/2021/09000/The_American_Society_of_Colon_and_Rectal_Surgeons.5.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34016826?tool=bestpractice.com
A sigmoidoscopia rígida produz o mesmo efeito, mas a inspeção da mucosa cólica é difícil em razão da expulsão drástica de gases e fezes líquidas. A passagem cega de um tubo retal pode ser bem-sucedida, mas não avalia a mucosa. A mucosa cólica deve ser visualizada antes de tentar a destorção.
Estenoses mais altas não encontradas no exame de toque retal podem ser identificadas pela endoscopia.
 [Figure caption and citation for the preceding image starts]: Radiografia de abdome mostrando alças dilatadas do intestino grosso. Sinal típico de "grão de café" observado para o volvo de sigmoideRoy SP, Tay YK, Kozman D. Very rare case of synchronous volvulus of the sigmoid colon and caecum causing large-bowel obstruction. BMJ Case Rep. 2019 Jan 28;12(1):bcr-2018-227375; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Radiografia de abdome mostrando alças dilatadas do intestino grosso. Sinal típico de "grão de café" observado para o volvo de sigmoideRoy SP, Tay YK, Kozman D. Very rare case of synchronous volvulus of the sigmoid colon and caecum causing large-bowel obstruction. BMJ Case Rep. 2019 Jan 28;12(1):bcr-2018-227375; usado com permissão [Citation ends].
