Diagnósticos diferenciais
comuns
Taquicardia sinusal
História
história geralmente vaga; palpitações que parecem desaparecer; sintomas associados ao hipertireoidismo, como perda de peso apesar de aumento do apetite, instabilidade emocional, oligomenorreia; dispneia e fadiga associados decorrentes de anemia; pode se manifestar no caso de episódios de intensa emoção; a cefaleia e o rubor associados podem se dever a um feocromocitoma
Exame físico
pulso regular >100 bpm; exame cardíaco normal; sinais e sintomas de hipertireoidismo (por exemplo, tremor fino, taquicardia, lagoftalmia), anemia (por exemplo, palidez) ou feocromocitoma (hipertensão episódica)
Primeira investigação
- eletrocardiograma (ECG) de 12 derivações:
complexos QRS regulares com frequência >100 bpm
Outras investigações
- hormônio estimulante da tireoide:
reduzido na maioria dos casos de hipertireoidismo
- Hemograma completo:
Hb reduzida se houver anemia
- teste de gravidez:
teste de gravidez positivo
Taquicardia atrial
História
história de cardiopatia estrutural; associação com uma doença aguda; as palpitações em geral são paroxísticas; palpitações rápidas e regulares com início e término súbitos; sintomas menos específicos, como fadiga e dispneia, podem estar presentes se a taquicardia atrial for incessante
Exame físico
geralmente normal; pode-se observar sinais e sintomas de insuficiência cardíaca ou doença pulmonar como a doença pulmonar obstrutiva crônica (DPOC) ou pneumonia
Primeira investigação
- ECG inicial sem sintomas:
geralmente normal; pode-se observar sinais de anormalidades atriais à esquerda (onda P bifásica na derivação V1 ou onda P com duas curvas na derivação II) ou à direita (onda P >2.5 mV na derivação II)
Outras investigações
- ECG ambulatorial ou monitor de eventos com sintomas:
taquicardia QRS estreita (>100 bpm); onda P ocasionalmente com uma morfologia não sinusal
Flutter atrial
História
palpitações rápidas e regulares; observada em pacientes com coração normal, mas é mais frequente naqueles com uma disfunção ventricular esquerda ou uma doença reumática cardíaca; comumente observada em combinação com fibrilação atrial
Exame físico
pode-se observar a vibração do pulso jugular venoso; intensidade do pulso arterial geralmente normal, mas a frequência ventricular é variável dependendo do grau de bloqueio atrioventricular (AV); sinais de insuficiência cardíaca congestiva e disfunção do ventrículo esquerdo podem estar presentes
Primeira investigação
- ECG inicial sem sintomas:
normal, mas pode-se observar sinais de anormalidades atriais à esquerda (onda P bifásica na derivação V1 ou onda P com duas curvas na derivação II) ou à direita (onda P >2.5 mV na derivação II)
Outras investigações
- ECG ambulatorial ou monitor de eventos com sintomas:
ondas de flutter em dente de serra rápidas e regulares a 300 bpm com um complexo QRS estreito em alguns múltiplos de 300, ou seja, 150, 100 ou 75 bpm
Fibrilação atrial
História
história de insuficiência cardíaca congestiva, valvopatia cardíaca, cardiomiopatia dilatada/ hipertrófica, pericardite, doença tireoidiana, doença pulmonar (incluindo asma), apneia obstrutiva do sono ou flutter atrial; palpitações paroxísticas ou persistentes; frequentemente associada a outros sintomas, como dispneia ou fadiga; ou pode ocorrer após o consumo esporádico intenso de álcool (binge drinking [coração pós-feriado]); comum em idosos; uso de ésteres etílicos de ácidos ômega-3 em pacientes tratados para hipertrigliceridemia; pode haver história de atividades atléticas
Exame físico
pulso irregularmente irregular; geralmente rápido; se o paciente estiver em um ritmo normal no momento do exame físico, deve-se investigar os sinais de insuficiência cardíaca, doença reumática cardíaca ou doença tireoidiana
Primeira investigação
- ECG inicial sem sintomas:
normal, mas pode-se observar sinais de anormalidades atriais à esquerda (onda P bifásica na derivação V1 ou onda P com duas curvas na derivação II) ou à direita (onda P >2.5 mV na derivação II)
Outras investigações
- ECG ambulatorial ou monitor de eventos com sintomas:
ritmo irregularmente irregular sem ondas P distintas
- hormônio estimulante da tireoide:
pode ser elevado ou reduzido
- ecocardiograma:
pode mostrar um aumento do átrio esquerdo, regurgitação mitral, disfunção do ventrículo esquerdo
Taquicardia por reentrada no nó atrioventricular
História
pode ocorrer em qualquer idade; o início dos sintomas é mais comum no final da segunda e início da terceira década de vida; mais comum em mulheres; as palpitações geralmente têm início e término abruptos, são rápidas e regulares, descritas como semelhantes a uma máquina e podem estar acompanhadas de um preenchimento na garganta decorrente das contrações do átrio direito com a valva tricúspide fechada; geralmente termina com manobras de Valsalva, e às vezes está associada a pré-síncope
Exame físico
geralmente normal; durante a arritmia, o pulso é rápido e regular com uma rápida vibração do pulso de onda venosa jugular
Primeira investigação
- ECG inicial sem sintomas:
normal
Outras investigações
- ECG ambulatorial ou monitor de eventos com sintomas:
taquicardia QRS estreita, às vezes com pseudo-onda R na derivação V1 ou pseudo-onda S nas derivações inferiores
Mais
Síndrome de Wolff-Parkinson-White (WPW)
História
palpitações rápidas e regulares que podem terminar com manobras de Valsava; geralmente presente na adolescência; é observada com maior frequência em homens; está associada a um ligeiro aumento da incidência de morte súbita cardíaca
Exame físico
geralmente normal no início; durante as palpitações há um pulso rápido que é regular, exceto quando há fibrilação atrial no caso de WPW e então o pulso é irregular
Primeira investigação
- ECG inicial sem sintomas:
evidência de pré-excitação com um segmento PR curto (<120 ms) e ondas delta; os pacientes podem ter WPW com uma via acessória oculta que só conduz como ramo retrógrado do circuito da taquicardia, e não é observada no ECG inicial
Mais
Outras investigações
- ECG ambulatorial ou monitor de eventos com sintomas:
QRS estreito ou largo com ondas P ectópicas; se houver presença de fibrilação atrial, o ECG pode ser extremamente rápido (>200 bpm) com um QRS largo e irregular
Batimento ventricular prematuro
História
geralmente observadas em corações normais; as palpitações são descritas como um batimento prematuro com uma pausa seguida de um batimento "pulsante" ou anormalmente forte, ou simplesmente como um "flip-flop"; pode estar associado ao consumo de cafeína
Exame físico
geralmente normal; o pulso arterial periférico é regular exceto por batimentos prematuros ocasionais, muitas vezes com uma breve pausa no final
Primeira investigação
- ECG inicial sem sintomas:
tipicamente normal
Outras investigações
- ECG ambulatorial ou monitor de eventos com sintomas:
complexos de QRS largos isolados
- ecocardiograma:
geralmente normais
Batimento atrial prematuro
História
geralmente observado em corações normais; palpitações descritas como se pulassem um batimento geralmente com uma pausa no final ou um breve "flip-flop", pode estar associado à ingestão de cafeína; os sintomas não costumam ser tão intensos quanto batimentos ventriculares prematuros
Exame físico
geralmente normal; o pulso arterial periférico é regular exceto por batimentos prematuros ocasionais, muitas vezes com uma breve pausa no final
Primeira investigação
- ECG inicial sem sintomas:
normal
Outras investigações
- ECG ambulatorial ou monitor de eventos com sintomas:
ritmo sinusal regular com ondas P prematuras ocasionais, às vezes com uma morfologia diferente das ondas P sinusais
- ecocardiograma:
geralmente normais
Transtorno de pânico ou de ansiedade
História
as palpitações podem ser precedidas por um evento estressante; formigamento, parestesia e dispneia podem acompanhar as palpitações
Exame físico
o exame físico é inespecífico
Primeira investigação
- ECG inicial sem sintomas:
taquicardia sinusal ou normal
Outras investigações
- ECG ambulatorial ou monitor de eventos com sintomas:
taquicardia sinusal ou normal
Febre
História
sudorese, rubor, doença subjacente, por exemplo, gripe (influenza)
Exame físico
temperatura elevada
Primeira investigação
- nenhuma:
o diagnóstico baseia-se na avaliação clínica
Outras investigações
Hipertireoidismo
História
diminuição de peso apesar de aumento do apetite, labilidade emocional, oligomenorreia, intolerância ao calor
Exame físico
perda de peso, hiper-reflexia, taquicardia, fibrilação atrial, tremor fino, pode ser bócio
Primeira investigação
- eletrocardiograma (ECG):
normal, taquicardia ou evidência de fibrilação atrial
- testes da função tireoidiana (TFTs):
T4 e T3 livres elevados, nível baixo de hormônio estimulante da tireoide
Outras investigações
Consumo excessivo de álcool (binge drinking)
História
ingestão significativa de álcool, especialmente com uma história de consumo esporádico intenso de álcool (binge drinking)
Exame físico
a fibrilação atrial pode ser evidente, sinais de intoxicação alcoólica
Primeira investigação
- nenhuma:
o diagnóstico baseia-se na avaliação clínica
Outras investigações
- eletrocardiograma (ECG):
se houver suspeita de fibrilação atrial clinicamente
Cafeína
História
história de consumo intenso de cafeína ou relação direta entre o consumo de cafeína e as palpitações
Exame físico
o exame físico é inespecífico
Primeira investigação
- nenhuma:
o diagnóstico baseia-se na avaliação clínica
Mais
Outras investigações
Medicamentos que prolongam o QT
História
uso de estimulantes ou medicamentos que prolongam o intervalo QT, como antibióticos fluoroquinolonas ou determinados antipsicóticos
Exame físico
o exame físico é inespecífico
Primeira investigação
- nenhuma:
o diagnóstico baseia-se na avaliação clínica
Outras investigações
- eletrocardiograma (ECG):
para excluir a síndrome do QT longo adquirida
Síndrome da taquicardia ortostática postural
História
geralmente mulheres jovens de 15 a 25 anos de idade, pode haver infecção viral recente; sintomas relacionados à intolerância ortostática (palpitações, tontura, visão turva, intolerância ao exercício, pré-síncope e síncope, tremor, fraqueza generalizada, fadiga); também pode apresentar sintomas não ortostáticos, inclusive dispneia, sintomas gastrointestinais (por exemplo, distensão abdominal. náuseas, diarreia, constipação, dor abdominal), intolerância ao exercício, fadiga, cefaleia, perturbação do sono, comprometimento cognitivo, dor torácica, distúrbio da bexiga; pode apresentar sintomas de comorbidades associadas, como síndrome de Ehlers-Danlos e doenças autoimunes, particularmente tireoidite de Hashimoto e doença celíaca
Exame físico
taquicardia ortostática, palpitações ortostáticas; sinais de comorbidades associadas (por exemplo, hipermobilidade articular, bócio pequeno insensível à palpação, diarreia)
Primeira investigação
- teste ortostático de 10 minutos:
frequência cardíaca aumentada em ≥30 bpm (≥40 bpm em pacientes com idade entre 12 e 19 anos) após a mudança da posição supina para a ortostática, e haverá ausência de hipotensão ortostática (queda sustentada da pressão arterial sistólica em ≥20 mmHg)
Mais - Hemograma completo:
normal
Mais - testes da função tireoidiana:
normal
Mais - eletrólitos:
normal
Mais
Outras investigações
- monitoramento por Holter de 24 horas:
taquicardia induzida por alterações ortostáticas; ausência de arritmias supraventriculares
- teste da mesa inclinável:
taquicardia ortostática com a mudança de posição
Mais
Incomuns
Taquicardia sinusal inapropriada
História
resposta cardíaca exagerada ao exercício, sem uma etiologia identificável para a taquicardia, como gravidez, anemia ou hipertireoidismo; geralmente observada em mulheres jovens
Exame físico
normal exceto para pulso rápido e regular >100 bpm
Primeira investigação
- eletrocardiograma (ECG):
normal exceto para uma frequência de repouso >100 bpm
Outras investigações
- teste de gravidez:
negativo
- hormônio estimulante da tireoide:
normal
- Hemograma completo:
normal
Taquicardia ventricular idiopática
História
palpitações paroxísticas; frequentemente observada no caso de excesso de catecolamina, como exercício vigoroso; pode estar associada à quase síncope; geralmente sem uma história familiar de arritmia
Exame físico
geralmente normal, exceto durante as palpitações quando o paciente pode ter salvas de taquicardias ventriculares (TVs) não sustentadas que se manifestam como um pulso rápido e regular
Primeira investigação
- ECG (inicial):
normal
Outras investigações
- monitor de eventos ou ECG em arritmia:
taquicardia de complexo largo; quando decorrente de uma taquicardia ventricular (TV) da via de saída do ventrículo direito, tem uma morfologia de bloqueio do ramo esquerdo (BRE)/eixo inferior, quando resultante de uma TV do ventrículo esquerdo, tem um BRE ou bloqueio do ramo direito (BRD) com eixo inferior; a TV do ventrículo esquerdo tem um BRD relativamente estreito, em geral com um eixo superior
- ecocardiograma:
normal
- eletrólitos séricos:
variáveis; anormalidades eletrolíticas (especialmente hipocalemia e hipomagnesemia) geralmente incitam e/ou contribuem para a TV; hipocalemia e hipomagnesemia frequentemente associadas à torsades de pointes (TV polimórfica com uma morfologia de torção característica ocorrendo no caso de prolongamento do intervalo QT)
Síndrome do QT longo
História
palpitações, geralmente associadas à síncope, podem ser desencadeadas por exercício, febre ou estresse emocional; a história de medicamentos inclui medicamentos que prolongam o QT, como antibióticos fluoroquinolonas ou determinados antipsicóticos
Exame físico
tipicamente normal
Primeira investigação
- ECG inicial sem sintomas:
duração do QT >450 ms em homens e >470 ms em mulheres com anormalidades de onda T associadas
Mais
Outras investigações
- ECG durante a taquicardia ou monitor de eventos:
taquicardia ventricular (TV) polimórfica não sustentada
- ecocardiograma:
normal
- eletrólitos séricos:
variáveis; anormalidades eletrolíticas (especialmente hipocalemia e hipomagnesemia) geralmente incitam e/ou contribuem para a TV; hipocalemia e hipomagnesemia frequentemente associadas à torsades de pointes (TV polimórfica com uma morfologia de torção característica ocorrendo no caso de prolongamento do intervalo QT)
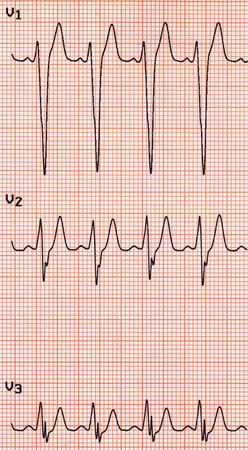
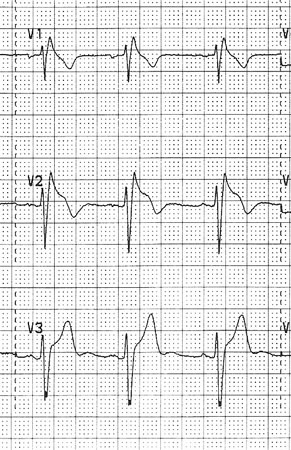
Síndrome de Brugada
História
os pacientes podem ter de 22 a 65 anos de idade e apresentar palpitações decorrentes de episódios de TV não sustentada ou fibrilação ventricular (FV); geralmente associada a síncope
Exame físico
tipicamente normal
Primeira investigação
- eletrocardiograma (ECG):
padrão de Brugada do tipo 1: supradesnivelamento do segmento ST arqueado (elevação do ponto J com padrão descendente gradual do segmento ST) ≥2 mm com onda T negativa na derivação precordial direita. Padrão de Brugada do tipo 2 ou 3: configuração em sela do segmento ST com níveis variáveis de supradesnivelamento do segmento ST
Mais - ecocardiograma:
normal; anormalidades estruturais leves no ventrículo direito ou na via de saída do ventrículo direito
Outras investigações
- teste provocativo de medicamento e bloqueio de canais de sódio:
desenvolvimento de padrão de Brugada do tipo 1 no ECG: supradesnivelamento do segmento ST arqueado (elevação do ponto J com padrão descendente gradual do segmento ST) ≥2 mm com onda T negativa na derivação precordial direita
Mais - teste genético:
pode ser positivo para mutação patogênica conhecida associada com a síndrome de Brugada (por exemplo, SCN5A)
Mais
Cardiomiopatia hipertrófica
História
história familiar de cardiomiopatia hipertrófica ou morte súbita cardíaca: os sintomas estão associados a dispneia ao esforço, quase síncope e síncope, mais frequentemente em decorrência de fibrilação atrial, mas também de taquicardia ventricular (TV)
Exame físico
forte sopro crescendo-decrescendo, auscultado melhor na borda esternal superior direita, que fica mais alto com a manobra de Valsalva, agachando-se e levantando-se, ou depois de uma contração ventricular prematura; sinais e sintomas de insuficiência cardíaca podem estar presentes, mas geralmente só aparecem mais tarde com a evolução da doença
Primeira investigação
- ECG inicial sem sintomas:
ondas Q septais profundas em I, aVL e V4 a V6: sugerem uma hipertrofia ventricular esquerda acentuada decorrente de cardiomiopatia obstrutiva hipertrófica
Mais
Outras investigações
- ECG (se for taquicárdica) ou monitor de eventos:
contrações ventriculares prematuras; TV não sustentada; TV sustentada (incomum)
- ecocardiograma:
hipertrofia ventricular esquerda com gradiente de pressão intracavitária, movimento anterior sistólico do folheto anterior da valva mitral
- eletrólitos séricos:
variáveis; anormalidades eletrolíticas (especialmente hipocalemia e hipomagnesemia) geralmente incitam e/ou contribuem para a TV; hipocalemia e hipomagnesemia frequentemente associadas à torsades de pointes (TV polimórfica com uma morfologia de torção característica ocorrendo no caso de prolongamento do intervalo QT)
Taquicardia ventricular (TV) no caso de outra cardiopatia estrutural
História
história de doença coronariana com infarto do miocárdio, cardiopatia congênita reparada, prolapso da valva mitral e/ou regurgitação
Exame físico
sinais de cardiomiopatia e/ou insuficiência cardíaca congestiva; impulso apical deslocado lateralmente e/ou difuso consistente com aumento do ventrículo esquerdo; ritmo de galope (B3); sinais de aterosclerose como sopros arteriais
Primeira investigação
- ECG inicial sem sintomas:
infarto antigo com onda Q
Outras investigações
- ECG (se for taquicárdica) ou monitor de eventos:
TV ou ectopia ventricular com morfologia de QRS consistente com um foco de um infarto prévio, isto é, complexos do QRS com um eixo superior/ramo direito em um paciente com um infarto prévio da parede inferior
- ecocardiograma:
fração de ejeção do ventrículo esquerdo diminuída com anormalidades de contratilidade da parede regional sugestivas de infarto ou hipocinesia difusa no caso de cardiomiopatia não coronariana
- eletrólitos séricos:
variáveis; anormalidades eletrolíticas (especialmente hipocalemia e hipomagnesemia) geralmente incitam e/ou contribuem para a TV; hipocalemia e hipomagnesemia frequentemente associadas à torsades de pointes (TV polimórfica com uma morfologia de torção característica ocorrendo no caso de prolongamento do intervalo QT)
Feocromocitoma
História
cefaleias, rubor, diaforese, hipertensão resistente, história familiar de sintomas do tipo ataque de pânico (mas episódicos e não situacionais)
Exame físico
hipertensão, taquicardia sinusal
Primeira investigação
- coleta de urina de 24 horas para catecolaminas, metanefrinas, normetanefrinas e creatinina:
elevado
- metanefrinas e normetanefrinas séricas livres:
elevado
- catecolaminas plasmáticas:
pode estar elevada
Outras investigações
- eletrocardiograma (ECG):
normal ou taquiarritmia
O uso deste conteúdo está sujeito ao nosso aviso legal