História e exame físico
Principais fatores diagnósticos
comuns
presença de fatores de risco
Os fatores de risco fortemente associados incluem infecção por vírus da imunodeficiência humana (HIV) conhecida, xerostomia, uso de dentaduras, desnutrição, malignidade avançada, quimioterapia ou radioterapia para câncer, gravidez ou antibioticoterapia ou terapia imunossupressora recente.
placas pastosas brancas ou amareladas bastante aderentes à mucosa oral
Aparência típica da candidíase oral pseudomembranosa, comumente conhecida como 'sapinho'.[1]
A remoção da placa por raspagem pode revelar uma base eritematosa ou uma superfície com sangramento.[Figure caption and citation for the preceding image starts]: Candidíase pseudomembranosa no diabetesDo acervo de Fariba Younai, UCLA School of Dentistry, Los Angeles [Citation ends].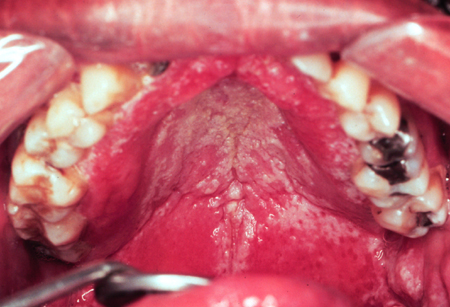 [Figure caption and citation for the preceding image starts]: Candidíase pseudomembranosa no vírus da imunodeficiência humana (HIV)Do acervo de Fariba Younai, UCLA School of Dentistry, Los Angeles [Citation ends].
[Figure caption and citation for the preceding image starts]: Candidíase pseudomembranosa no vírus da imunodeficiência humana (HIV)Do acervo de Fariba Younai, UCLA School of Dentistry, Los Angeles [Citation ends].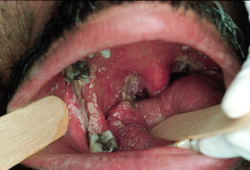
ardência na boca
Pode ocorrer tanto com a candidíase oral eritematosa quanto com a pseudomembranosa.[1]
rachaduras, úlceras ou fissuras crostosas irradiando de ângulos da boca
Aparência típica da queilite angular.
Frequentemente observada entre pacientes com uma dobra profunda nos cantos da boca ou colapso da dimensão vertical (colapso da mordida).[1]
Também observada em diversos tipos de estados de deficiência nutricional e vitamínica.
Clinicamente, as lesões são moderadamente dolorosas.
Outros fatores diagnósticos
comuns
gosto desagradável na boca
Pacientes com candidíase oral pseudomembranosa podem queixar-se de gosto salgado ou amargo na boca.[1]
lesões em qualquer parte da mucosa oral
Embora possa ocorrer em qualquer parte da mucosa oral, a candidíase oral pseudomembranosa é mais comum no palato, mucosa bucal e no dorso da língua.[1]
lesões atróficas, planas, avermelhadas e ardentes no palato
Aparência típica de candidíase oral eritematosa.[1]
áreas irregulares de perda de papilas filiformes no dorso da língua
Pode ocorrer com candidíase oral eritematosa.[1]
áreas com pontilhados vermelhos na mucosa oral
Pode ocorrer com candidíase oral eritematosa.[1]
lesões confinadas no contorno de uma prótese dental
Típica da estomatite por dentadura, encontrada sob próteses removíveis. As lesões têm superfície lisa e aveludada ou nodular, com graus variados de eritema, podendo ser acompanhadas de hemorragia petequial.[1][Figure caption and citation for the preceding image starts]: Candidíase sob uma dentadura maxilar parcialDo acervo de Fariba Younai, UCLA School of Dentistry, Los Angeles [Citation ends].
Incomuns
disfagia ou odinofagia
contorno romboide no aspecto dorsal da língua
Associado a glossite romboide mediana; pode ser eritematosa.[1]
Fatores de risco
Fortes
hipossalivação/xerostomia
higiene bucal insuficiente, especialmente entre os usuários de dentaduras
malignidade avançada
Reduz a eficácia da resposta imune.[37]
quimioterapia e radioterapia para câncer
Infecção pelo vírus da imunodeficiência humana (HIV)
A infecção por HIV reduz a eficácia da resposta imune e está fortemente associada à candidíase oral.[11][12][38] No entanto, a introdução da terapia antirretroviral altamente ativa levou à diminuição da incidência de casos em pessoas vivendo com HIV, incluindo o número de casos refratários.[17][18]
[Figure caption and citation for the preceding image starts]: Candidíase oral (infecção oportunista) em um paciente infectado pelo vírus da imunodeficiência humana (HIV)Public Health Image Library (PHIL) [Citation ends].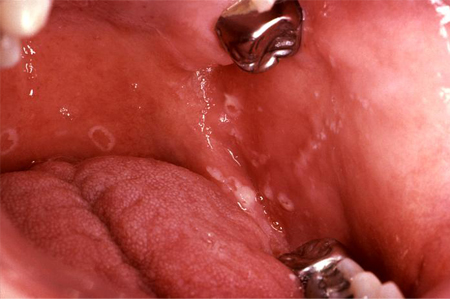 [Figure caption and citation for the preceding image starts]: Infecção por candidíase pseudomembranosa em um paciente portador do vírus da imunodeficiência humana (HIV)Public Health Image Library (PHIL) [Citation ends].
[Figure caption and citation for the preceding image starts]: Infecção por candidíase pseudomembranosa em um paciente portador do vírus da imunodeficiência humana (HIV)Public Health Image Library (PHIL) [Citation ends].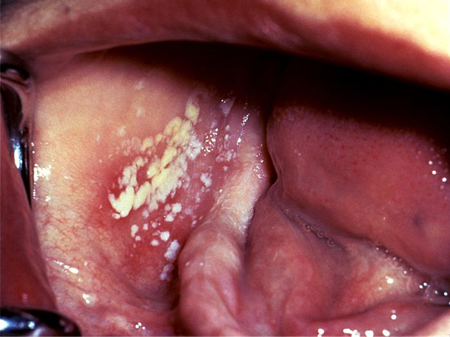
distúrbio endócrino (por exemplo, diabetes mellitus, hipoparatireoidismo, gestação, hipoadrenalismo)
agentes imunossupressores (por exemplo, corticoterapia local ou sistêmica)
Reduz a eficácia da resposta imune local e sistêmica.[32]
O risco associado aos corticosteroides inalatórios pode ser reduzido enxaguando a boca com água após a dose ou usando um dispositivo espaçador.
uso atual ou recente de antibióticos de amplo espectro ou de vários antibióticos de espectro estreito
Resultado do distúrbio na flora oral normal.[32]
extremidades etárias
Neonatos e idosos têm imunidade reduzida e, portanto, estão predispostos a infecções, incluindo as causadas por Candida.[32]
Fracos
dieta com alto teor de carboidratos
A presença de glicose aumenta o crescimento de espécies de Candida na saliva. Sua aderência ao epitélio oral também é favorecida por uma dieta rica em carboidratos.[32]
O uso deste conteúdo está sujeito ao nosso aviso legal