Abordagem
A avaliação clínica ajuda a determinar o impacto do ronco do paciente, ajuda a decidir se o paciente necessita de um estudo do sono para descartar apneia obstrutiva do sono (AOS) e ajuda a identificar o local da via aérea superior onde se origina o ronco (o que auxilia a direcionar o tratamento).
Infelizmente, foi mostrado que a anamnese e os achados clínicos carecem de sensibilidade e especificidade para diagnosticar AOS. Estima-se que a anamnese e o exame físico possam apenas prever a AOS em 50% dos pacientes, embora tenha sido constatado que sexo masculino, roncos e aumento do índice de massa corporal (IMC) são preditores úteis de AOS.[24][25]
Para obter mais informações sobre apneia obstrutiva do sono, consulte os tópicos Apneia obstrutiva do sono em adultos e Dissonia em crianças do BMJ Best Practice.
História
Às vezes é útil que o companheiro do paciente esteja presente em algumas ou todas as consultas para fornecer informações sobre alguns aspectos dos episódios de ronco. É importante determinar por quanto tempo o paciente tem apresentado roncos e se eles estão perturbando o paciente, o companheiro ou ambos. A intensidade dos roncos pode ser avaliada ao se perguntar se o ruído pode ser ouvido pelo vizinho, em qualquer lugar da casa, em um cômodo adjacente ou apenas no mesmo cômodo. O nível de perturbação causado pelo ronco pode ser indicado pelo fato de o companheiro dormir separadamente e, se isso ocorrer, com que frequência. Também é importante identificar se o ronco é agravado ou se só ocorre quando o paciente se encontra em decúbito dorsal.
Aspectos que podem sugerir AOS devem ser procurados:[1]
Apneias presenciadas (isto é, o paciente interrompe a respiração por 10 segundos ou mais)
Episódios de sufocamento ou arquejo
Acordar cansado, com cefaleia
Sonolência diurna
História médica pregressa de diabetes, hipertensão ou doença isquêmica do coração, particularmente em pacientes relativamente jovens.
Os pacientes devem ser questionados sobre se têm história de congestão nasal e se isso afeta o lado esquerdo, o lado direito ou ambos os lados. As alergias nasais, como a febre do feno, podem contribuir para o ronco.[1] O paciente deve ser questionado sobre quaisquer animais de estimação, pois podem ser alérgicos a eles.
Também devem ser observados os hábitos de tabagismo e de ingestão de bebidas alcoólicas. O tabagismo causa inflamação e congestão de vias aéreas superiores.[5][20][21] Tabagismo ativo e passivo são fatores de risco para o ronco.[1] A frequência dos roncos habituais aumenta com a quantidade de tabaco consumido.[20] Bebidas alcoólicas causam um sono mais profundo e diminuição do tônus muscular das vias aéreas superiores.[1][15][16][17] A dependência alcoólica foi associada a ronco autorrelatado em mulheres magras.[18]
A história de medicamentos pode identificar agentes que podem contribuir para o ronco. Medicamentos sedativos, como comprimidos para dormir, tranquilizantes e anti-histamínicos, diminuem o tônus muscular das vias aéreas superiores e predispõem ao ronco.[1][11]
O paciente deve ser questionado sobre quais tratamentos ou técnicas já foram tentadas e até que ponto elas foram bem-sucedidas, para evitar repetição.
Devem ser realizadas perguntas sobre qualquer alteração no peso do paciente. Deve ser quantificado o ganho de peso e em que período de tempo. Se o paciente não apresentava ronco antes do ganho de peso, então a perda de peso pode ser curativa.
Em crianças, ronco intenso com distúrbios do sono, pausas respiratórias e despertar com roncos (despertar rápido após ronco) sugerem AOS. Terror noturno, enurese, hiperatividade e problemas de comportamento também estão associados à AOS.
Questionários para o paciente
Existem diversos questionários para o paciente disponíveis que podem ser utilizados na avaliação de um paciente que ronca. O escore na escala de roncos é um questionário para o paciente que mede a intensidade dos roncos ao fazer três perguntas relacionadas a intensidade, frequência e periodicidade dos roncos, com quatro respostas possíveis (0 a 3), fornecendo um escore máximo possível de 9.[26]
Uma medição da sonolência diurna excessiva (SDE) pode ser realizada subjetivamente pela Escala de Sonolência de Epworth (ESE) no questionário para o paciente. Epworth Sleepiness Scale Opens in new window Os pacientes são solicitados a classificar em uma escala de 0 a 3 a probabilidade de adormecerem em 8 situações específicas. Um escore acima de 10 (em 24) indica SDE. No entanto, a ESE carece de sensibilidade e especificidade como ferramenta de rastreamento para AOS, portanto, em um paciente específico, a ESE pode por si só não ser muito útil e agir apenas como um guia.[12]
Exame
As seguintes características, em particular, devem ser avaliadas durante o exame físico de um paciente que ronca.
Exame físico de rotina
A aparência clínica pode sugerir que um paciente apresenta hipotireoidismo ou acromegalia.
Índice de massa corporal (IMC)
O IMC é uma medição que ajuda a definir o grau de obesidade. Ele é calculado dividindo-se o peso em quilogramas pela altura em metros quadrados (kg/m²). IMC normal = 19 a 25, sobrepeso = 26 a 30, obesidade tipo I = 30 a 34.9, obesidade tipo II = 35 a 39.9, obesidade tipo III = >40.
Anormalidades craniofaciais
A anatomia esquelética subjacente pode resultar no estreitamento das vias aéreas, predispondo ao ronco. A retrognatia ou a micrognatia impedem a língua de estar posicionada suficientemente para frente durante o sono, portanto, também predispondo ao ronco.
Nariz
Deformidades nasais externas podem contribuir para fluxo aéreo restrito. Por exemplo, ossos nasais desviados frequentemente indicam um desvio do septo nasal com fluxo aéreo reduzido.
O paciente deve ser solicitado a inalar e observar se ocorre qualquer colapso alar (isto é, movimento para dentro da parte externa das narinas).
A parte interna do nariz deve ser examinada com um otoscópio, uma lanterna ou, idealmente, um nasoendoscópio.
Como examinar a cavidade nasalVídeo explicando como realizar um exame do nariz e da cavidade nasal
Cornetos inferiores grandes e pálidos estão associados à rinite alérgica.
Pode ocorrer hipertrofia dos cornetos, desvio do septo nasal, pólipos nasais ou, raramente, um tumor causando obstrução nasal.
Tamanho da língua
Olhando para o interior da boca com a língua em repouso, o tamanho da língua pode ser graduado de 1 a 4, de acordo com o escore de Mallampatti modificado, em que 1 = pode visualizar as amígdalas, 2 = pode visualizar a úvula, 3 = pode visualizar o palato mole, 4 = pode visualizar apenas o palato duro.
Tamanho das amígdalas
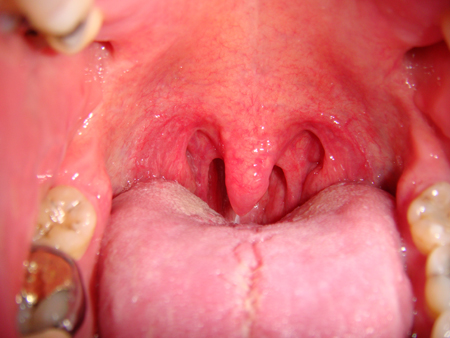
Olhando para o interior da boca, o tamanho das amígdalas pode ser graduado de 0 a 4, em que 0 = as amígdalas não estão presentes, 1 = amígdalas dentro dos pilares, 2 = amígdalas até a borda dos pilares, 3 = amígdalas além dos pilares, 4 = amígdalas se estendem para a linha média.[Figure caption and citation for the preceding image starts]: Orofaringe obstruída pelas amígdalas, pelos pilares posteriores proeminentes e pela úvula grandeDo acervo do Dr. Showkat Mirza; usado com permissão [Citation ends].
Palato mole
A anatomia do palato mole é altamente variável e alguns aspectos podem contribuir para o ronco, como a presença de redundância do pilar posterior e da úvula e um palato mole e úvula excessivamente longos.
Vias aéreas superiores
A endoscopia flexível permite uma avaliação completa das vias aéreas superiores, desde a cavidade nasal até a laringe, procurando por fatores predisponentes para o ronco, como tecido adenoidal, amígdalas linguais, anormalidades da epiglote e, ocasionalmente, cistos ou tumores hipofaríngeos. Tecido adenoidal é uma causa comum de ronco em crianças com ou sem hipertrofia tonsilar. Hipertrofia das adenoides é rara em adultos, mas, quando ocorre, geralmente afeta adultos jovens.
Manobra de Müller
Essa técnica pode diferenciar obstrução pela base palatal e base da língua ou multissegmentar. É executada nasoendoscopia flexível, com o paciente sentado e com a boca fechada. O endoscópio de fibra óptica é posicionado no nível da base da língua. O paciente inala vigorosamente enquanto as narinas e a boca estão ocluídas e é observado o grau de colapso hipofaríngeo. Essa manobra é então repetida com o endoscópio posicionado logo acima do palato mole (nível velofaríngeo).
Isso pode auxiliar a avaliar a adequação dos pacientes para a uvulopalatofaringoplastia (UPFP).[27]
Método hipotônico endoscópico passivo
Essa é outra técnica que pode diferenciar obstrução pela base palatal e base da língua ou multissegmentar. A nasoendoscopia flexível é realizada com o paciente acordado na posição supina no final da expiração (isto é, o paciente em expiração máxima), quando o tônus fásico dos músculos se encontra em seu nível mínimo; isso pode apontar para onde a obstrução está ocorrendo durante o sono.[28]
Testes e investigações
Vários testes e investigações adicionais podem ser indicados, dependendo dos achados da anamnese e do exame físico.
Se houver suspeita clínica, testes da função tireoidiana podem confirmar ou descartar o hipotireoidismo como uma causa contributiva para o ronco. Da mesma forma, caso haja suspeita clínica de acromegalia, a medição dos níveis de hormônio do crescimento pode fornecer evidências que corroborem diagnóstico. Se um paciente tiver rinite alérgica, testes alérgicos cutâneos por puntura e testes séricos de IgE específica para alérgenos podem identificar alérgenos específicos. Caso a obstrução nasal seja considerada uma causa contributiva significativa, pode ser útil um teste com descongestionante nasal. Isso envolve o uso de um descongestionante nasal tópico em noites alternadas por 1 semana e a comparação da intensidade do ronco. Caso o uso do descongestionante resulte em melhora dos sintomas, pode valer a pena tratar as anormalidades nasais para melhorar o ronco.[29]
Um estudo noturno do sono pode ser feito, caso haja preocupação quanto a uma possível AOS. O estudo do sono mais simples é a oximetria de pulso noturna. Esse exame mede a saturação de oxigênio e fornece dados da frequência do pulso. O exame pressupõe que, quando um indivíduo apresenta um episódio apneico ou hipopneico, a saturação de oxigênio diminui. Uma vez que a apneia ou hipopneia seja aliviada, a dessaturação do oxigênio se recupera. As diminuições e os aumentos são considerados depressões do oxigênio.[12] Alguns médicos utilizam a oximetria isoladamente como um rastreamento para AOS. Infelizmente, estudos utilizando a oximetria noturna como uma ferramenta de rastreamento para AOS têm mostrado boa especificidade e valor preditivo positivo, mas baixa sensibilidade e valor preditivo negativo.[30] Isso significa que a oximetria noturna pode não detectar os indivíduos com AOS que não dessaturam. Ela também pode não detectar os pacientes com síndrome da resistência das vias aéreas superiores (SRVAS). A polissonografia completa continua a ser o método definitivo para o diagnóstico de AOS.[12] Um índice de apneia-hipopneia (IAH) acima de 5 indica AOS.
A manometria faríngea, na qual sondas de pressão são inseridas por via nasal no interior das vias aéreas superiores, juntamente com um estudo do sono noturno, pode ajudar a identificar se o ronco está ocorrendo ao nível do palato ou da base da língua.[31] Geralmente, isso só é realizado em pacientes que expressaram desejo de serem considerados para cirurgia do palato e que sejam candidatos adequados.
A nasoendoscopia durante o sono pode auxiliar a identificar o local de origem do ronco e selecionar pacientes adequados para a cirurgia do palato.[32] Ela envolve a sedação do paciente com propofol a um nível de sono suficiente para induzir o ronco. Com o paciente em posição supina, o cirurgião examina o trato aerodigestivo superior com um nasoendoscópio flexível para determinar o(s) nível(is) de obstrução. Uma vez mais, isso geralmente é realizado em pacientes que tenham expressado o desejo de serem considerados para a cirurgia do palato e que sejam candidatos adequados.
Estudos de imagem também podem desempenhar um papel útil na identificação dos locais de estreitamento e obstrução. A tomografia computadorizada (TC) tridimensional do crânio e pescoço pode ser útil para avaliar a patência das vias aéreas superiores em pacientes com distúrbio respiratório do sono.[12] A ressonância nuclear magnética (RNM) ultrarrápida pode ser usada em pacientes acordados e adormecidos para avaliar o local da obstrução das vias aéreas superiores, mas não está disponível em todos os centros, e períodos curtos de sono em um equipamento de RNM podem não ser representativos de um padrão de sono normal.[12]
A análise acústica do ronco pode ser útil para determinar objetivamente seu volume e duração, mas é apenas de uso limitado na detecção do local do ronco.[33] Ela também pode ser uma ferramenta útil na pesquisa para avaliar o impacto de vários fatores ambientais e do paciente na intensidade do ronco.[34][35]
O uso deste conteúdo está sujeito ao nosso aviso legal
