Recomendaciones
Urgente
Evalúe el estado hemodinámico de inmediato.[1][3]
Independientemente de la duración del inicio de la arritmia del paciente, no retrase la cardioversión con corriente continua sincronizada (CC) de emergencia en los siguientes grupos, ya que su afección puede poner en peligro la vida:[1][3][32]
Características de la inestabilidad hemodinámica
Síntomas de la isquemia aguda del miocardio
Enfermedad grave precipitante presunta o confirmada que requiere atención hospitalaria
Fibrilación auricular (FA) junto con un síndrome de preexcitación como el síndrome de Wolff-Parkinson-White
Signos o síntomas de accidente cerebrovascular agudo.
Para cualquier paciente cuya salud se vea hemodinámicamente comprometida:
Ingreso urgente en una unidad médica de agudos[32]
Solicite el soporte anestésico para sedar al paciente antes de la cardioversión de CD[1]
Solicite la revisión de un médico veterano y/o especializado; esto no debería retrasar la cardioversión urgente con CC[1][3]
Verifique el estado de anticoagulación oral del paciente lo antes posible.[1] En pacientes que aún no reciben tratamiento de anticoagulación terapéutica, iniciar inmediatamente la anticoagulación antes de la cardioversión[1]
Considere el uso de amiodarona intravenosa para el control agudo de la frecuencia cardíaca, si es necesario.[1]
Siga la vía integrada de fibrilación auricular Better Care (ABC) para el manejo holístico de cualquier paciente con FA:[1][63]
Anticoagulación/Prevención del accidente cerebrovascular
Manejode los síntomas
Optimización ardiovascular y de la comorbilidad (incluidos los cambios en el estilo de vida).
En todos los pacientes, priorice el cálculo del riesgo de accidente cerebrovascular utilizando la puntuación CHA2DS 2-VASc.[1][3][34] [ Puntuación CHA(2)DS(2)-VASc para el riesgo de accidente cerebrovascular (ictus) en pacientes con fibrilación auricular Opens in new window ]
Considere la posibilidad de anticoagulación oral para la prevención del accidente cerebrovascular en hombres con una puntuaciónCHA 2DS2-VASc de 1 o más y mujeres con una puntuación de 2 o más.[1][3] En estos grupos, continúe el tratamiento de anticoagulación a largo plazo.[1]
Las guías de práctica clínica de la Sociedad Europea de Cardiología (ESC) dan una recomendación adicional y más fuerte para puntuacionesCHA 2DS2-VASc más altas; la ESC recomienda comenzar la anticoagulación oral en pacientes con FA con una puntuaciónCHA 2DS2-VASc de 2 o más en hombres y 3 o más en mujeres.[1]
Si está considerando el uso de un tratamiento anticoagulación, use la puntuación ORBIT o la puntuación HAS-BLED para:[1][3][34][36] [ Puntuación de riesgo de sangrado ORBIT Opens in new window ] [ Puntuación HAS-BLED para el riesgo de sangrado Opens in new window ]
Evalúe el riesgo de un sangrado grave
Identifique (y posteriormente manejar) los factores de riesgo modificables para el sangrado
Marque a los pacientes con 'alto riesgo de sangrado' para una revisión y seguimiento tempranos.
Las guías de práctica clínica de la Sociedad Europea de Cardiología recomiendan el uso de la puntuación HAS-BLED.[1] El Instituto Nacional para la Excelencia en Salud y Atención (NICE) recomienda el uso de ORBIT en lugar de HAS-BLED siempre que sea posible.[3] En la práctica, tanto HAS-BLED como ORBIT son aceptables.
No utilice puntuaciones de riesgo de sangrado para descartar el tratamiento anticoagulante.[64]
El riesgo de sangrado es dinámico y requiere una reevaluación periódica, y no debe basarse en una sola evaluación única.[65]
Cuando esté indicado, comience la anticoagulación lo antes posible.
Evalúe y maneje la presentación aguda con accidente cerebrovascular relacionado con la FA de acuerdo con la vía del accidente cerebrovascular agudo. Véase Accidente cerebrovascular isquémico y Accidente cerebrovascular debido a hemorragia intracerebral espontánea.
Si se identifica una causa subyacente para la FA, maneje (cuando sea posible) o refiera, según corresponda. Utilice siempre su juicio clínico y las políticas y las guías de práctica clínica locales para determinar la urgencia.
Principales recomendaciones
En cualquier paciente sin inestabilidad hemodinámica potencialmente mortal:
Control de la frecuencia de inicio (p. ej., betabloqueante, bloqueador de los canales de calcio limitante de la velocidad)[1]
Si el paciente aún presenta síntomas después de que se haya controlado su frecuencia o no se haya logrado el control de la frecuencia, considere el control del ritmo (pasos 2, 3 y 4)
Revise el estado de anticoagulación oral del paciente[1]
Si el paciente ya está en anticoagulación terapéutica:
Verifique el índice internacional normalizado (INR), si es posible, en pacientes que toman warfarina antes de la cardioversión eléctrica para confirmar una buena adherencia a los anticoagulantes
Proceda con la cardioversión (ya sea inmediata o diferida por posible cardioversión espontánea)[1]
Si el paciente no está recibiendo tratamiento de anticoagulación, comience la anticoagulación antes de la cardioversión lo antes posible.[1] Seleccione un anticoagulante adecuado para el paciente de acuerdo con los protocolos de su hospital
Verifique la duración de la FA y considere opciones para controlar el ritmo para reducir aún más los síntomas[1]
Si el inicio de la arritmia es inferior a 48 horas, considere la cardioversión precoz en pacientes seleccionados[1]
En pacientes con FA de 24 a 48 horas de duración que se someten a cardioversión, inicie el tratamiento de anticoagulación oral durante al menos 4 semanas después de la cardioversión.[1] Use un anticoagulante oral directo en lugar de un antagonista de la vitamina K.[1] Este es un paso opcional para aquellos con inicio de FA definitivamente menos de 24 horas[1]
Evalúe urgentemente las características de la inestabilidad hemodinámica.[1][3] Estos pacientes pueden necesitar cardioversión eléctrica de emergencia; consulte Manejo de emergencia de pacientes hemodinámicamente inestables a continuación.
Aunque el control de los síntomas mediante la minimización de la inestabilidad o insuficiencia circulatoria es fundamental para cualquier enfoque adoptado, la reducción del riesgo de accidente cerebrovascular y la prevención de complicaciones es primordial en la estrategia de tratamiento.[3][32]
Siga la vía integrada de fibrilación auricular Better Care (ABC) para el manejo holístico de cualquier paciente con FA:[1][63]
Anticoagulación/Prevención del accidente cerebrovascular
Manejode los síntomas
Optimización ardiovascular y de la comorbilidad (incluidos los cambios en el estilo de vida).
Utilice la escala de síntomas modificada de la European Heart Rhythm Association (EHRA) para cuantificar el estado de los síntomas del paciente antes y después del inicio del tratamiento.[1]
La escala de síntomas de la EHRA evalúa el efecto de seis síntomas (palpitaciones, fatiga, mareos, disnea, dolor torácico y ansiedad) durante la FA en la actividad diaria del paciente, que van desde ninguno hasta la frecuencia o gravedad de los síntomas que conducen a la interrupción de las actividades diarias.[44]
Considere cuidadosamente si el paciente debe ser ingresado en el hospital, ya sea a través de la admisión directa si se presenta en el departamento de accidentes y emergencias o luego de una derivación urgente de la comunidad.
En la práctica, si el paciente cumple con todos los siguientes criterios, puede ser adecuado para el control de la frecuencia ambulatoria y la anticoagulación (dependiendo de su riesgo de accidente cerebrovascular):
Capaz de tolerar los síntomas
Hemodinámicamente estable
Sin enfermedad grave que precipite
Capaz de cumplir con el tratamiento médico y las citas médicas (si se conocen).
Consulte a colegas médicos veteranos si usted no está seguro.
En la práctica, incluso si decide manejar al paciente como paciente ambulatorio, consulte a un cardiólogo especializado en servicios de atención de arritmias (si es posible, dentro de 4 a 6 semanas) para obtener opciones de manejo a largo plazo. El especialista puede ofrecer cardioversión con corriente continua (CC) con o sin ablación intervencionista con catéter.
El manejo integrado de cualquier paciente con FA se basa en un equipo multidisciplinario coordinado con el paciente y su familia/ cuidadores en el centro donde se aborda el tratamiento.[1]
En el hospital: indicaciones para el ingreso inmediato
En la práctica, organice el ingreso de cualquier paciente con cualquiera de los siguientes casos:
Características de la inestabilidad hemodinámica potencialmente mortal
Hipotensión (presión arterial sistólica <90 mmHg) u otros signos de shock
Dolor torácico o evidencia de isquemia miocárdica en el ECG
Signos de reducción de la perfusión cerebral (reducción del nivel de conciencia/escala de coma de Glasgow, síncope)
Signos de insuficiencia cardíaca
Síntomas de la isquemia aguda del miocardio
Dolor torácico o evidencia de isquemia miocárdica en el ECG
Enfermedad grave precipitante presunta o confirmada que requiere atención hospitalaria
Por ejemplo, émbolos pulmonares, neumonía grave, pericarditis grave
FA junto con un síndrome de preexcitación como el síndrome de Wolff-Parkinson-White
Los pacientes con síndrome de Wolff-Parkinson-White y FA corren el riesgo de frecuencias ventriculares rápidas como resultado de la conducción rápida de la actividad eléctrica auricular a los ventrículos a través de la vía accesoria, y presentan un mayor riesgo de fibrilación ventricular y muerte súbita[1]
Véase síndrome de Wolff-Parkinson-White
Signos o síntomas de accidente cerebrovascular agudo
Taquicardia pronunciada.
Estos pacientes pueden necesitar una cardioversión eléctrica de emergencia. Consulte Manejo de emergencia de pacientes hemodinámicamente inestables a continuación.
En la comunidad: indicaciones para derivación urgente al hospital
Organice el traslado inmediato al hospital, mediante el servicio de ambulancia de urgencias, para cualquier paciente con cualquiera de los siguientes casos:
Características de la inestabilidad hemodinámica potencialmente mortal
Hipotensión (presión arterial sistólica <90 mmHg) u otros signos de shock
Dolor torácico o evidencia de isquemia miocárdica en el ECG
Signos de reducción de la perfusión cerebral (reducción del nivel de conciencia/escala de coma de Glasgow, síncope)
Signos de insuficiencia cardíaca
Taquicardia persistente
Síntomas de la isquemia cardíaca aguda
Dolor torácico o evidencia de isquemia miocárdica en el ECG
Enfermedad grave precipitante presunta o confirmada que requiere atención hospitalaria
Por ejemplo, émbolos pulmonares, neumonía grave, pericarditis grave
FA junto con un síndrome de preexcitación como el síndrome de Wolff-Parkinson-White
Signos o síntomas de accidente cerebrovascular agudo
Taquicardia pronunciada.
Esta recomendación se basa en la experiencia clínica.
Estos pacientes pueden necesitar una cardioversión eléctrica de emergencia. Consulte Manejo de urgencia de pacientes hemodinámicamente inestables a continuación.
Si el paciente es hemodinámicamente inestable, priorice la estabilización como se detalla en esta sección. Una vez que el paciente esté estable, trabaje a través de la vía integrada de fibrilación auricular Better Care (ABC); ver A - Anticoagulación y prevención de accidentes cerebrovasculares, B - Mejor manejo de los síntomas y C - Optimización cardiovascular y de comorbilidad a continuación.[1][63]
Control de ritmo
Identifique a cualquier paciente con FA rápida no controlada que presente características de:[1][3]
Inestabilidad hemodinámica aguda o que empeora[1]
Síncope, debido a la reducción global del flujo sanguíneo al cerebro
Edema pulmonar agudo
Isquemia miocárdica en curso; dolor torácico isquémico típico y/o evidencia de isquemia miocárdica en el ECG de 12 derivaciones
Hipotensión sintomática; presión arterial sistólica <90 mmHg
Shock cardiogénico; ver Shock
Insuficiencia cardíaca
Edema pulmonar y/o aumento de la presión venosa yugular
Evidencia de preexcitación ventricular en el ECG con conducción anterógrada rápida, como se observa en personas con síndrome de Wolff-Parkinson-White
Los pacientes con síndrome de Wolff-Parkinson-White y FA corren el riesgo de frecuencias ventriculares rápidas como resultado de la conducción rápida de la actividad eléctrica auricular a los ventrículos a través de la vía accesoria, y presentan un mayor riesgo de fibrilación ventricular y muerte súbita[1]
No retrase la cardioversión con corriente continua sincronizada (CC) de emergencia en estos grupos, independientemente de la duración del inicio de la arritmia del paciente, ya que su condición puede poner en peligro la vida.
La cardioversión eléctrica convierte rápida y eficazmente la FA en ritmo sinusal.[1]
La cardioversión eléctrica restaura el ritmo sinusal de manera más rápida y efectiva que la cardioversión farmacológica y se asocia con estadías hospitalarias más cortas.[66]
No utilice la cardioversión farmacológica en pacientes hemodinámicamente comprometidos.[1]
Ingreso urgente en una unidad médica de agudos.[32]
Solicite el soporte anestésico para sedar al paciente antes de la cardioversión con CC.[1] Esto generalmente se realizará con anestesia general de acción corta.
Solicite la revisión por parte de un médico veterano y/o especialista; esto no debería retrasar la cardioversión urgente con CC.[1][3] El tratamiento adicional solo debe ser iniciado por un especialista.
Registre y guarde una tira de ritmo del ECG durante e inmediatamente después de la descarga eléctrica.
Monitorice continuamente la presión arterial y la oximetría del paciente durante el procedimiento.[1][67]
Practical tip
Asegúrese de que el desfibrilador esté sincronizado y que permanezca sincronizado entre descargas.
Si los intentos iniciales de cardioversión con CC fallan, asegúrese de que haya un buen contacto piel-electrodo con las almohadillas en la posición anteroposterior.
Anticoagulación
Verifique el estado de anticoagulación oral del paciente lo antes posible.[1] En pacientes que aún no reciben anticoagulación terapéutica, iniciar inmediatamente la anticoagulación antes de la cardioversión. Use una heparina de bajo peso molecular (HBPM), como enoxaparina o heparina no fraccionada.[3] Después de la cardioversión, haga la transición de los pacientes que comienzan con HBPM o heparina no fraccionada a un anticoagulante oral directo (ACOD), como rivaroxabán, apixabán, edoxabán o dabigatrán, o warfarina cuando corresponda.[1]
Esto es importante para prevenir posibles complicaciones tromboembólicas y debe administrarse de manera oportuna incluso en pacientes hemodinámicamente inestables.[1]
En pacientes con una duración de FA de más de 24 horas que se someten a cardioversión, inicie el tratamiento de anticoagulación oral durante al menos 4 semanas después de la cardioversión.[1] Use un ACOD en lugar de un antagonista de la vitamina K.[1]
Este es un paso opcional para aquellos con inicio de FA definitivamente menos de 24 horas.[1]
Transcurridas las 4 semanas, base las decisiones sobre la anticoagulación a largo plazo en los factores de riesgo de accidente cerebrovascular asociados, según la puntuación CHA2DS2-VASc.[1][3][34] [ Puntuación CHA(2)DS(2)-VASc para el riesgo de accidente cerebrovascular (ictus) en pacientes con fibrilación auricular Opens in new window ] Consulte Anticoagulación y prevención de accidentes cerebrovasculares a continuación.
Tenga en cuenta que algunos pacientes pueden desarrollar bradicardia sinusal después de una cardioversión DC exitosa. Asegúrese de que existan disposiciones para el uso de atropina intravenosa o isoprenalina o estimulación transcutánea temporal para manejar la bradicardia posterior a la cardioversión hasta que el paciente se estabilice.[1]
Control de la tasa
Tenga en cuenta que el control del ritmo a menudo no tiene éxito en pacientes críticamente enfermos y aquellos con función sistólica ventricular gravemente deteriorada, porque la FA a menudo se precipita/exacerba por el aumento del tono simpático, los inotrópicos y los vasopresores.[1] En estos pacientes, trabaje para identificar y corregir factores precipitantes y causas secundarias y optimizar el tratamiento de fondo.[1]
Considere el uso de amiodarona intravenosa para el control agudo de la frecuencia cardíaca en estos pacientes.[1] Lleve esto a cabo solo con el consejo de un especialista.
No use fármacos para el control de la frecuencia en personas con FA con un síndrome de preexcitación como el síndrome de Wolff-Parkinson-White.[1] En la práctica, solicite el consejo de un especialista o colega veterano para determinar alternativas adecuadas. Véase Síndrome de Wolff-Parkinson-White.
Estos fármacos aceleran la conducción por la vía accesoria al ventrículo, lo que pone al paciente en riesgo de arritmias potencialmente mortales, como la fibrilación ventricular y la muerte súbita.[1]
La FA es la segunda arritmia más común en el síndrome de Wolff-Parkinson-White, y se produce en aproximadamente un tercio de los pacientes.[1]
La actividad auricular conduce predominantemente por la vía accesoria, causando preexcitación ventricular.
El ECG mostrará un ritmo irregular QRS rápido y amplio con ondas delta.
[Figure caption and citation for the preceding image starts]: Fibrilación auricular con síndrome de Wolff-Parkinson-WhiteDe las colecciones de Arti N. Shah y Bharat K. Kantharia [Citation ends].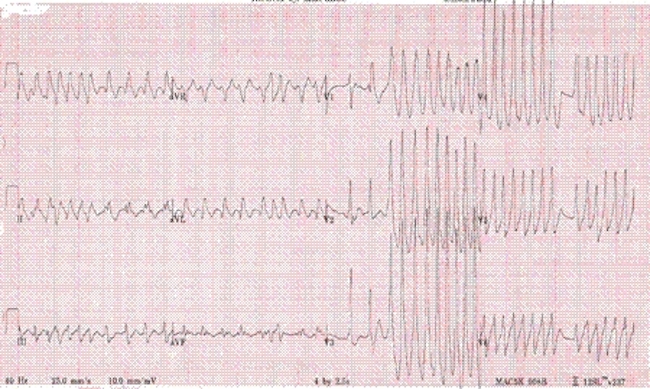
Si el paciente está hemodinámicamente comprometido, no retrase la cardioversión de corriente continua sincronizada (CC) de urgencia, ya que su afección puede poner en peligro la vida.[1][3] Vaya directamente a Manejo de urgencias en pacientes hemodinámicamente inestables arriba.
Una vez que el paciente esté estable, priorice la anticoagulación y la prevención del accidente cerebrovascular, un aspecto crítico del tratamiento de la FA, en línea con la vía integrada de la fibrilación auricular Better Care (ABC) para el manejo holístico de cualquier paciente con FA.[1][63]
En general, la FA aumenta cinco veces el riesgo de accidente cerebrovascular, pero este riesgo no es homogéneo, dependiendo de la presencia de factores/modificadores de riesgo específicos de accidente cerebrovascular.[1]
Riesgo de accidente cerebrovascular
Utilice la puntuación CHA2DS 2-VASc para calcular el riesgo de accidente cerebrovascular en todos los pacientes que presentan FA.[1][3][34] [ Puntuación CHA(2)DS(2)-VASc para el riesgo de accidente cerebrovascular (ictus) en pacientes con fibrilación auricular Opens in new window ]
Considere la posibilidad de anticoagulación oral para la prevención del accidente cerebrovascular en hombres con una puntuaciónCHA 2DS2-VASc de 1 o más y mujeres con una puntuación de 2 o más.[1][3] En estos grupos, continúe la anticoagulación a largo plazo.[1]
Las guías de práctica clínica de la Sociedad Europea de Cardiología (ESC) dan una recomendación adicional y más fuerte para puntuacionesCHA 2DS2-VASc más altas; la ESC recomienda comenzar la anticoagulación oral en pacientes con FA con una puntuaciónCHA 2DS2-VASc de 2 o más en hombres y 3 o más en mujeres.[1]
Asegúrese de que cualquier paciente, independientemente de su puntuación CHA2DS 2-VASc, que vaya a tener cardioversión que no sea de urgencia se haya mantenido en anticoagulación terapéutica durante un mínimo de 3 semanas antes de comenzar la cardioversión.[1][3] Para la elección del anticoagulante previo a la cardioversión, consulte B - Mejor manejo de los síntomas a continuación.
En pacientes con una duración de FA de más de 24 horas que se someten a cardioversión, continúe la anticoagulación durante al menos 4 semanas después de la cardioversión.[1] Este es un paso opcional para aquellos con inicio de FA definitivamente menos de 24 horas.[1]
Más allá de las 4 semanas, base las decisiones sobre la anticoagulación a largo plazo en los factores de riesgo de accidente cerebrovascular asociados, según la puntuación CHA2DS 2-VASc del paciente.[1][3][34]
Riesgo de sangrado
Si está considerando la opción de la anticoagulación, use la puntuación ORBIT o la puntuación HAS-BLED para:[1][3][34][36] [ Puntuación de riesgo de sangrado ORBIT Opens in new window ] [ Puntuación HAS-BLED para el riesgo de sangrado Opens in new window ]
Evalúe el riesgo de un sangrado grave
Identifique (y posteriormente el manejo) los factores de riesgo modificables de sangrado, como la hipertensión no controlada, el consumo nocivo de alcohol, el índice internacional normalizado (INR; lábil; si el paciente está recibiendo warfarina), el uso simultáneo de medicamentos (incluidos antiplaquetarios, inhibidores selectivos de la recaptación de serotonina y medicamentos antiinflamatorios no esteroideos) y las causas reversibles de anemia
Marque a los pacientes de "alto riesgo de sangrado" para una revisión y seguimiento tempranos (4 semanas en lugar de 4-6 meses).
Las guías de práctica clínica de la Sociedad Europea de Cardiología recomiendan el uso de la puntuación HAS-BLED.[1] El Instituto Nacional para la Excelencia en Salud y Atención (NICE) recomienda el uso de ORBIT en lugar de HAS-BLED siempre que sea posible.[3] En la práctica, tanto HAS-BLED como ORBIT son aceptables.
No utilice las puntuaciones de riesgo de sangrado para descartar el tratamiento anticoagulante; una puntuación alta no debe descartar la anticoagulación.[64]
El riesgo de sangrado es dinámico y requiere una reevaluación periódica; no debe basarse en una sola evaluación única.[65]
Practical tip
Unos antecedentes de caídas no es un factor pronóstico independiente de sangrado con anticoagulantes orales. Un estudio de modelado estimó que un paciente necesitaría caerse 295 veces al año para que los beneficios de la reducción del accidente cerebrovascular isquémico con anticoagulantes orales fueran superados por el potencial de sangrado grave.[1]
Practical tip
Siga su protocolo local al elegir una puntuación de riesgo de sangrado. Las guías de práctica clínica de 2020 de la Sociedad Europea de Cardiología recomiendan el uso de la puntuación HAS-BLED.[1] NICE recomienda el uso preferente de la puntuación ORBIT en su guía de 2021.[3] Sin embargo, los datos publicados posteriormente no muestran ninguna ventaja de ORBIT sobre HAS-BLED, incluso en pacientes que reciben anticoagulantes orales directos, y sugieren que en algunas circunstancias ORBIT funciona peor.[68][69][70] El uso de cualquiera de las puntuaciones es razonable, y la elección de la puntuación de riesgo de hemorragia es menos importante que no considerar la anticoagulación en absoluto.
Elección de anticoagulantes
Cuando lo indique la puntuación CHA2DS 2-VASc, comience la anticoagulación oral lo antes posible.[1] [ Puntuación CHA(2)DS(2)-VASc para el riesgo de accidente cerebrovascular (ictus) en pacientes con fibrilación auricular Opens in new window ]
Use un anticoagulante oral directo (DOAC) en lugar de un antagonista de la vitamina K.[1][3]
Comente las opciones de anticoagulación con el paciente y base la elección en sus características y preferencias clínicas.[1][3]
Antes de iniciar el tratamiento anticoagulante, discuta específicamente los riesgos y beneficios potenciales con el paciente, como parte del proceso de toma de decisiones compartida, explicando que:[3]
Para la mayoría de las personas, el beneficio del tratamiento de anticoagulación supera el riesgo de sangrado
Para los pacientes con un mayor riesgo de sangrado, el beneficio del tratamiento de anticoagulación no siempre supera el riesgo de sangrado, y es importante mantener una monitorización cuidadosa del riesgo de sangrado.
Si usa un DOAC, elija uno de apixabán, edoxabán, rivaroxabán o dabigatrán.[1] La elección del ACOD debe adaptarse a las necesidades y preferencias clínicas de la persona.[3]
Los ACOD presentan una eficacia no inferior y posiblemente sean más seguros, particularmente en términos de sangrado grave, en comparación con la warfarina.[71] [
 ]
[Evidencia A] A diferencia de la warfarina, los ACOD no requieren monitorización de anticoagulación de laboratorio.[72][73]
]
[Evidencia A] A diferencia de la warfarina, los ACOD no requieren monitorización de anticoagulación de laboratorio.[72][73]
Si usa warfarina, comience al paciente con un anticoagulante parenteral, como heparina no fraccionada o heparina de bajo peso molecular, al mismo tiempo. Asegúrese de que el INR esté en el rango de 2.0 a 3.0 antes de suspender el anticoagulante parenteral.[1][3][32] Asegure el seguimiento para mantener el tiempo del paciente en rango terapéutico (TTR) >65%.[3] Este enfoque está en línea con las recomendaciones del National Institute for Health and Care Excellence y refleja la práctica común en el Reino Unido. Sin embargo, tenga en cuenta que las pautas del ESC recomiendan mantener el TTR >70%.[1]
No ofrezca monoterapia con ácido acetilsalicílico únicamente para la prevención de accidentes cerebrovasculares a personas con FA.[3]
Un especialista puede considerar opciones no farmacológicas en presencia de contraindicaciones absolutas para los anticoagulantes orales, que incluyen:[1]
Sangrado grave activo (donde se debe identificar y tratar la fuente)
Comorbilidades asociadas (p. ej., trombocitopenia grave <50 plaquetas/microlitro, anemia grave en investigación, etc.)
Un evento de sangrado reciente de alto riesgo, como hemorragia intracraneal.
Si el paciente está hemodinámicamente comprometido, no retrase la cardioversión de corriente continua sincronizada (CC) de urgencia independientemente de la duración del inicio de su arritmia, ya que su condición puede poner en peligro la vida.[1][3] Vaya directamente a Manejo de las urgencias de pacientes hemodinámicamente inestables arriba.
En cualquier paciente sin inestabilidad hemodinámica potencialmente mortal:
Control de la frecuencia de inicio (p. ej., betabloqueante, bloqueador de los canales de calcio que limita la velocidad).[1] En la práctica, haga esto mientras evalúa inicialmente al paciente
Si el paciente aún presenta síntomas después de que se haya controlado su frecuencia o no se haya logrado el control de la frecuencia, considere el control del ritmo (pasos 2, 3 y 4)
Revise el estado de anticoagulación oral del paciente[1]
Si el paciente ya está en anticoagulación terapéutica:
Verifique el índice internacional normalizado (INR), si es posible, en pacientes que ya toman warfarina antes de la cardioversión eléctrica para confirmar un adecuado cumplimiento del tratamiento del anticoagulante, con el INR dentro del rango terapéutico durante 3 semanas antes de la cardioversión. En pacientes que ya toman un anticoagulante oral directo (ACOD), confirmar que han estado en una dosis adecuada con un cumplimiento adecuado del tratamiento durante 3 semanas antes de la cardioversión
Proceda con la cardioversión (ya sea inmediata o diferida por posible cardioversión espontánea)[1]
Si el paciente no está en tratamiento anticoagulante, evalúe el riesgo de sangrado utilizando la puntuación ORBIT o la puntuación HAS-BLED, y luego comience la anticoagulación antes de la cardioversión lo antes posible[3] [ Puntuación de riesgo de sangrado ORBIT Opens in new window ] [ Puntuación HAS-BLED para el riesgo de sangrado Opens in new window ]
Seleccione un anticoagulante adecuado para el paciente de acuerdo con los protocolos de su hospital
Las guías de práctica clínica de la Sociedad Europea de Cardiología recomiendan usar un DOAC como rivaroxabán, apixabán, edoxabán o dabigatrán; o una heparina de bajo peso molecular (HBPM), como la enoxaparina; o heparina no fraccionada.[1] La elección del ACOD debe adaptarse a las necesidades y preferencias clínicas de la persona.[3]
Las guías de práctica clínica del Instituto Nacional para la Excelencia en Salud y Atención en el Reino Unido recomiendan el uso de HBPM o heparina no fraccionada en la presentación inicial en este grupo[3]
Haga la transición de pacientes que comienzan con una HBPM o heparina no fraccionada a un DOAC, como rivaroxabán, apixabán, edoxabán o dabigatrán, o warfarina, cuando corresponda[1]
Verifique la duración de la FA y considere opciones para controlar el ritmo para reducir aún más los síntomas[1]
Si el inicio de la arritmia es definitivamente inferior a 48 horas, considere la cardioversión temprana en pacientes seleccionados[1]
En pacientes con FA de 24 a 48 horas de duración que se someten a cardioversión, inicie el tratamiento de anticoagulación oral durante al menos 4 semanas después de la cardioversión.[1] Use un ACOD en lugar de un antagonista de la vitamina K.[1] Este es un paso opcional para aquellos con inicio de FA definitivamente menos de 24 horas[1]
Más allá de las 4 semanas, la anticoagulación a largo plazo depende de los factores de riesgo de accidente cerebrovascular asociados, según la puntuación CHA2DS 2-VASc del paciente.[1][3][34] [ Puntuación CHA(2)DS(2)-VASc para el riesgo de accidente cerebrovascular (ictus) en pacientes con fibrilación auricular Opens in new window ] Consulte Anticoagulación y prevención de accidentes cerebrovasculares más arriba.
Practical tip
En pacientes con inicio de la arritmia definitivamente menos de 48 horas: use el control del ritmo temprano, en lugar del control del ritmo tardío o el control de la frecuencia por sí sola, si es factible dentro del entorno de tratamiento y apropiado para las características, la presentación clínica y las preferencias del paciente. Esto puede resultar en un alivio más temprano de los síntomas para el paciente.
Control de la tasa
Use el control de frecuencia para disminuir la frecuencia cardíaca del paciente en presencia de taquicardia.[1][2][3]
El control de la frecuencia suele ser suficiente para mejorar los síntomas relacionados con la FA.[1]
Tenga en cuenta que hay muy poca evidencia sólida para informar el mejor tipo e intensidad del tratamiento de control de frecuencia.[1]
Use fármacos bloqueadores ganglionares auriculoventriculares, ya sea un betabloqueante estándar (es decir, un betabloqueante distinto del sotalol) como bisoprolol, metoprolol, esmolol o carvedilol, o un bloqueador de los canales de calcio no dihidropiridínico limitante de la frecuencia (diltiazem o verapamilo), como monoterapia inicial.[1][3] Base la elección del fármaco en los síntomas, la frecuencia cardíaca, las comorbilidades y las preferencias de la persona al considerar el tratamiento farmacológico.[3]
Estas son las opciones de preferencia de primera línea, ya que tienen un inicio de acción rápido y son eficaces para un tono simpático alto.[74][75][76][77][78]
Tenga en cuenta que los bloqueadores de los canales de calcio que limitan la frecuencia están contraindicados en pacientes con insuficiencia cardíaca con fracción de eyección reducida (una comorbilidad común).
Hay fármacos alternativos disponibles. Solicite el consejo de un especialista sobre la mejor opción para su paciente individual.
Considere el uso de la monoterapia con digoxina si el paciente es sedentario (no hace ejercicio físico o hace muy poco) o si otros medicamentos limitantes de la frecuencia no son adecuados debido a comorbilidades o preferencias del paciente.[3] En la práctica, esta también es una buena opción para pacientes de edad avanzada.
Si la monoterapia no controla los síntomas, y si se cree que los síntomas continuos se deben a un control deficiente de la frecuencia ventricular, considere el uso de tratamiento combinado con dos de los siguientes:[3]
Un betabloqueante
diltiazem
Tenga en cuenta que esto está contraindicado en personas con insuficiencia cardíaca con fracción de eyección reducida.[1] Véase Insuficiencia cardíaca aguda
Digoxina.
No ofrezca amiodarona para el control de tasas a largo plazo.[3] El National Institute for Health and Care Excellence (NICE) recomienda no usar amiodarona a largo plazo (más de 12 meses) debido a la falta de evidencia y al riesgo de efectos secundarios graves.[3] La amiodarona generalmente solo está indicada para el control de la frecuencia en pacientes críticos y aquellos con función sistólica ventricular gravemente deteriorada bajo el consejo de un especialista.[1] Consulte Manejo de urgencia en pacientes hemodinámicamente inestables más arriba.
Practical tip
En pacientes estables, es razonable usar el tratamiento por vía oral. Si el paciente está estable pero usted desea lograr un control más rápido de la frecuencia, la administración intravenosa es una mejor opción que la oral. La administración intravenosa también es útil para la observación de efectos adversos agudos (ya que la perfusión puede interrumpirse rápidamente) y, por lo tanto, para el ajuste adecuado de la dosis.
No use fármacos para el control de la frecuencia en personas con FA con un síndrome de preexcitación como el síndrome de Wolff-Parkinson-White.[1] En la práctica, solicite el consejo de un especialista o colega veterano para determinar alternativas adecuadas. Véase Síndrome de Wolff-Parkinson-White.
Estos fármacos aceleran la conducción por la vía accesoria al ventrículo, lo que pone al paciente en riesgo de arritmias potencialmente mortales, como la fibrilación ventricular y la muerte súbita.[1]
Control de ritmo
Considere el uso de la cardioversión farmacológica o eléctrica según las circunstancias clínicas, las preferencias del paciente y los recursos, para reducir los síntomas.[1][3]
La cardioversión eléctrica restaura el ritmo sinusal de manera más rápida y efectiva que la cardioversión farmacológica y se asocia con estadías hospitalarias más cortas.[1][66] La cardioversión farmacológica, sin embargo, no requiere ayuno ni sedación.
La cardioversión eléctrica se logra con cardioversión de CC sincronizada; la cardioversión farmacológica utiliza un fármaco antiarrítmico, seleccionado de acuerdo con los antecedentes y el estado del paciente.[1]
En pacientes hemodinámicamente estables, la decisión de utilizar cardioversión eléctrica o farmacológica dependerá de la experiencia local, las instalaciones y los fármacos disponibles, la disponibilidad de un médico adecuado para administrar sedación si se selecciona la cardioversión eléctrica y la preferencia del paciente.
Inicie la anticoagulación inmediata antes de la cardioversión eléctrica o farmacológica electiva.[1] Use un DOAC, o una HBPM, o heparina no fraccionada de acuerdo con los protocolos locales. Haga una transición a warfarina cuando sea adecuado para los pacientes que comienzan con HBPM o heparina no fraccionada. Continúe durante un mínimo de 3 semanas antes de comenzar la cardioversión.[1][3]
La cardioversión conlleva un riesgo inherente de accidente cerebrovascular en pacientes no anticoagulados, que se reduce sustancialmente con la administración de anticoagulación.[1]
Inicie la anticoagulación oral en todos los pacientes con FA de más de 24 horas de duración durante al menos 4 semanas después de la cardioversión.[1] Use un ACOD en lugar de un antagonista de la vitamina K.[1]
Este es un paso opcional para aquellos con inicio de FA definitivamente menos de 24 horas.[1]
Más allá de las 4 semanas, la anticoagulación a largo plazo depende de los factores de riesgo de accidente cerebrovascular asociados, según la puntuación CHA2DS 2-VASc del paciente.[1][3][34] [ Puntuación CHA(2)DS(2)-VASc para el riesgo de accidente cerebrovascular (ictus) en pacientes con fibrilación auricular Opens in new window ] Consulte Anticoagulación y prevención de accidentes cerebrovasculares más arriba.
Cardioversión eléctrica
Busque soporte anestésico para sedar al paciente antes de la cardioversión con CC.[1]
La sedación intravenosa no debe administrarse en estado alimentado, ya que esto aumenta el riesgo de aspiración. El anestesista también podrá aconsejar cuánto tiempo debe estar ayunando el paciente para una sedación segura.
Registre y guarde una tira de ritmo del ECG durante e inmediatamente después de la descarga eléctrica.
Monitorice continuamente la presión arterial y la oximetría del paciente durante el procedimiento.[1][67]
Tenga en cuenta que algunos pacientes pueden desarrollar bradicardia sinusal después de una cardioversión con CC exitosa. Asegúrese de que existan disposiciones para el uso de atropina intravenosa o isoprenalina o estimulación transcutánea temporal para controlar la bradicardia posterior a la cardioversión hasta que el paciente se estabilice.[1]
Practical tip
Asegúrese de que el desfibrilador esté sincronizado y que permanezca sincronizado entre descargas.
Si los intentos iniciales de cardioversión con CC fallan, asegúrese de que haya un buen contacto piel-electrodo con las almohadillas en la posición anteroposterior.
Cardioversión farmacológica
Tenga en cuenta que la cardioversión farmacológica requiere supervisión médica continua y monitorización de ECG, independientemente del medicamento utilizado, para detectar un evento proarrítmico.[79]
En la práctica, esto generalmente se llevará a cabo en una cama de monitorización cardíaca (p. ej., en la unidad de cuidados cardíacos o en una cama de reanimación en el servicio de urgencias).
Utilice un fármaco antiarrítmico, seleccionado según la historia del paciente y el cuadro clínico general.[1][3] El e National Institute for Health and Care Excellence en el Reino Unido recomienda ofrecer:[3]
Una opción de flecainida o amiodarona para personas sin evidencia de cardiopatía estructural o isquémica
o
Amiodarona a personas con evidencia de cardiopatía estructural
Tenga en cuenta que usted necesitará una cánula de gran calibre para la amiodarona.
Otros antiarrítmicos utilizados fuera del Reino Unido incluyen:[1]
Vernakalant: aunque está disponible en el Reino Unido, rara vez se emplea
Ibutilida: no disponible en el Reino Unido.
Solicite la opinión especializada de un cardiólogo si no está seguro de qué fármaco debe usar.
No use sotalol.[3]
Si usa un antiarrítmico de clase 1C (p. ej., flecainida), prescriba conjuntamente un fármaco bloqueador del nódulo auriculoventricular (AV) (p. ej., un bloqueador de los canales de calcio o betabloqueante que limite la frecuencia) si aún no se está administrando al paciente ningún agente bloqueador del nódulo AV. Esto es para prevenir respuestas ventriculares aceleradas.[1]
El uso de un bloqueador de los canales de sodio como la flecainida sin un agente bloqueador del nódulo AV puede convertirse en un ritmo de aleteo auricular más lento, lo que permite que el nodo AV conduzca de manera 1:1 y, paradójicamente, da como resultado una respuesta ventricular más rápida.[1]
Aunque esto puede presentarse en la situación aguda de cardioversión farmacológica, es más importante cuando se consideran estos fármacos para un manejo a largo plazo para prevenir la FA recurrente.
Tenga en cuenta que la flecainida solo se puede usar en ausencia de cardiopatía estructural / cardiopatía isquémica pasada.
En caso de duda, solicite el consejo especializado de un cardiólogo.
Si el paciente está hemodinámicamente comprometido, no retrase la cardioversión de corriente continua sincronizada (CC) de urgencia, independientemente de la duración del inicio de su arritmia, ya que su afección puede poner en peligro la vida.[1][3] Vaya directamente a Manejo de las urgencias de pacientes hemodinámicamente inestables arriba.
Una vez que el paciente esté estable y haya trabajado con 'A' y 'B' de la vía integrada de fibrilación auricular Better Care (ABC) (consulte las secciones anteriores), maneje las causas subyacentes y asegúrese de que el paciente recibe consejos sobre el estilo de vida y las comorbilidades.[1][63]
Maneje las causas subyacentes
Identifique y maneje los factores de riesgo y las afecciones concomitantes.[1] Corrija las causas tratables de fibrilación auricular (FA) cuando sea posible, o derive, según corresponda.[1][32] Utilice las políticas y guías de práctica clínica locales junto con su juicio clínico para determinar la urgencia.
En la práctica, derive a un cardiólogo, cualquier paciente:
Que es joven y tiene sospecha de cardiopatía estructural subyacente
Con un síndrome de preexcitación como el síndrome de Wolff-Parkinson-White.[53] Véase síndrome de Wolff-Parkinson-White
Con valvulopatía asociada a FA
Que presenta sospecha de insuficiencia cardíaca.
Practical tip
Los signos de accidente cerebrovascular o insuficiencia cardíaca pueden ser sutiles en algunos casos.
Alta y seguimiento
Identifique los factores de estilo de vida poco saludables y brinde consejos al paciente sobre estos para ayudar a prevenir la recurrencia.[1] Enfóquese, cuando corresponda, en los siguientes factores.
Actividad física: anime al paciente a realizar ejercicio de intensidad moderada y mantenerse físicamente activo.[1] Aconseje al paciente que evite el ejercicio de resistencia excesivo (p. ej., maratones y triatlones de larga distancia), especialmente si tiene más de 50 años.[1]
Pérdida de peso con un manejo integral de los factores de riesgo cardiovascular concomitantes: mantener un peso saludable puede reducir la presión arterial, la dislipidemia y el riesgo de desarrollar diabetes mellitus tipo 2, mejorando así el perfil de riesgo cardiovascular general del paciente.[1]
Reducción de la ingesta de alcohol: el consumo regular de alcohol (>14 unidades/semana) se asocia con un mayor riesgo de FA.[23] Se ha demostrado que la abstinencia alcohólica reduce la recurrencia de arritmias en bebedores habituales con FA.[1]
Trabaje con el paciente para identificar estrategias para la modificación integral de los factores de riesgo e intervenciones dirigidas a las afecciones subyacentes que pueden aplicarse, en particular:[1]
Hipertensión
Véase Hipertensión esencial
Insuficiencia cardíaca
Arteriopatía coronaria
Diabetes mellitus
Apnea obstructiva del sueño
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad