Etiología
La enfermedad de las arterias coronarias, la hipertensión, la insuficiencia cardíaca, la enfermedad valvular, la diabetes, los trastornos de la tiroides, la EPOC y la apnea obstructiva del sueño, y la edad avanzada se encuentran entre los factores de riesgo conocidos para el desarrollo de FA de inicio reciente.[1][6][7] Sin embargo, la FA puede presentarse en ausencia de patología cardiaca o no cardiaca subyacente: por ejemplo, como resultado de la toma excesiva de alcohol.[1][7][8]
Fisiopatología
La fisiopatología de la FA implica múltiples etiologías y cambios electrofisiológicos complejos para los cuales la FA es la última vía común.[1][6][7][9][10][11] Generalmente, la FA se asocia con aurículas anatómica e histológicamente anómalas como resultado de una cardiopatía subyacente. La dilatación de las aurículas asociado a fibrosis e inflamación causa una diferencia en los periodos refractarios en el tejido auricular y propicia la reentrada eléctrica que genera la FA. El fraccionamiento de una onda madre en múltiples ondas en presencia de aurículas dilatadas, junto con periodos refractarios cortos y las propiedades de conducción lenta de las aurículas, conducen a una FA sostenida. La presencia de focos de descargas rápidas, generalmente en las venas pulmonares, puede desencadenar una FA sostenida por el primer mecanismo.[10]
[Figure caption and citation for the preceding image starts]: Múltiples ondas de fibrilación auricular compiten entre sí en la aurícula y bombardean el nódulo auriculoventricular con muchas señales.De: Cox D, Dougall H. Student BMJ. 2001;09:399-442 [Citation ends].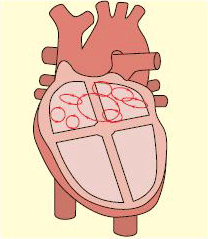
La FA también puede generarse como resultado de la degeneración de otras arritmias rápidas, como la taquicardia auricular, el aleteo auricular, la taquicardia por reentrada en el nodo atrioventricular (AV) y la taquicardia por reentrada AV. La última se produce en presencia de vías de bypass accesorias ocultas o manifiestas.[7][9][11] Los pacientes con síndrome de Wolff-Parkinson-White presentan un tracto de derivación accesorio congénito que causa arritmias.
La FA de inicio reciente provoca un aumento del flujo coronario. Sin embargo, esto no es suficiente para compensar el aumento de la demanda de oxígeno del miocardio que se produce como resultado de una irregularidad en el ritmo ventricular.[12] La isquemia cardíaca puede desarrollarse incluso en pacientes sin enfermedad de las arterias coronarias, lo que contribuye a la disfunción ventricular izquierda y a los síntomas posteriores de malestar torácico, mareos y dificultad para respirar.[12]
Clasificación
La European Society of Cardiology describe cinco patrones de FA basados en la presentación, la duración y la terminación espontánea de los episodios de FA.[1] La presentación aguda se limita a:[1]
Primer diagnóstico: no diagnosticado antes, independientemente de la duración de la arritmia o la presencia/gravedad de los síntomas
FA paroxística: termina espontáneamente o con intervención dentro de los 7 días posteriores al inicio
FA persistente: sostenida de forma continua más allá de los 7 días, incluidos los episodios terminados por cardioversión (fármacos o cardioversión eléctrica) después de ≥7 días.
Un paciente puede tener diferentes tipos de FA a lo largo del tiempo: por ejemplo, evolucionando de paroxística a persistente.[2]
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad