Abordagem
A neutropenia geralmente é diagnosticada quando um paciente apresenta febre ou infecções bacterianas recorrentes. Também pode ser diagnosticada em trabalho laboratorial de rotina ou quando o paciente estiver sendo avaliado para outra doença. Caso seja detectada, deve ser confirmada pela repetição de exames com hemograma completo, diferencial e exame manual de esfregaço de sangue periférico.[54][55]
A abordagem de diagnóstico se diferencia entre adultos e crianças. Em adultos, as causas mais prováveis são infecção, neutropenia induzida por medicamentos ou doença primária adquirida da medula óssea. Em crianças, a causa mais provável é uma neutropenia imune. Infecção e medicamentos continuam a ser causas comuns. Uma abordagem gradual em crianças para detectar doenças congênitas é requerida.
História geral e exame físico em adultos
Adultos geralmente apresentam febre, mal-estar, infecção ou lesões na boca. A neutropenia é mais frequentemente adquirida de causas infecciosas, induzidas por medicamentos, malignas ou autoimunes. Geralmente não há história pessoal ou familiar prévia de neutropenia. A neutropenia imune é rara em adultos e não aumenta o risco de infecção. A pseudoneutropenia só deve ser considerada como diagnóstico em pacientes assintomáticos com biópsia da medula óssea normal.
As características principais da história em adultos incluem as mencionadas a seguir.
Infecção: deve-se procurar fatores de risco e sintomas característicos de causas infecciosas e sequelas conhecidas.
Histórico de medicamentos e tratamento: o uso de qualquer medicamento conhecido como causador de neutropenia deve levantar suspeita de reação adversa ao medicamento.[1][12][54][56] Os anticoagulantes também podem produzir uma pseudoneutropenia. A neutropenia é um efeito adverso esperado da quimioterapia ou da radioterapia.[57] Sintomas associados de anemia (fadiga, dispneia e tontura), trombocitopenia (sangramento e facilidade para manifestar hematomas), linfonodos edemaciados, sudorese noturna ou perda de peso devem levar à consideração de neoplasia hematológica. Sintomas de anemia e trombocitopenia também podem indicar anemia aplásica adquirida ou síndrome mielodisplásica.
História nutricional: a ingestão alimentar inadequada pode causar deficiência de vitamina B12, folato ou cobre. Isso é particularmente comum em pessoas com transtornos decorrentes do uso de bebidas alcoólicas.
História médica: doenças inflamatórias crônicas podem estar presentes (artrite reumatoide, lúpus eritematoso sistêmico [LES], síndrome de Felty, síndrome de Sjögren).
As características principais do exame físico em adultos incluem as mencionadas a seguir.
Infecção: os sinais importantes são febre, taquicardia e hipotensão. Deve-se procurar sinais característicos de causas infecciosas e sequelas conhecidas.
Alterações na pele: muitas infecções estão associadas a alterações características da pele. Equimoses ou petéquias decorrentes de trombocitopenia são observadas em neoplasias hematológicas, anemia aplásica e doença mieloproliferativa. Doenças inflamatórias crônicas estão associadas a alterações características da pele e deformidades articulares.
Linfadenopatia: observada nas neoplasias hematológicas e mononucleose infecciosa.
Esplenomegalia: observada nas neoplasias hematológicas.
História geral e exame físico em crianças
As crianças geralmente se apresentam com infecções bacterianas recorrentes com ou sem retardo do crescimento pôndero-estatural. A causa mais provável em crianças <2 anos de idade é a neutropenia autoimune primária na primeira infância. Também deve-se suspeitar de neutropenia aloimune neonatal em neonatos. Infecções e reações adversas a medicamentos também são causas comuns e tornam-se mais importantes em crianças mais velhas. A leucemia linfocítica aguda (LLA) pode se apresentar em crianças <5 anos de idade. As neutropenias congênitas geralmente são diagnosticadas nos primeiros meses de vida. A pseudoneutropenia só deve ser considerada como diagnóstico em pacientes assintomáticos.
As características principais da história em crianças incluem as mencionadas a seguir.
Histórico familiar: pode haver histórico de neutropenia imune em irmãos ou pais. A maioria das anormalidades congênitas é hereditária. Também pode ser detectada história familiar de leucemia.
Infecção: deve-se procurar fatores de risco e sintomas característicos de causas infecciosas e sequelas conhecidas.
Histórico de medicamentos: o uso de qualquer medicamento conhecido como causador de neutropenia deve levantar suspeita de reação adversa ao medicamento.
Sintomas associados de anemia (fadiga, dispneia e tontura) e trombocitopenia (sangramento e facilidade para manifestar hematomas) devem levar à consideração de LLA.
As características principais do exame físico em crianças incluem as mencionadas a seguir.
Avaliação de altura e peso.
Infecção: os sinais importantes são febre, taquicardia e hipotensão. Deve-se procurar sinais característicos de causas infecciosas e sequelas conhecidas.
Alterações na pele: muitas infecções estão associadas a alterações características da pele. Equimoses ou petéquias em decorrência de trombocitopenia são observadas na LLA.
Linfadenopatia: observada na LLA.
Esplenomegalia: observada na LLA.
Hepatomegalia: observada na doença de depósito de glicogênio.
Neutropenia decorrente de causa infecciosa
Uma variedade de infecções primárias é conhecida por provocar neutropenia. O índice de suspeita de uma infecção específica depende da idade do paciente. Vírus da imunodeficiência humana (HIV), hepatite viral ou infecções bacterianas intracelulares obrigatórias são graves e não devem passar despercebidos.
Vírus sincicial respiratório, eritema infeccioso, rubéola, sarampo e varicela podem ser diagnosticados clinicamente. Outras infecções apresentam-se com sintomas inespecíficos e requerem conformação por exames apropriados. É importante estar alerta para malária e leishmaniose em pacientes com fatores de risco conhecidos para essas infecções.
[Figure caption and citation for the preceding image starts]: Causas virais importantes da neutropenia a descartar (IV, intravenosa; quadrando superior direito)Criado no BMJ Knowledge Centre [Citation ends]. [Figure caption and citation for the preceding image starts]: Outras causas virais de neutropenia na infânciaCriado no BMJ Knowledge Centre [Citation ends].
[Figure caption and citation for the preceding image starts]: Outras causas virais de neutropenia na infânciaCriado no BMJ Knowledge Centre [Citation ends].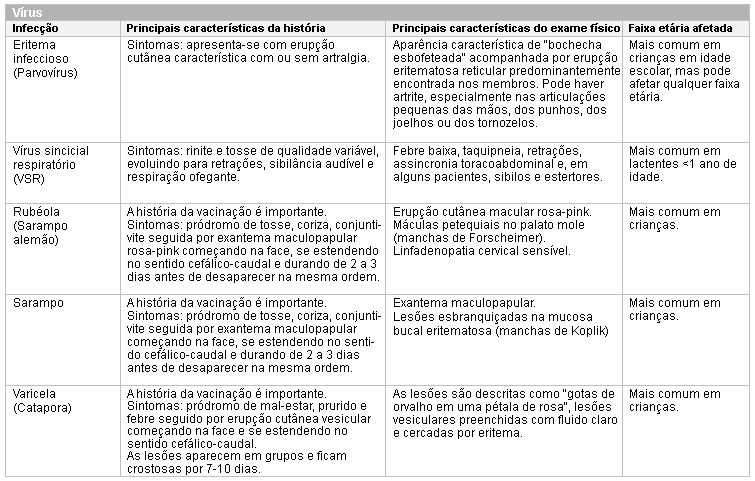 [Figure caption and citation for the preceding image starts]: Outras causas virais de neutropenia em qualquer idadeCriado no BMJ Knowledge Centre [Citation ends].
[Figure caption and citation for the preceding image starts]: Outras causas virais de neutropenia em qualquer idadeCriado no BMJ Knowledge Centre [Citation ends]. [Figure caption and citation for the preceding image starts]: Causas bacterianas de neutropenia (bpm, batimentos por minuto)Criado no BMJ Knowledge Centre [Citation ends].
[Figure caption and citation for the preceding image starts]: Causas bacterianas de neutropenia (bpm, batimentos por minuto)Criado no BMJ Knowledge Centre [Citation ends]. [Figure caption and citation for the preceding image starts]: Patógenos intracelulares e parasitas conhecidos por causar neutropeniaCriado no BMJ Knowledge Centre [Citation ends].
[Figure caption and citation for the preceding image starts]: Patógenos intracelulares e parasitas conhecidos por causar neutropeniaCriado no BMJ Knowledge Centre [Citation ends].
Infecção secundária
A neutropenia aumenta a susceptibilidade a infecções bacterianas ou fúngicas, que podem ser fatais. Os sinais gerais mais importantes nesses pacientes são febre, taquicardia e hipotensão, pois os sinais comuns de inflamação podem estar ausentes ou ser menos óbvios em indivíduos neutropênicos.
A fonte de infecção secundária geralmente é a flora endógena do intestino e da mucosa, comumente Staphylococcus e organismos Gram-negativos. Locais comuns de infecção incluem membranas mucosas (gengivite, úlceras aftosas, estomatite, abscessos perirretais), pele (celulite), fígado (abscessos hepáticos), trato respiratório superior e pulmões (pneumonia).[1][2] Também pode ocorrer candidíase oral e infecções fúngicas da pele e das unhas. O risco de infecção viral ou parasitária não é elevado, mas infecções assintomáticas como citomegalovírus podem se tornar sintomáticas.
Sepse
A sepse também é uma causa importante de neutropenia. O local mais comum de infecção é o pulmão, seguido por infecções da corrente sanguínea, do abdome, do trato urinário, da pele e dos tecidos moles. Causas mais raras de sepse que podem necessitar de exclusão incluem meningite e endocardite bacterianas.
Os fatores de risco para sepse incluem: idade abaixo de 1 ano, idade acima de 75 anos, fragilidade, imunidade prejudicada (devido a doença ou medicamentos), cirurgia recente ou outros procedimentos invasivos, qualquer violação da integridade da pele (por exemplo, cortes, queimaduras), uso indevido de drogas intravenosas, acessos venosos ou cateteres, gravidez ou gravidez recente.[47] Consulte Sepse em adultos e Sepse em crianças.
Neutropenia induzida por medicamentos
A neutropenia induzida por medicamentos é mais comum em pacientes acima de 60 anos de idade, e as mulheres são mais comumente afetadas que os homens. Os agentes mais propensos a causar neutropenia são medicamentos antitireoidianos, macrolídeos e procainamida. A agranulocitose grave decorrente de reação ao medicamento é rara e mais frequentemente associada a clozapina, medicamentos antitireoidianos (tionamidas) e sulfassalazina.[10][18][19][20][21] A neutropenia geralmente ocorre em 1 a 2 dias do início da administração do medicamento e pode aparecer em poucas horas. Geralmente remite em 1 a 3 semanas se o medicamento desencadeante for descontinuado. O início tardio da neutropenia foi descrito após tratamento com rituximabe.[17][Figure caption and citation for the preceding image starts]: Medicamentos e substâncias químicas associados à neutropenia (enzima conversora da angiotensina, enzima conversora da angiotensina [ECA])Criado no BMJ Knowledge Centre com base nas informações do autor [Citation ends].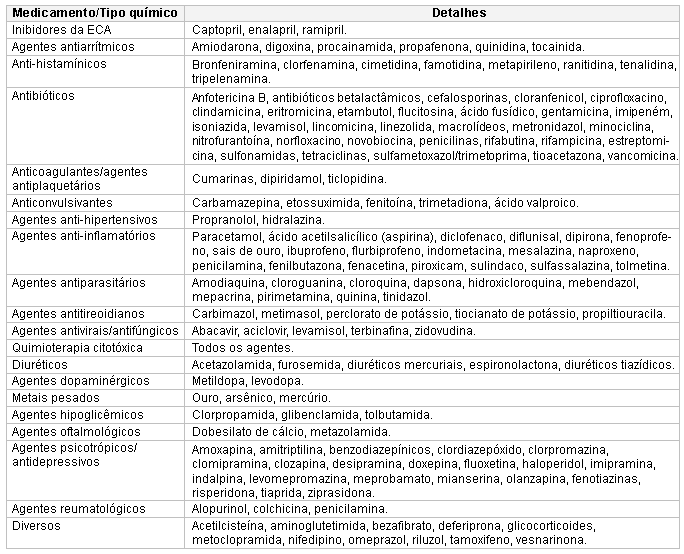
Neutropenia congênita
As doenças congênitas mais comumente encontradas são neutropenia congênita grave e neutropenia cíclica.
Neutropenia congênita grave: na maioria dos pacientes, suspeita-se do diagnóstico por causa do início precoce de infecções bacterianas graves no primeiro ano de vida e de uma contagem absoluta de neutrófilos (ANC) <200/microlitro ou <0.2 x 10⁹/L.[34] O primeiro sintoma pode ser a ocorrência de onfalite (infecção do coto umbilical) logo após o nascimento. Também são comuns otite média, pneumonite, infecções do trato respiratório superior e abscessos da pele ou do fígado. Estomatite aftosa e hiperplasia gengival frequentes ocorrem e podem causar perda precoce de dentes permanentes.
Neutropenia cíclica: caracterizada por um ciclo de neutropenia que se repete a cada 21 dias. Os neutrófilos estão normais durante os picos. Durante o nadir, os pacientes têm manifestações clínicas de neutropenia, incluindo mal-estar, febre, úlceras mucosas, adenopatia cervical e abscessos da axila ou da virilha.[2] É comum história familiar, mas ocorrem casos esporádicos. Os pacientes geralmente são saudáveis ao nascimento, mas logo começam a ter infecções intermitentes, principalmente do trato respiratório. Comparada com a neutropenia congênita grave, os pacientes geralmente são mais velhos no momento do diagnóstico e sofrem infecções menos graves. O diagnóstico geralmente é feito na infância, mas pode se apresentar em adultos. A apresentação adulta rara geralmente está associada a doenças clonais dos linfócitos T, doença de Crohn, gravidez ou exposição a radiação e certos medicamentos.[58]
Alterações da pele e características dismórficas são observadas em algumas das neutropenias congênitas mais raras e podem estar aparentes durante o exame físico. As alterações da pele observadas nas neutropenias congênitas incluem manchas café com leite (anemia de Fanconi), erupções cutâneas eczematosas graves (síndrome de Shwachman-Diamond) e alterações semelhantes à esclerodermia (disceratose congênita). Polegares hipoplásicos são observados na anemia de Fanconi. Baixa estatura, disostose metafisária e displasia epifisária são observadas na síndrome de Shwachman-Diamond. Alterações nas unhas são observadas com a disceratose congênita.
Exames diagnósticos em adultos
Investigações gerais e tentativa terapêutica
A neutropenia é confirmada pela repetição de exames com hemograma completo, diferencial e exame manual de esfregaço de sangue periférico. Pode haver linfocitose ou monocitose em algumas condições. Serão detectadas anormalidades hematológicas características que podem orientar o diagnóstico.
Na neutropenia induzida por medicamentos, a descontinuação do medicamento responsável levará à resolução da neutropenia em 1 a 3 semanas. Nenhum exame adicional é necessário, mas outras causas podem precisar ser descartadas nesse momento se houver um índice forte de suspeita.
Suspeita de infecção primária
Pacientes com suspeita de sepse requerem avaliação minuciosa para determinar a fonte da infecção e para distinguir o choque séptico de outras formas de choque. A chave para o reconhecimento precoce é a identificação sistemática de qualquer paciente que tenha sinais ou sintomas sugestivos de infecção e esteja em risco de deterioração devida a disfunção orgânica. Várias abordagens de estratificação de risco foram propostas. Todas contam com uma avaliação clínica estruturada e o registro dos sinais vitais do paciente.[47][49][50][51][52] Consulte as orientações locais para obter informações sobre a abordagem recomendada pela sua instituição.
A tifoide (Salmonella) é diagnosticada com uso de hemoculturas. Hemoculturas devem ser obtidas em todos os pacientes com características suspeitas de infecção.
A brucelose é diagnosticada com uso de sorologia de anticorpos e deve ser testada se houver sinais de infecção.
O rastreamento viral normalmente inclui vírus da imunodeficiência humana (HIV), hepatite A, B e C, citomegalovírus (CMV) e vírus Epstein-Barr (EBV) e deve ser realizado em todos os pacientes. O parvovírus também será rastreado se as características clínicas normais estiverem ausentes.
Infecção por rickettsias e erliquiose granulocítica humana são diagnosticadas pela sorologia de anticorpos, mas estes só aparecem após 7 a 10 dias de infecção. Esses exames só serão necessários se houver suspeita de diagnóstico com base nas características clínicas. Se houver suspeita dessas doenças, o tratamento deverá ser iniciado de modo presuntivo.
Se houver suspeita de malária com base nos fatores de risco e na história clínica, a microscopia dos eritrócitos será necessária e irá detectar formas assexuadas intracelulares dos parasitas. Esfregaços grossos e finos de boa qualidade devem ser avaliados.[59][60]
A leishmaniose cutânea é diagnosticada por microscopia ou reação em cadeia da polimerase de raspagens da pele. A leishmaniose visceral é diagnosticada com uso de sorologia de anticorpos. Esses exames só serão necessários se os fatores de risco e os achados clínicos sugerirem o diagnóstico.
Suspeita de deficiências nutricionais
Devem ser medidos os níveis séricos de B12, folato e cobre nos pacientes.
A deficiência de B12 e de folato geralmente produzirá uma anemia associada.
Se os níveis de vitamina B12 e folato estiverem normais em indivíduos com transtornos decorrentes do uso de bebidas alcoólicas, considere a biópsia de medula óssea para descartar toxicidade da medula óssea relacionada ao álcool.
Suspeita de doença primária adquirida da medula óssea
São doenças graves que requerem diagnóstico e tratamento imediatos.
O hemograma completo com diferencial e esfregaço de sangue irão revelar uma variedade de anormalidades hematológicas dependendo da doença subjacente e são necessários em todos os pacientes.
Deve ser solicitada velocidade de hemossedimentação (VHS) se houver suspeita de linfoma, pois ela é elevada nesses pacientes e está relacionada ao prognóstico.
Os eletrólitos séricos são necessários em todos os pacientes. Hipercalcemia e hiperfosfatemia podem estar presentes em neoplasias hematológicas.
Os perfis renal e hepático são investigações basais essenciais.
Ácido úrico sérico e desidrogenase lática: podem estar elevados nas neoplasias hematológicas. Os níveis de ácido úrico refletem a carga do tumor.
O perfil de coagulação (tempo de protrombina [TP], tempo de tromboplastina parcial [TTP], fibrinogênio, dímeros D) será necessário se houver sintomas associados de sangramento excessivo.
Citometria de fluxo: fornece diagnóstico definitivo de leucemia linfocítica crônica (LLC). Deve ser realizada antes da biópsia da medula óssea, pois pacientes com LLC não necessitam deste procedimento.
Biópsia de linfonodos: fornece diagnóstico definitivo de linfomas de Hodgkin e não Hodgkin. Podem ser adicionados estudos imuno-histoquímicos para distinguir esses linfomas.
Aspiração da medula óssea: fornece um diagnóstico definitivo de anemia aplásica.
Biópsia da medula óssea: para o diagnóstico definitivo de leucemia aguda (leucemia mielogênica aguda e LLA), síndrome mielodisplásica, anemia aplásica e metástases na medula óssea. Também é usada para estadiar linfomas. A biópsia da medula óssea é necessária em todos os pacientes em que a LLC tenha sido descartada.
Testes adicionais de fenotipagem são usados para confirmar os diagnósticos e para localizar doadores compatíveis para transplante de células-tronco.
Suspeita de neutropenia imune
Anticorpos antineutrófilos são diagnósticos. A repetição de medições muitas vezes é necessária para a obtenção de um resultado positivo.
Doença inflamatória crônica
Os anticorpos antineutrófilos podem estar presentes se esses pacientes desenvolverem neutropenia. A repetição de medições muitas vezes é necessária para a obtenção de um resultado positivo.
A biópsia da medula óssea apresenta grande infiltração de linfócitos granulares, mas não é necessária para avaliar a neutropenia decorrente de doença inflamatória crônica. Se as características clínicas da doença adquirida primária da medula óssea estiverem presentes, a biópsia da medula óssea pode ser realizada para excluir essas condições.
Exames para a doença subjacente raramente são necessários, pois o diagnóstico geralmente está estabelecido.
Se necessário, os principais testes diagnósticos são fator reumatoide ou anticorpos antipeptídeo citrulinado cíclico (artrite reumatoide e síndrome de Felty), fatores antinucleares ou anticorpos antiácido desoxirribonucleico (anti-DNA) de fita dupla (lúpus eritematoso sistêmico [LES]) e anticorpos anti 60kDa Ro e La (síndrome de Sjögren) para diagnosticar as doenças subjacentes.
Suspeita de pseudoneutropenia
É necessário diferencial manual para justificar desvios laboratoriais produzidos pela aglutinação elevada ou o protelamento excessivo antes do processamento da amostra.
A pseudoneutropenia decorrente de marginação elevada é um diagnóstico de exclusão em pacientes assintomáticos.
Exames diagnósticos em crianças
A estratégia de diagnóstico em crianças é diferente da em adultos. A causa mais provável é neutropenia imune adquirida (seja neutropenia autoimune primária na primeira infância, ou neutropenia aloimune neonatal). Se esta for descartada, deve-se testar para neutropenias congênitas e neoplasias hematológicas. Características clínicas sugestivas de uma causa infecciosa devem suscitar investigação de infecção. Qualquer medicamento potencialmente causador deve ser descontinuado.
As investigações iniciais incluem o seguinte:
Hemograma completo: como em adultos, a neutropenia precisa ser confirmada. O diferencial pode revelar blastos (leucemia aguda) ou aparências específicas de neutrófilos observadas em causas congênitas de neutropenia. Crianças com neutropenia imune podem ter monocitose compensatória acompanhando neutropenia grave.
Anticorpos antineutrófilos: são necessários para detectar neutropenia imune. É especialmente provável se um lactente previamente saudável tiver o primeiro episódio de neutropenia na idade de 6 meses ou mais, ou se houver história familiar de neutropenia autoimune. Se o teste for positivo, a biópsia da medula óssea não será necessária. Se o teste for negativo, precisa ser repetido, pois diversas medições muitas vezes são necessárias para a obtenção de um resultado positivo. O ensaio utiliza anticorpos não ligados livres a fim de que o teste seja negativo se a maioria dos anticorpos aderir à célula.
A contagem absoluta de neutrófilos (ANC) é usada para diagnosticar neutropenia congênita grave. A biópsia da medula óssea não é necessária para o diagnóstico, mas sim para monitorar transformações malignas.
As medições seriadas do hemograma completo são usadas para diagnosticar neutropenia cíclica. Não é necessária biópsia da medula óssea.
Biópsia da medula óssea e teste genético: se o teste de anticorpos antineutrófilos for negativo, e não houver suspeita de neutropenia congênita ou cíclica, deve-se considerar biópsia da medula óssea e teste genético para descartar leucemia linfocítica aguda (LLA) ou doenças congênitas mais raras. As causas congênitas de neutropenia geralmente se apresentarão com infecções recorrentes ou graves até o primeiro ano de vida, e mais presentes nos primeiros 6 meses. A LLA tente a afetar crianças mais velhas, com pico de incidência na idade de 5 anos.
Imunoglobulinas séricas: se o teste de antineutrófilos for negativo, e não houver suspeita de neutropenia congênita ou cíclica, as imunoglobulinas séricas devem ser medidas para detectar síndromes de imunodeficiência congênitas.
Diagnóstico da infecção: muitos vírus infantis podem ser diagnosticados clinicamente (vírus sincicial respiratório, rubéola, sarampo, varicela). Se os sintomas forem inespecíficos, a abordagem de diagnóstico será a mesma que para os adultos. O vírus da imunodeficiência humana (HIV) e a hepatite são infecções importantes a descartar.
Os resultados sobre o valor preditivo dos biomarcadores séricos (incluindo proteína C-reativa, procalcitonina e interleucina-6) em crianças e pessoas jovens com câncer são inconsistentes.[61] Os dados atuais não dão suporte ao uso desses exames.
A identificação de crianças com câncer com neutropenia febril de baixo risco usando uma estratégia de estratificação de risco validada é recomendada, no entanto, nenhuma regra de decisão clínica diferencia perfeitamente crianças com neutropenia febril com baixo ou alto risco de infecção.[62]
Os subsequentes testes diagnósticos dirigidos para doenças congênitas incluem os seguintes.
Neutropenia congênita grave: o diagnóstico é feito por contagens seriadas apresentando ANC persistentemente abaixo de 200/microlitro ou 0.2 x 10⁹/L.[34] Os anticorpos antineutrófilos devem ser testados para confirmar que a neutropenia não é mediada imunologicamente. Outras anormalidades hematológicas podem incluir anemia e trombocitose leves. Podem ocorrer monocitose e eosinofilia do sangue periférico. O exame da medula óssea apresenta "interrupção da maturidade" dos precursores de neutrófilos no estágio promielocítico/mielocítico e pode demonstrar números aumentados de eosinófilos e monócitos. A celularidade geralmente está normal ou ligeiramente diminuída e a citogenética geralmente está normal.
Neutropenia cíclica: o diagnóstico é feito pela medição repetida do hemograma completo 3 vezes por semana por 6 semanas. O hemograma completo revelará ciclagem característica da contagem de neutrófilos entre o limite normal e 0, repetindo-se aproximadamente a cada 21 dias. A biópsia da medula óssea não é necessária para fazer o diagnóstico. Se for realizada nos primeiros dias de neutropenia grave, a medula não apresentará desenvolvimento além do estágio promielocítico, mas retornará ao normal conforme a contagem de neutrófilos aumentar.[54]
O diagnóstico das causas congênitas mais raras muitas vezes requer biópsia e citogenética da medula óssea. O diagnóstico de anemia de Fanconi é feito pela observação da quebra cromossômica elevada comparada com controles normais após exposição a diepoxibutano ou mitomicina-c. A disceratose congênita é de suspeita clínica, mas por causa das alterações características das unhas pode não aparecer até a segunda década de vida, e pode ser incorretamente diagnosticada como anemia aplásica adquirida. Se for tratada como anemia aplásica adquirida com transplante de células-tronco hematopoéticas alogênicas, as alterações características das unhas podem ser incorretamente diagnosticadas como doença do enxerto contra o hospedeiro. O diagnóstico é confirmado por citogenética. A síndrome de Griscelli pode ser diagnosticada por observação microscópica da deposição de melanócitos na haste capilar.
A neutropenia idiopática crônica é um diagnóstico de exclusão e não aumenta o risco de infecção. A mielocatexia não aumenta o risco de infecção e é diagnosticada a partir da morfologia característica dos neutrófilos. A síndrome de Cohen pode ser diagnosticada clinicamente e confirmada por citogenética. A neutropenia que ocorre como parte dessa síndrome não aumenta o risco de infecção e não requer investigações adicionais. A doença de Hermansky-Pudlak de tipo 2 e a deficiência de P14 produzem albinismo e são diagnosticadas com uso de citogenética.
As doenças de imunodeficiência devem ser rastreadas com o uso de um estudo de imunoglobulinas. Algumas são sugeridas por características clínicas típicas. A confirmação do diagnóstico envolve as aparências características dos neutrófilos, ou citogenética.
Os erros inatos do metabolismo podem ser diagnosticados com uso de algoritmos de rastreamento do quadro clínico, como os desenvolvidos pelo American College of Medical Genetics.[63][Figure caption and citation for the preceding image starts]: Síndromes de falência medular congênita (ANC, contagem absoluta de neutrófilos)Criado no BMJ Knowledge Centre [Citation ends].
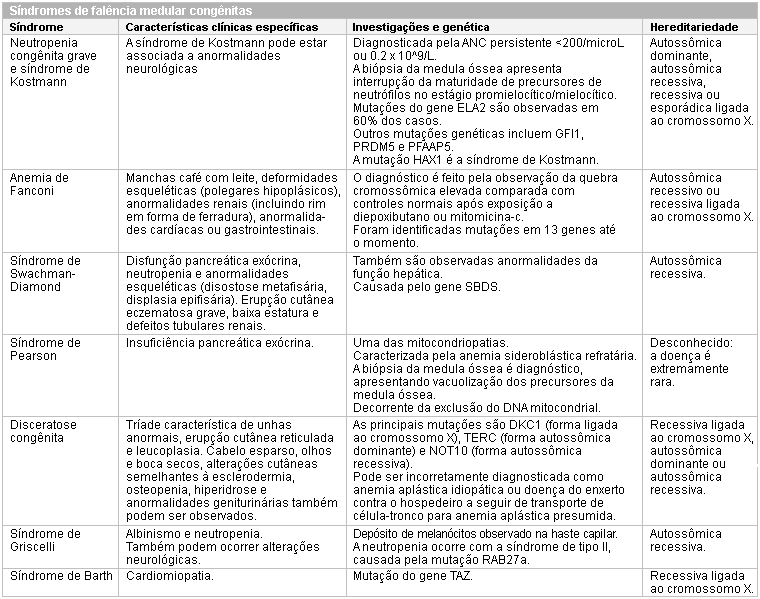 [Figure caption and citation for the preceding image starts]: Neutropenias isoladas congênitasCriado no BMJ Knowledge Centre [Citation ends].
[Figure caption and citation for the preceding image starts]: Neutropenias isoladas congênitasCriado no BMJ Knowledge Centre [Citation ends]. [Figure caption and citation for the preceding image starts]: Doenças de imunodeficiência congênita (Ig, imunoglobulina)Criado no BMJ Knowledge Centre [Citation ends].
[Figure caption and citation for the preceding image starts]: Doenças de imunodeficiência congênita (Ig, imunoglobulina)Criado no BMJ Knowledge Centre [Citation ends].
O uso deste conteúdo está sujeito ao nosso aviso legal