Etiologia
A pleura e o espaço pleural são afetados por uma variedade de processos de doenças sistêmicas, bem como de doenças locais que afetam o pulmão.[3] Algumas causas mais raras surgem do espaço pleural em si.
Pulmonar
Dois terços das infecções pleurais surgem de infecções pulmonares adjacentes ou de trauma torácico penetrante. Outras fontes de infecções pleurais são disseminação vascular ou extensão de uma fonte intra-abdominal.[4]
Pneumotórax: quando o espaço pleural é rompido, o ar é coletado entre a pleura parietal e visceral. Isso é observado como uma linha pleural além da qual nenhuma marca de parênquima está visível em uma radiografia torácica. Quando isso ocorre no contexto associado a presença de líquido pleural (um hidropneumotórax), o líquido exposto ao ar geralmente terá aumento de eosinófilos como resultado.
Viral: o vírus coxsackie B é uma causa comum de pleurite infecciosa.[3] O ecovírus pode causar a pleurodinia da síndrome de Bornholm, manifestando-se como pleurite, febre e espasmos musculares no tórax; a condição ocorre no final do verão e afeta adolescentes e adultos jovens. As outras etiologias virais são gripe (influenza), parainfluenza, vírus sincicial respiratório, COVID-19 e citomegalovírus.
Bactérias: espécies de Streptococcus, Staphylococcus aureus, bacilos entéricos gram-negativos e anaeróbios são os principais organismos causadores de infecções pleurais. Eles invariavelmente resultam na formação de empiema se não forem drenados imediatamente.[5]
Embolia pulmonar: quando um derrame se desenvolve por causa de infarto pulmonar adjacente, o líquido geralmente é sanguinolento ou serossanguinolento e pode ter predominância de neutrófilos ou eosinófilos.[6][7]
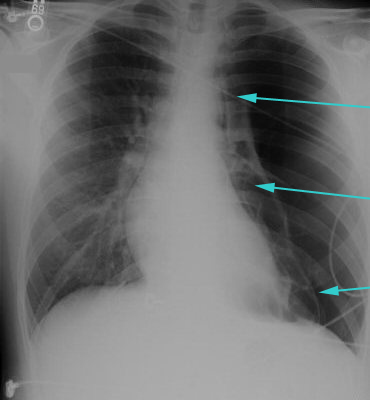
Doença pleural benigna relacionada ao asbestos: a exposição a asbestos pode resultar em placas pleurais parietais ou espessamento pleural difuso, geralmente muitos anos (>18) após a exposição. Derrames pleurais benignos de asbestos, entretanto, podem ocorrer menos de 1 ano após a exposição e são exsudativos com eosinófilos elevados.[8] Geralmente eles remitem espontaneamente, mas isso pode ocorrer lentamente ao longo de vários meses. Geralmente, a apresentação inicial ocorre com dispneia ao esforço. Raramente os pacientes podem se apresentar com dor torácica pleurítica.[9][Figure caption and citation for the preceding image starts]: Pneumotórax esquerdo extenso com linha pleural visível e ausência de tramas (vasculares) pulmonares além da linhaDo acervo de Dra. Ami Rubinowitz; usado com permissão [Citation ends].
Sistêmica
Infecção: a pleurite tuberculosa é a forma comum de infecção por tuberculose (TB) extrapulmonar.[10] Um diagnóstico definitivo de pleurite tuberculosa só pode ser confirmado por identificação do Mycobacterium tuberculosis por microscopia; cultura de escarro, líquido pleural ou amostras de biópsia pleural; ou testes de amplificação de ácidos nucleicos (NAATs).[11][12][13] Infelizmente, amostras de esfregaços álcool-ácido resistentes e cultura de escarro apresentam baixa sensibilidade em pacientes com tuberculose pleural.[14][15] Um NAAT deve ser realizado em pelo menos uma amostra respiratória, ou amostra coletada de sítios de suspeita de TB extrapulmonar, quando um diagnóstico de TB estiver sendo considerado.[13][16] O biomarcador do líquido pleural, adenosina desaminase, apresenta uma sensibilidade e especificidade altas para a identificação da tuberculose pleural (92% e 90%, respectivamente) e pode facilitar o início imediato do tratamento em áreas de alta prevalência de tuberculose.[11]
Neoplasia: câncer pulmonar primário, mesotelioma (como resultado de exposição a asbestos) ou metástase de tumores pulmonares, de mama, linfoma, gastrointestinais ou geniturinários.[17]
Doenças do tecido conjuntivo: principal causa de pleurite autoimune. As doenças do tecido conjuntivo mais comuns são lúpus eritematoso sistêmico, artrite reumatoide e síndrome de Sjögren. Em uma revisão retrospectiva, 8.5% dos pacientes com pleurite inespecífica na biópsia toracoscópica foram diagnosticados com síndrome de Sjögren.[18]
Reações a medicamentos: medicamentos como hidralazina, procainamida, isoniazida, metildopa ou clorpromazina estão associados ao desenvolvimento de pleurite lúpica. Outros medicamentos como minoxidil, betabloqueadores, amiodarona, bleomicina, metisergida, metotrexato, ciclofosfamida, ácido valproico ou nitrofurantoína também causam pleurite por meio de mecanismos não esclarecidos.[19] Pneumotox: drug-induced respiratory diseases Opens in new window
As outras afecções que podem causar pleurite, embora raramente esse seja o sintoma primário de apresentação, incluem uremia, febre familiar do Mediterrâneo e outros processos intra-abdominais como cirrose ou pancreatite.[20][21][22]
Cardiovascular
Síndrome da lesão pós-cardíaca: um processo inflamatório autoimune que envolve a pleura e o pericárdio, secundário à lesão cardíaca (síndrome coronariana aguda ou cirurgia/trauma cardíaco).[23]
Dissecção da aorta: causa rara de pleurite e ocorre devido a sangramento para o espaço pleural.
O uso deste conteúdo está sujeito ao nosso aviso legal