Recomendações
Principais recomendações
Se você suspeitar de tamponamento cardíaco (ou seja, se o paciente tiver uma pressão venosa jugular elevada, taquicardia, insuficiência cardíaca ou pulsus paradoxus), procure ajuda imediatamente de um colega sênior. O tamponamento cardíaco é uma complicação de risco de vida da pericardite e esses pacientes necessitam de pericardiocentese urgente.[1] Veja Tamponamento cardíaco.
Organize a internação hospitalar para qualquer paciente com pericardite aguda e suspeita de etiologia subjacente que exija tratamento hospitalar ou pelo menos uma característica de alto risco. Veja a triagem de pacientes com pericardite aguda abaixo.
Inicie um anti-inflamatório não esteroidal (AINE) e colchicina como terapia médica de primeira linha para ajudar a aliviar os sintomas, desde que não haja contraindicações.[1]
O tratamento adicional depende se a pericardite é purulenta ou não purulenta e se é uma primeira apresentação ou recorrente.[1] As intervenções podem incluir corticosteroides, pericardiectomia, imunossupressores e tratamento de qualquer causa subjacente.[1]
Organize a internação hospitalar para qualquer paciente com:
Uma apresentação clínica que sugere uma etiologia subjacente que requer tratamento hospitalar[1]
Qualquer um dos seguintes recursos de alto risco:[1]
Principais fatores de risco (associados a um mau prognóstico após análise multivariada):
Febre alta (isto é, >38 °C [>100.4 °F])
Evolução subaguda (ou seja, sintomas ao longo de vários dias sem um início agudo claro)
Evidências de um derrame pericárdico extenso (isto é, espaço diastólico sem eco >20 mm)
Tamponamento cardíaco
Falha em responder dentro de 7 dias a um AINE
Fatores de risco menores (com base na opinião de especialistas e na revisão da literatura):
Pericardite associada à miocardite (miopericardite; associada ao aumento da troponina)
Imunossupressão
Trauma
Terapia anticoagulante oral.
Garanta que um paciente com qualquer uma dessas características de alto risco investigue a causa subjacente, bem como observe e acompanhe cuidadosamente.[1]
Caso contrário, se o paciente não tiver nenhuma característica de alto risco ou uma apresentação clínica que sugira uma etiologia subjacente que exija tratamento hospitalar, considere o tratamento ambulatorial. Inicie o tratamento (ou seja, anti-inflamatórios empíricos) e organize o acompanhamento após 1 semana para avaliar a resposta ao tratamento.[1]
Se você suspeitar de tamponamento cardíaco, uma complicação de risco de vida da pericardite, procure ajuda imediatamente de um colega sênior; esses pacientes precisam de pericardiocentese urgente.[1] Veja Tamponamento cardíaco.
Outras indicações para pericardiocentese incluem suspeita de pericardite purulenta, alta suspeita de pericardite neoplásica ou derrame pericárdico grande ou sintomático em um paciente com pericardite não purulenta.[1]
Embora muito rara na era dos antibióticos, a pericardite purulenta é de risco de vida e requer um alto índice de suspeita. Busque informações antecipadas de um colega sênior ou especialista.[44]
O paciente precisará de tratamento adicional com base no fato de a pericardite ser purulenta ou não purulenta.[1] Veja Doença purulenta e Doença não purulenta: primeira apresentação abaixo.
Tratamento medicamentoso inicial
Inicie um AINE (desde que não haja contraindicações) imediatamente após o diagnóstico para controle dos sintomas.[1]
Para orientar a duração do tratamento, avalie os sintomas do paciente e seus níveis de proteína C-reativa. Em geral, para um paciente com pericardite não complicada, continue com o AINE na dose inicial por 1 a 2 semanas antes de diminuir gradualmente.[1]
Practical tip
Um erro comum é reduzir o AINE muito rapidamente, o que pode resultar na recorrência dos sintomas.
A escolha do medicamento é baseada nas características do paciente (por exemplo, contraindicações, eficácia prévia ou efeitos adversos), presença de doenças concomitantes (por exemplo, favorecer a aspirina em relação a outros AINEs se a terapia antiagregante plaquetária for necessária) e experiência médica.[1][18]
Practical tip
A aspirina é preferida para pacientes que desenvolvem pericardite após um infarto do miocárdio, pois outros AINEs afetam adversamente a cicatrização do miocárdio e estão associados ao aumento do risco de eventos cardíacos futuros.[58] Se a aspirina em altas doses não for eficaz, considere o paracetamol ou um analgésico opioide.
AINEs reduzem a febre, a dor torácica e a inflamação, mas não impedem o tamponamento, a constrição ou a pericardite recorrente.
Adicione um inibidor da bomba de prótons para reduzir os efeitos adversos gastrointestinais.[1][11][12][13]
Adicione colchicina, a menos que o paciente tenha pericardite tuberculosa.[1][20][59][60][61] Veja a causa subjacente abaixo. Continue com a colchicina por 3 meses.[1][20][59][60]
A colchicina é crucial para prevenir a pericardite recorrente, melhorar a resposta e aumentar as taxas de remissão.[1]
Considere o uso de um corticosteroide de baixa dosagem com orientação especializada de um reumatologista e de um cardiologista.
Um corticosteroide é uma opção apropriada para uma pequena proporção de pacientes, especificamente se:
Não use corticosteróides em pacientes com pericardite viral devido ao risco de reativação da infecção viral e inflamação contínua.
Use corticosteróides em doses baixas a moderadas.[18] Continue com a dose inicial até que os sintomas tenham desaparecido e o nível de proteína C-reativa do paciente tenha se normalizado. Quando isso for alcançado, diminua a dose gradualmente.[1]
Restrição de exercícios
Aconselhe o paciente a restringir atividades físicas extenuantes:[1][64]
Não atletas: até que os sintomas tenham desaparecido e a proteína C-reativa tenha se normalizado, levando em consideração a história anterior do paciente e outras condições clínicas[1]
Atletas: por um mínimo de 3 meses até que os sintomas tenham desaparecido e a proteína C-reativa, o ECG e a ecocardiografia tenham se normalizado.[1]
A pericardite purulenta é de risco de vida; requer um alto índice de suspeita e precisa de tratamento agressivo. Busque informações antecipadas de um especialista ou colega sênior.[1]
Lembre-se de que a pericardite purulenta é muito rara na era dos antibióticos.[44]
Suspeite de pericardite purulenta se o paciente não estiver bem com sinais de sepse e todas as outras causas tiverem sido excluídas.[1] Veja Sepse em adultos.
A - antibióticos
Inicie antibióticos intravenosos empíricos assim que suspeitar de pericardite purulenta. Use um antibiótico antiestafilocócico mais um aminoglicosídeo.[1] Procure orientação de um microbiologista.
Adapte os antibióticos assim que os patógenos subjacentes forem identificados a partir do líquido pericárdico e das hemoculturas.[1]
Continue com antibióticos intravenosos até que a febre e os sinais clínicos de infecção, incluindo leucocitose, tenham desaparecido.[3]
Gestão especializada
O tratamento especializado pode incluir pericardiocentese ou intervenção cirúrgica pericárdica.[1]
Trate a causa subjacente, se conhecida. A pericardite pode ser causada por:
Infecções virais (por exemplo, vírus Coxsackie A9 ou B1-4, echovírus, caxumba, vírus Epstein-Barr, citomegalovírus, varicela, rubéola, HIV, parvovírus -19, SARS-CoV-2)
Tuberculose (uma causa comum no mundo em desenvolvimento)
Processos imunológicos secundários (por exemplo, febre reumática, síndrome pós-cardiotomia, síndrome pós-infarto do miocárdio)
Distúrbios metabólicos (por exemplo, uremia, mixoedema)
Radioterapia
Cirurgia cardíaca
Intervenções cardíacas percutâneas
Distúrbios autoimunes sistêmicos (por exemplo, artrite reumatoide, esclerose sistêmica, artrite reativa, febre familiar do Mediterrâneo, vasculites sistêmicas, doença inflamatória intestinal)
Infecções bacterianas/fúngicas/parasitárias
Trauma
Certos medicamentos (por exemplo, hidralazina, medicamentos antineoplásicos, clozapina, inibidores do fator de necrose tumoral alfa, fenitoína)[1]
Neoplasias.
Procure aconselhamento especializado conforme necessário.
Se o paciente tiver pericardite tuberculosa, o tratamento de primeira linha é de 4 a 6 semanas de terapia antituberculosa.[1][3][16][39][65] VejaTuberculose extrapulmonar.
Quando a pericardite tuberculosa é confirmada em uma área não endêmica, um regime adequado de 6 meses é eficaz; a terapia empírica não é necessária na ausência de um diagnóstico estabelecido em áreas não endêmicas.[1]
A terapia adjuvante com corticosteroides e imunoterapia não demonstrou ser benéfica.[66][67] No entanto, os corticosteroides podem ser considerados em um paciente com pericardite tuberculosa que seja HIV-negativo.[68] [
 ]
]
A pericardiectomia é recomendada se o paciente não melhorar ou se deteriorar após 4 a 8 semanas de terapia antituberculose.[1]
A maioria dos pacientes com pericardite urêmica responde à diálise intensiva dentro de 1 a 2 semanas.
Doenças autoimunes são tratadas com corticosteroides e/ou outras terapias imunossupressoras, dependendo do quadro clínico específico.
O tratamento das neoplasias pode envolver qualquer combinação de radioterapia, quimioterapia ou cirurgia, dependendo do tipo de tumor identificado.[1][39][40]
Tratamento medicamentoso
Se o paciente tiver pericardite recorrente, administre um AINE. Adicione colchicina, a menos que o paciente tenha pericardite tuberculosa.[1]
Continue com a colchicina por 6 meses para evitar a recorrência.[1] Se indicado, considere uma maior duração do tratamento com colchicina de acordo com a resposta clínica do paciente.[1] A colchicina é crucial para reduzir as recorrências, melhorar a resposta e aumentar as taxas de remissão.[1]
Continue com o AINE até que os sintomas desapareçam e a proteína C-reativa se estabilize. Reduza gradualmente a terapia medicamentosa de acordo com os sintomas do paciente e o seu nível de proteína C-reativa.[1]
Se o paciente não responder completamente a um AINE associado a colchicina, revise o diagnóstico de pericardite e garanta que outras causas tenham sido descartadas. Se houver inflamação continuada à tomografia computadorizada/ressonância nuclear magnética, procure orientação de um reumatologista para considerar a adição de um corticosteroide em uma dose baixa a moderada.[1]
Evite os corticosteroides se as infecções, particularmente as infecções bacterianas e a tuberculose, não puderem ser descartadas.[1]
Em geral, restrinja o uso dos corticosteroides aos pacientes com indicações específicas (incluindo doenças inflamatórias sistêmicas, síndromes pós-cardiotomia e gravidez), contraindicações ou intolerância ao uso de AINEs (por exemplo, hipersensibilidade, úlcera péptica ou hemorragia digestiva recente, terapia anticoagulante oral quando o risco de sangramento é considerado alto ou inaceitável), ou doença persistente apesar de doses apropriadas.[1]
As terapias alternativas para a pericardite recorrente são imunossupressoras — incluindo imunoglobulina intravenosa, inibidores da interleucina-1 (por exemplo, anacinra) e a azatioprina — mas só devem ser iniciadas por um reumatologista.[1][20][59][69][70][71][72][73][74][75]
Restrição de exercícios
Aconselhe o paciente a restringir atividades físicas extenuantes:[1][64]
Não atletas: até que os sintomas tenham desaparecido e a proteína C-reativa tenha se normalizado, além de levar em consideração a história pregressa e outras condições clínicas do paciente[1]
Atletas: por um mínimo de 3 meses até que os sintomas tenham desaparecido e a proteína C-reativa, o ECG e a ecocardiografia tenham se normalizado.[1]
Pericardiectomia
A pericardiectomia pode ser considerada se o paciente tiver pericardite sintomática persistente recorrente (particularmente quando houver constrição, por exemplo após uma cirurgia cardíaca ou radioterapia), mas é um procedimento significativo e invasivo que deve ser realizado somente após uma análise cuidadosa pela equipe multidisciplinar, incluindo uma avaliação completa dos riscos e benefícios.[1][53][76] A mortalidade operatória é alta.[77]
A pericardiectomia também é indicada se um paciente tiver pericardite tuberculosa com derrames recorrentes ou evidência de fisiologia constritiva apesar da terapia medicamentosa.[3] Veja Tuberculose extrapulmonar.
A pericardiectomia é particularmente recomendada se a condição do paciente não estiver melhorando ou estiver se deteriorando após 4 a 8 semanas de terapia antituberculose.
Recomendam-se os medicamentos antituberculose padrão por 6 meses para a prevenção da constrição pericárdica tuberculosa.[1]
[Figure caption and citation for the preceding image starts]: Pericardiectomia em paciente do sexo masculino de 56 anos com pericardite constritiva calcificada idiopática. O pericárdio está espessado e calcificadoPatanwala I, Crilley J, Trewby PN. BMJ Case Reports 2009; doi:10.1136/bcr.06.2008.0015 [Citation ends].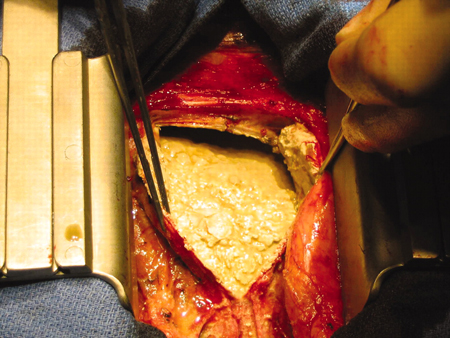
O uso deste conteúdo está sujeito ao nosso aviso legal