Etiologia
As etiologias da artrite inflamatória são variadas e podem ser agrupadas nas seguintes categorias amplas:
Artrite infecciosa
Artrite mediada imunologicamente
Artrite inflamatória não infecciosa e não mediada imunologicamente
Artrite paraneoplásica
Artrite neoplásica.
Infecciosa
Para todos os fins práticos, uma monoartrite aguda decorre de uma artrite séptica até que se prove o contrário. A artrite séptica é, sem dúvida, a causa mais grave de uma "articulação quente" aguda e sempre deve ser descartada antes de considerarmos outras doenças.
Na infecção gonocócica disseminada que compromete a articulação, os sintomas agudos de febre, uretrite e dor articular são acompanhados por tenossinovite e erupção cutânea pustular ou vesículo-pustular.
As artrites tuberculosa, micobacteriana não tuberculosa, brucélica e fúngica são muito menos comuns que a artrite piogênica (séptica) aguda ou gonocócica e, geralmente, são indolentes. É necessário um alto índice de suspeita para estabelecer o diagnóstico correto, que pode ser confirmado com biópsia sinovial. Se o diagnóstico for equivocado ou o tratamento instituído for incorreto, poderão ocorrer lesões permanentes na articulação. Além disso, a doença pode se disseminar e causar risco de vida.
A história de uma picada de carrapato antecedente em áreas endêmicas (por exemplo, os estados do Nordeste, Centro-Oeste e a área costeira ocidental dos Estados Unidos e nos países da Europa central e da Escandinávia) sugere doença de Lyme. A erupção cutânea no local da picada tem aparência de olho de boi, com clareamento central e lesões vesiculares (eritema migratório).
A infecção pelo parvovírus B19, causador do eritema infeccioso (quinta doença), também pode estar associada a uma poliartrite aguda que pode se assemelhar à artrite reumatoide (AR). Pode afetar pessoas de todas as idades, mas é mais comum em crianças entre 6 e 10 anos.[1] Também pode haver risco ocupacional para indivíduos que trabalham com crianças pequenas, como trabalhadores de creches e professores de educação infantil.[2][3] A erupção cutânea em adultos é inespecífica. Anticorpos do tipo IgM e IgG circulantes, específicos para parvovírus B19, são úteis para diagnosticar infecção aguda em um hospedeiro imunocompetente.[4][5]
A artrite inflamatória pode ocorrer em outras infecções virais, como rubéola, mononucleose infecciosa (infecção pelo vírus Epstein-Barr), hepatites B e C e infecção pelo vírus da imunodeficiência humana (HIV). Também foi descrita com coronavírus-19 (COVID-19).[6][7][8][9]
Vários arbovírus foram incluídos na lista de patógenos virais emergentes associados à poliartrite inflamatória aguda ou crônica. Um aumento na prevalência mundial desses arbovírus é amplamente atribuído a viagens internacionais e ao alcance crescente dos mosquitos vetores em decorrência de atividades comerciais, viagens e alterações climáticas. Em alguns casos, essas infecções podem causar artrite inflamatória semelhante a AR. Quase todas as infecções sintomáticas causadas por chikungunya, vírus Ross River, Zika, O’nyong nyong e Mayaro resultam em artralgia significativa. A infecção por chikungunya foi detectada em turistas em retorno aos Estados Unidos, à Europa e ao Canadá. Deve-se suspeitar da infecção em pacientes com poliartrite inflamatória com história de viagens a áreas endêmicas.[10]
Foi descrita poliartrite de grandes articulações associada com a doença do Ebola.[11] Além disso, estudo transversal detalhando sequelas clínicas entre 277 sobreviventes de doença do Ebola, relatou artralgias em cerca de 76% dos pacientes (predominantemente o padrão de oligoartralgia [1-4 articulações], com envolvimento bilateral na maioria dos pacientes).[12]
Mediado imunologicamente
A AR manifesta-se tipicamente como rigidez matinal e inchaço e sensibilidade simétrica das articulações metacarpo-falangeais e interfalangeanas proximais, embora outras articulações também possam ser afetadas. Nódulos reumatoides são bastante específicos para AR, mas são observados em apenas 30% dos casos.[13]
Embora mais comum em crianças, a febre reumática aguda também ocorre em adultos. Em um paciente típico, a artrite da febre reumática afeta várias articulações em uma rápida sucessão (artrite migratória), sendo que o comprometimento de cada articulação não excede uma semana.[14]
A poliartrite do lúpus eritematoso sistêmico (LES), que raramente é deformante (artropatia de Jaccoud), causa dor e rigidez moderadas. É pior pela manhã e está associada a edema mínimo nas articulações. As articulações afetadas apresentam sensibilidade e dor à mobilização, mas, geralmente, elas não ficam quentes nem edemaciadas (como na AR). A necrose avascular da epífase de ossos longos (quadril, joelho, ombro) pode ocorrer em pacientes com lúpus e síndrome antifosfolipídica e pode mimetizar uma artrite inflamatória da articulação adjacente.[15]
Artrite inflamatória também pode se desenvolver em outras doenças reumáticas autoimunes como síndrome de Sjögren primária, doença mista do tecido conjuntivo, esclerose sistêmica (esclerodermia), policondrite recidivante, doença de Behçet, púrpura de Henoch-Schönlein, vasculites sistêmicas (por exemplo, granulomatose com poliangiite [antes chamada de granulomatose de Wegener], poliangiite microscópica, poliarterite nodosa e doença de Kawasaki), síndrome antissintetase e dermatomiosite MDA-5. A discussão detalhada dessas doenças está fora do escopo desta revisão.
A artropatia hipotireoidiana refere-se aos sintomas articulares e musculoesqueléticos observados no hipotireoidismo, especialmente em formas autoimunes, como a tireoidite de Hashimoto. As características comuns incluem artrite não erosiva, poliartralgia, mialgia e derrames articulares viscosos, por vezes com cristais de pirofosfato de cálcio que causam condrocalcinose. Os pacientes também podem apresentar rigidez, espessamento das bainhas dos tendões flexores e frouxidão articular.[16]
Febre de, pelo menos, 39 °C (102 °F) com erupção cutânea, faringite e poliartrite envolvendo punhos, joelhos, tornozelos, cotovelos, articulações IFP e ombros são características da doença de Still de início tardio.
A espondiloartropatia pode se desenvolver em associação a doenças gastrointestinais, como doença inflamatória intestinal (doença de Crohn e colite ulcerativa), artrite reativa associada à infecção entérica (Salmonella, Shigella, Yersinia, Campylobacter e Clostridioides difficile), cirurgia de bypass gástrico, doença celíaca ou Doença de Whipple. Às vezes, ela é chamada de artrite enteropática.
A espondiloartropatia de início juvenil causa comprometimento assimétrico principalmente dos membros inferiores, que se inicia em meninos com 7 a 16 anos de idade. A espondiloartropatia também pode se desenvolver sem características específicas (espondiloartropatia indiferenciada).
A presença de artrite inflamatória, sacroileíte e espondilite em um paciente com psoríase torna provável o diagnóstico de artrite psoriática. Sensibilidade na interlinha articular e derrames nas grandes e pequenas articulações afetadas, geralmente em uma distribuição assimétrica, são achados típicos.
Artrite esternoclavicular, comprometimento das articulações vertebrais e sacroilíacas, pustulose palmoplantar e acne sugerem a síndrome SAPHO (sinovite, acne, pustulose, hiperostose e osteíte).
A artrite reativa ocorre após infecção (por Chlamydia trachomatis, Chlamydia pneumoniae ou determinadas bactérias entéricas Gram negativas, como Salmonella, Shigella, Yersinia, Campylobacter e Clostridioides difficile) e é acompanhada por uretrite, conjuntivite e uveíte anterior, úlceras orais, ceratodermia blenorrágica (lesões cerosas vesículo-pustulares amarelas e marrons nas palmas das mãos e nas solas dos pés, que podem se fundir e formar crostas maiores), alterações nas unhas similares à psoríase e balanite circinada.
O comprometimento das articulações axiais é uma característica essencial da espondilite anquilosante (EA) e ajuda a diferenciar essa doença de outras formas de artrite inflamatória. Sensibilidade das articulações sacroilíacas (elicitada pela pressão direta sobre elas), mobilidade limitada da coluna e expansão torácica limitada são achados típicos. Observe que a sensibilidade na articulação sacroilíaca isoladamente, sem limitação da mobilidade da coluna vertebral, apresenta baixa sensibilidade e especificidade para espondilite anquilosante.
Na sarcoidose aguda, podem se manifestar poliarterite, tendinite, entesopatia (inflamação das ênteses, o local no qual ocorre inserção de um tendão ou um ligamento no osso) e dactilite (dedos em salsicha).[17]
A artrite idiopática juvenil é a artropatia crônica mais comum em crianças e inclui vários subtipos. A artrite idiopática juvenil poliarticular pode evoluir para AR adulta (principalmente se for soropositiva), e, contrariamente ao que se acreditava no passado, uma porcentagem significativa desses pacientes pode continuar a ter a doença ativa na fase adulta. A artrite idiopática juvenil oligoarticular afeta inicialmente de 2 a 4 articulações e é mais comum em meninas com idade entre 1 e 5 anos.[18] O diagnóstico é realizado de forma clínica. Os exames laboratoriais e radiográficos fornecem informações de classificação e prognósticas, mas não são diagnósticos. Em cerca de 11% a 30% das crianças com artrite idiopática juvenil, há risco de a doença evoluir para uveíte anterior (principalmente se tiverem fator antinuclear positivo), o que exige exames oftalmológicos regulares para detecção e manejo.[19][20][21]
A síndrome RS3PE ("remitting seronegative symmetrical synovitis with pitting oedema"), manifesta-se com poliartrite de início agudo e edema depressível das superfícies dorsais das mãos e dos pés. É observada com mais frequência em homens, em pacientes idosos (≥50 anos) e, geralmente, não é erosiva. Como sugere o nome, geralmente o fator reumatoide é negativo.[22] A síndrome RS3PE pode ser uma forma de artrite paraneoplásica, e uma neoplasia maligna subjacente deve ser investigada.
Nas últimas décadas, foram reconhecidas várias síndromes autoinflamatórias tanto em crianças quanto em adultos, e o interesse por elas aumentou consideravelmente na comunidade científica. Essas doenças incluem síndromes periódicas, como febre familiar do Mediterrâneo (FFM); síndrome de hiperimunoglobulinemia D (SHID); síndrome periódica associada ao receptor do fator de necrose tumoral (TRAPS); síndromes periódicas associadas à criopirina (CAPS); síndrome de Blau; síndrome da artrite piogênica estéril, pioderma gangrenoso e acne (PAPA); e síndrome de febre periódica, estomatite aftosa, faringite, síndrome de adenite (PFAPA) e síndrome de vacúolos, enzima E1, ligada ao cromossomo X, autoinflamatória, somática (VEXAS). A artrite inflamatória pode ser uma característica importante em algumas dessas síndromes. A descrição detalhada dessas doenças está fora do escopo desta revisão.[23][24][25]
Várias classes de medicamentos foram implicadas na indução de uma artropatia inflamatória mediada imunologicamente. Procainamida, hidralazina, minociclina, isoniazida, propiltiouracila e inibidores do fator de necrose tumoral podem induzir LES. Observou-se uma reação semelhante à doença do soro com agentes farmacológicos orais e parenterais, incluindo produtos derivados de plasma e biológicos (por exemplo, infliximabe e rituximabe). Além disso, doenças como artralgia, artrite inflamatória e tendinite também foram associadas ao uso de inibidores da aromatase, clopidogrel, antibióticos de quinolona e estatinas. Sitagliptina e saxagliptina (hipoglicemiantes orais para diabetes do tipo 2) foram associadas com poliartralgia grave e incapacitante.[26]
Eventos adversos relacionados à imunidade, incluindo artrite inflamatória, foram reportados como sendo secundários a terapia com inibidor de checkpoint imunológico para câncer.[27][28][29][30] Em um estudo retrospectivo realizado com 1,293 pacientes submetidos à terapia com inibidor de checkpoint imunológico, 43 apresentaram efeitos adversos relacionados à imunidade reumática.[31] As síndromes clínicas incluíram artrite inflamatória, miopatia e outras síndromes reumáticas.
Artrite inflamatória não infecciosa e não mediada imunologicamente
A osteoartrite é uma causa frequente de monoartrite em articulações que suportam peso. A prevalência aumenta com a idade. Embora a osteoartrite seja um processo predominantemente degenerativo e não inflamatório, clinicamente, às vezes, pode ser difícil diferenciá-los, portanto, sua inclusão no diagnóstico diferencial. As articulações mais afetadas são joelhos, quadris, articulações dos dedos (interfalângicas proximais e distais e das primeiras carpometacárpicas) e coluna lombar e cervical. Os pacientes apresentam dor e rigidez nas articulações, que normalmente pioram com atividade física. A osteoartrite erosiva, às vezes, referida como osteoartrite inflamatória, é caracterizada por um tipo mais grave e agressivo de artrite das mãos, que pode se tornar agudamente sintomática, similar à artrite inflamatória.
Dor e edema nas articulações em paciente com história recente de trauma na articulação afetada deve levantar a possibilidade de fratura, luxação e alteração interna. Em casos de possível lesão em uma articulação em que não há história disponível (por exemplo, em casos de overdose de drogas, intoxicação alcoólica ou história de convulsões ou concussão), a imobilização e exames de imagem apropriados são necessários para descartar fraturas ou outras anormalidades anatômicas.
A gota aguda é mais comum nos homens, frequentemente afetando o pé e com dor intensa localizada no hálux.[32]
A pseudogota envolve ataques agudos de precipitação de cristais de di-hidrato de pirofosfato de cálcio (DPFC) que causam sintomas muito semelhantes aos da gota aguda. Neste caso, a articulação normalmente afetada é o joelho. No entanto, também pode afetar o punho, o cotovelo, o ombro, o tornozelo, a articulação metacarpofalângica e a sínfise púbica.[Figure caption and citation for the preceding image starts]: Cristais de di-hidrato de pirofosfato de cálcio (DPFC) no líquido sinovial sob microscopia óptica polarizada compensadaDo acervo do Dr. Soumya Chatterjee [Citation ends].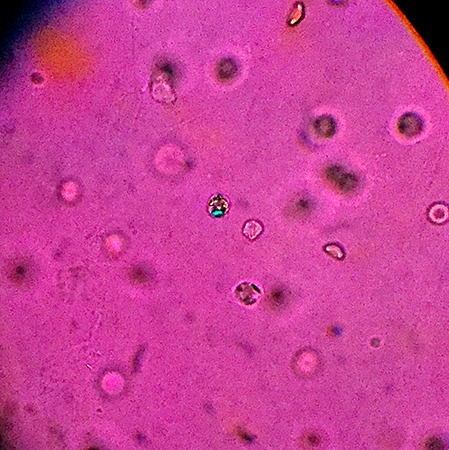
Além da gota e da pseudogota, raramente ocorrem outras artropatias induzidas por cristais (como as associadas ao depósito de hidroxiapatita de cálcio, fosfato de cálcio básico, oxalato de cálcio, etc.), e elas podem não ser percebidas, a menos que especificamente consideradas e investigadas.
A articulação com hemartrose é edemaciada e quente e tem uma amplitude de movimentos muito dolorosa e restrita. É possível observar hematomas e equimoses superficiais. As possíveis causas subjacentes a serem consideradas incluem fratura de um osso adjacente, doença hemorrágica (por exemplo, hemofilia A ou B, inibidor do fator VIII adquirido ou hiperanticoagulação), escorbuto ou um tumor de células gigantes tenossinoviais (antes chamado de sinovite vilonodular pigmentada).
Condições raras que afetam a membrana sinovial incluem o tumor de células gigantes tenossinovial (caracterizado por inflamação e supercrescimento sinovial cujo fator desencadeante se desconhece) e osteocondromatose sinovial (onde vários corpos flutuantes osteocondrais se formam dentro de uma articulação, causando dor, edema e episódios repetidos de bloqueio).
Reumatismo fibroblástico é um distúrbio raro caracterizado pelo desenvolvimento de uma poliartrite erosiva com vários nódulos cutâneos. Biópsia da pele e sinovial revelam proliferação de células tipo miofibroblasto dentro de uma matriz de colágeno.[33]
Paraneoplásica
A osteoartropatia hipertrófica (OAH) é uma síndrome clínica de baqueteamento digital dos dedos das mãos e pododáctilos, aumento do volume dos membros e articulações dolorosas e edemaciadas. A OAH é caracterizada por periostite simétrica envolvendo o rádio e a fíbula e, em menor escala, o fêmur, o úmero, os metacarpos e os metatarsos. A síndrome pode ser primária ou secundária com malignidade associada.
São outras síndromes articulares paraneoplásicas: fasciite palmar com síndrome de poliartrite (PFPAS), artrite paraneoplásica, síndrome RS3PE paraneoplásica, artrite amiloide (observada em mieloma múltiplo); síndrome de pancreatite, poliartrite e paniculite (PPP) (ocasionalmente observadas no câncer de pâncreas) e retículo-histiocitose multicêntrica.[22][34][35] A descrição detalhada dessas doenças está fora do escopo desta revisão.
Neoplásica
Lipoma arborescente é uma neoplasia sinovial benigna primária muito rara que pode envolver uma ou mais articulações. Foi descrito comprometimento dos joelhos, tornozelos, quadris, ombros e cotovelos.[36]
O sarcoma sinovial é uma malignidade rara que afeta adultos jovens com idades entre 20 e 40 anos, com idade mediana de 35 anos no momento em que é estabelecido o diagnóstico. As articulações dos membros inferiores são os locais afetados mais comuns. Com o diagnóstico precoce, é possível obter a cura nesses pacientes com doença localizada. No entanto, o diagnóstico errado pode causar a destruição articular local e a doença metastática incurável.
Metástase intra-articular pode ser a primeira manifestação de uma malignidade cuja origem primária seja desconhecida. É necessário ter um alto índice de suspeita em pacientes com uma malignidade conhecida. É difícil estabelecer o diagnóstico correto sem uma citologia do líquido sinovial e uma biópsia sinovial.
A ocorrência de formas monoarticulares e, às vezes, poliarticulares de artrite tem sido relatada com linfoma não Hodgkin e leucemia aguda e crônica.
O uso deste conteúdo está sujeito ao nosso aviso legal