Abordaje
Los objetivos del tratamiento son los siguientes:
1) alivio del efecto masa cuando esté presente,
2) identificación de un agente patógeno mediante cultivo de la muestra,
3) control y erradicación de la infección,
4) minimizar la pérdida de función neurológica, y
5) cuidados de soporte sistémicos.
El diagnóstico rápido y el establecimiento del tratamiento temprano ayudan en el logro de todos estos objetivos. El tratamiento que se detalla a continuación se aplica a los adultos. El cuidado especializado es parte del tratamiento de todos los pacientes con absceso cerebral. Sin embargo, el tratamiento de niños y neonatos está fuera del alcance de este tema, y debe consultarse a subespecialistas.
Tratamiento presuntivo en todos los pacientes
Antibióticos
Los antibióticos son el tratamiento de primera línea y se debe iniciar de inmediato, a menos que el paciente deba ser trasladado al quirófano, en cuyo caso los antibióticos se suspenden hasta que se obtenga una muestra del contenido de la lesión mediante aspiración para el cultivo.[4]
Las consideraciones al elegir los antibióticos son la permeabilidad del fármaco en la barrera hematoencefálica y la función de la barrera dentro del entorno ácido de la cavidad del absceso.
Un régimen presuntivo en adultos normalmente incluye vancomicina, más metronidazol o clindamicina, más una cefalosporina de tercera generación.[42]
Otros han propuesto un régimen de antibióticos empíricos basados en la ubicación del absceso en el cerebro.[43] Por ejemplo, los anaerobios generalmente se encuentran en cultivos de abscesos del lóbulo temporal.
Una vez que se identifica el agente etiológico, el tratamiento se adapta a la sensibilidad del agente específico.
Anticonvulsivos
Debe considerarse la profilaxis con antiepilépticos en los pacientes que hayan sufrido una crisis epiléptica o en los que presenten un absceso cerca del área motora o del córtex cerebral. No se recomienda la profilaxis antiepiléptica de manera rutinaria.[5] No hay estudios de profilaxis antiepiléptica en pacientes con un absceso cerebral, y la profilaxis antiepiléptica no reduce el riesgo de convulsiones en pacientes con tumores cerebrales.[44]
El levetiracetam suele utilizarse cuando está indicada la profilaxis antiepiléptica. Generalmente se tolera bien y tiene menos interacciones medicamentosas que otros antiepilépticos.
Corticosteroides
Generan la reducción rápida del edema vasogénico relacionado con los abscesos cerebrales y se pueden utilizar en el paciente con descompensación aguda como medida para salvarle la vida.
Sin embargo, el uso de corticosteroides se suele evitar en pacientes estables debido a la creencia de que puede disminuir la respuesta inmunitaria y restaurar parcialmente la barrera hematoencefálica, con lo cual se reduce la penetración de los antimicrobianos en el sistema nervioso central.
Esto es en cierto modo controvertido, ya que algunos modelos experimentales sugieren que la respuesta inflamatoria puede no verse afectada negativamente por la administración de corticosteroides.[45] Otros han demostrado una reducción en la respuesta inflamatoria con aumento de la supervivencia bacteriana.[46]
La dexametasona generalmente se utiliza cuando el tratamiento con corticosteroides está justificado.
Tratamiento de absceso cerebral bacteriano sospechado o confirmado
Una vez que se identifica el agente etiológico, el tratamiento se adapta a la sensibilidad de la cepa específica, si es posible. No se recomienda el manejo no quirúrgico solo para las lesiones >2.5 cm a 3 cm de diámetro.[47] Cuando hay varias lesiones presentes, es razonable aspirar las lesiones >2.5 cm de diámetro y tratar el resto de las lesiones de manera no quirúrgica. Varios informes publicados demostraron el tratamiento exitoso en apoyo de esta estrategia.[48] La duración del tratamiento es variable, pero generalmente los pacientes reciben tratamiento de 6 a 8 semanas, y se realizan estudios neurológicos por imágenes seriados para asegurar una respuesta beneficiosa al tratamiento. Se realiza el seguimiento del paciente durante, al menos, 1 año con estudios por imágenes para asegurar que no haya recurrencia del absceso. En caso de absceso bacteriano presunto y cultivos negativos, se continúa con la administración de antibióticos empíricos.
[Figure caption and citation for the preceding image starts]: Algoritmo de tratamiento para absceso cerebralDe la colección de Walter Hall, SUNY Upstate Medical University [Citation ends].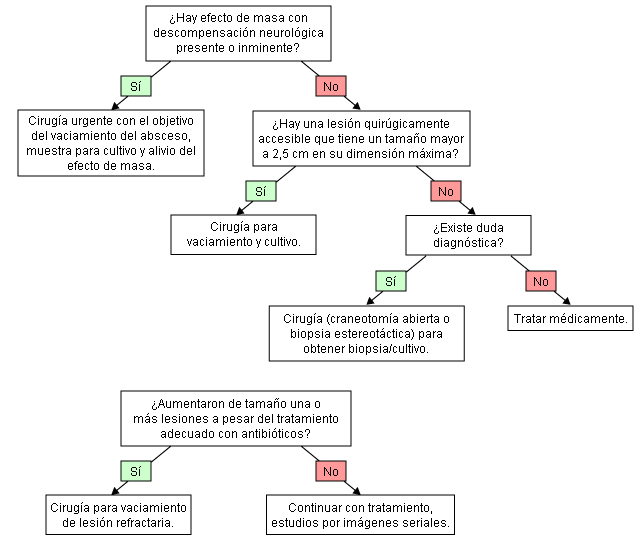
Tratamiento de absceso cerebral fúngico sospechado o confirmado
Los pacientes reciben tratamiento con antibióticos hasta que se sospeche o se confirme la enfermedad fúngica. Por lo general, los fármacos antimicóticos tienen una penetración particularmente baja en la barrera hematoencefálica, y rara vez se indica el tratamiento médico solo para los abscesos cerebrales fúngicos. Al igual que con los abscesos cerebrales bacterianos, la selección del agente adecuado es la primera línea de tratamiento. Los fármacos antimicóticos se seleccionan según el agente causal.
La infección por Candida albicans se trata con anfotericina B, fluconazol o caspofungina.
Las infecciones criptocócicas requieren anfotericina B y flucitosina, si bien puede utilizarse fluconazol como alternativa. La flucitosina está contraindicada en pacientes con deficiencia completa conocida de la dihidropirimidina deshidrogenasa (DPD) debido al riesgo de toxicidad farmacológica potencialmente mortal. Los pacientes con una deficiencia parcial de DPD también presentan un mayor riesgo de toxicidad grave. Aunque no se requiere una prueba previa de la función de la DPD, hay que considerar la determinación de la actividad de la DPD si se confirma o se sospecha una toxicidad del fármaco.
La anfotericina B liposomal tiene mayor permeabilidad en la barrera hematoencefálica y se ha utilizado para tratar el Aspergillus de manera no quirúrgica, si bien el mejor tratamiento para los abscesos por especies de A fumigatus y Mucormycosis sigue siendo la cirugía seguida de tratamiento antimicótico.
Tratamiento de absceso cerebral parasitario sospechado o confirmado
Los pacientes reciben tratamiento con antibióticos hasta que se sospeche o se confirme la enfermedad parasitaria. Al igual que con los abscesos cerebrales bacterianos, la selección del fármaco antimicrobiano adecuado es la primera línea de tratamiento. Los fármacos antiparasitarios se seleccionan según el agente patológico. El absceso por Toxoplasma gondii se trata con pirimetamina y sulfadiazina. Un tratamiento alternativo es el sulfametoxazol-trimetoprima, el cual demostró ser equivalente terapéuticamente a la pirimetamina y la sulfadiazina.[49] Si un VIH recién diagnosticado se presenta con una toxoplasmosis, o si el paciente tiene una infección por VIH no tratada, el inicio rápido de la terapia antirretroviral (TAR) es obligatorio y puede conducir a la resolución de la infección por toxoplasma. La Taenia solium se trata con praziquantel. La infección por Naegleria fowleri se trata con anfotericina B, aunque esta infección es casi siempre mortal.[Figure caption and citation for the preceding image starts]: Resonancia magnética cerebral antes del tratamiento (imagen de la izquierda) y 18 meses después del tratamiento antirretroviral (TAR) y el tratamiento antitoxoplasmosis (imagen de la derecha)Aldeen T, Lunn M. Solitary ring enhancing brain lesion in a patient with AIDS. BMJ Case Reports 2009; doi:10.1136 [Citation ends].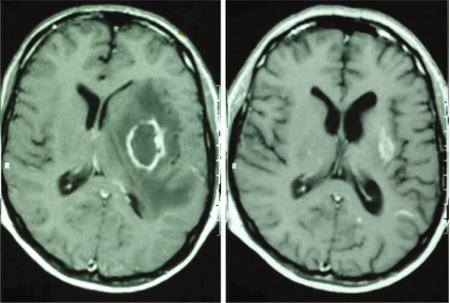
Absceso cerebral criptogénico
Se presume que la mayoría de estos abscesos son de origen bacteriano. Las lesiones simples o múltiples en una distribución vascular que son sugerentes de abscesos bacterianos y mejoran con el tratamiento antibiótico se tratan por absceso bacteriano. Las lesiones clínicamente sugerentes de absceso bacteriano en el drenaje quirúrgico (p. ej., purulencia con los cultivos estériles) también se tratan con antibióticos.
Tratamiento quirúrgico de los abscesos cerebrales
La cirugía junto con la antibioticoterapia es la primera línea de tratamiento para los abscesos piógenos >2.5 cm en la dimensión más grande y la segunda línea de tratamiento para los abscesos más pequeños que han demostrado ser refractarios al tratamiento médico. El vaciamiento quirúrgico ofrece las ventajas de reducción de la carga infecciosa, obtención de una muestra para cultivo, confirmación del diagnóstico mediante muestreo del tejido capsular y alivio del efecto de masa en el paciente con deterioro agudo. La cirugía conlleva el riesgo de propagar el agente infeccioso en el sistema ventricular y producir ventriculitis. La cirugía abierta se reserva para las lesiones corticales grandes o multiloculadas y para las lesiones cerebelosas en las que la obstrucción del líquido cefalorraquídeo puede conducir a la rápida descompensación del paciente. La cirugía abierta también se recomienda para las lesiones fúngicas, dado que la penetración de los fármacos antimicóticos en la barrera hematoencefálica es deficiente.[3]
Las contraindicaciones para la excisión quirúrgica incluyen la presencia de varias lesiones y una ubicación profunda de la lesión. Cuando se realiza una cirugía abierta, se eleva un pequeño colgajo de hueso, y la cápsula del absceso se reseca luego de evacuar el contenido del quiste y se envía para realizar el análisis de tinción de Gram y los cultivos de manera inmediata. La cavidad quirúrgica se irriga abundantemente, y el colgajo de hueso se reemplaza utilizando un sistema de placa estándar. La aspiración estereotáctica permite el alivio del efecto de masa además del cultivo directo con menor morbilidad quirúrgica y, en teoría, menos oportunidades de extensión ventricular iatrogénica.[50] Las desventajas incluyen la necesidad de repetición del procedimiento en hasta el 70% de los pacientes. La aspiración se realiza mediante un único orificio de trépano en la calota con técnicas de orientación como la neuronavegación sin marco (un dispositivo manual de estudios por imágenes que hace referencia a datos almacenados de la anatomía local), orientación por tomografía computarizada (TC) u orientación intraoperativa por resonancia magnética (IRM).[3][51][52]
Los factores de riesgo de fracaso de la aspiración que requieren la repetición del procedimiento incluyen cobertura antibiótica inadecuada, aspiración incompleta y falta de colocación de catéter cuando se drenan abscesos más grandes.[53] En un grupo grande de pacientes se comparó la cirugía abierta, la aspiración y el manejo médico solo, y no se encontraron diferencias en los resultados. Sin embargo, dado que estos pacientes no estaban aleatorizados, es probable que los pacientes que se sometieron a procedimientos quirúrgicos hayan tenido lesiones más grandes y su deterioro haya sido más agudo.[54] No hay ensayos aleatorizados que comparen el manejo quirúrgico y no quirúrgico del absceso cerebral, y es probable que no haya ensayos de este tipo en el futuro próximo. Ante la ausencia de este tipo de evidencia, un algoritmo razonable es tratar las lesiones >2.5 cm con aspiración y reservar la cirugía abierta para lesiones recurrentes, lesiones en el cerebelo y lesiones fúngicas.
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad