O câncer de bexiga apresenta mais comumente hematúria (macroscópica ou microscópica).[21]European Association of Urology. Non-muscle-invasive bladder cancer (TaT1 and CIS). 2025 [internet publication].
https://d56bochluxqnz.cloudfront.net/documents/full-guideline/EAU-Guidelines-on-Non-muscle-Invasive-BC-2025.pdf
A hematúria relacionada ao câncer tem a característica de ser intermitente. A avaliação urológica é necessária em todos os adultos com hematúria visível e deve ser considerada em adultos com hematúria não visível (confirmada microscopicamente) na ausência de uma causa benigna demonstrável.[58]Peterson LM, Reed HS. Hematuria. Prim Care. 2019 Jun;46(2):265-73.
https://www.sciencedirect.com/science/article/abs/pii/S0095454319300119?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/31030828?tool=bestpractice.com
Aguardar a confirmação de hematúria microscópica em amostras repetidas (se as potenciais causas desencadeantes já foram descartadas) antes de uma avaliação mais ampla pode gerar o risco de não detectar cânceres clinicamente significativos.[59]Jubber I, Shariat SF, Conroy S, et al. Non-visible haematuria for the detection of bladder, upper tract, and kidney cancer: an updated systematic review and meta-analysis. Eur Urol. 2020 May;77(5):583-98.
http://www.ncbi.nlm.nih.gov/pubmed/31791622?tool=bestpractice.com
Todos os pacientes com suspeita de câncer de bexiga precisam de uma história completa e exame físico, embora o exame físico geralmente não apresente nada digno de nota, principalmente em pacientes com doença inicial.[60]American Urological Association. Diagnosis and treatment of non-muscle invasive bladder cancer: AUA/SUO joint guideline. 2024 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/bladder-cancer-non-muscle-invasive-guideline
Caso haja suspeita de síndrome de Lynch (com base em história pessoal ou familiar, ou manifestação em pouca idade), deve-se considerar o teste de linha germinativa e o aconselhamento genético.[61]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: bladder cancer [internet publication].
https://www.nccn.org/guidelines/category_1
Consulte Rastreamento.
Avaliação da hematúria microscópica
A hematúria não visível, definida como ≥3 eritrócitos por campo de grande aumento, é uma manifestação comum do câncer de bexiga.[59]Jubber I, Shariat SF, Conroy S, et al. Non-visible haematuria for the detection of bladder, upper tract, and kidney cancer: an updated systematic review and meta-analysis. Eur Urol. 2020 May;77(5):583-98.
http://www.ncbi.nlm.nih.gov/pubmed/31791622?tool=bestpractice.com
O limiar para avaliação com cistoscopia e exames de imagem deve ser baixo na ausência de uma causa clara e na resolução completa da hematúria.
Recomenda-se a estratificação de risco e a avaliação baseada no risco; estas são as mesmas para pacientes recebendo terapia antiagregante plaquetária e anticoagulante, assim como para aqueles que não estão.[52]American Urological Association. Microhematuria: AUA/SUFU guideline (2025). 2025 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/microhematuria
A American Urological Association recomenda avaliação de acordo com o risco de câncer urológico.[52]American Urological Association. Microhematuria: AUA/SUFU guideline (2025). 2025 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/microhematuria
Os pacientes de baixo risco atendem a todos os seguintes critérios:
Mulheres <60 anos; homens <40 anos
Nunca fumou ou <10 maços-ano
3-10 eritrócitos por campo de grande aumento em uma única microscopia de urina
Ausência de fatores de risco para o câncer urotelial
Os pacientes de risco intermediário atendem a um ou mais dos seguintes critérios:
Mulheres ≥60 anos; homens entre 40-59 anos
História de tabagismo de 10-30 maços-ano
11-25 eritrócitos por campo de grande aumento em uma única microscopia de urina
Pacientes anteriormente de baixo risco sem avaliação prévia e 3-25 eritrócitos por campo de grande aumento em nova microscopia de urina
Qualquer fator de risco adicional para câncer urotelial (os fatores de risco adicionais incluem sintomas irritativos do trato urinário inferior, radioterapia pélvica prévia, quimioterapia prévia com ciclofosfamida/ifosfamida, história familiar de câncer urotelial, história familiar de síndrome de Lynch, exposição ocupacional a aminas aromáticas ou produtos químicos de benzeno, corpo estranho crônico permanente no trato urinário).
Pacientes de alto risco atendem a um ou mais dos seguintes critérios:
Homens com idade ≥60 anos (as mulheres não devem ser classificadas como de alto risco apenas com base na idade)
história de tabagismo de >30 maços-ano
>25 eritrócitos por campo de grande aumento em uma única microscopia de urina
História de hematúria visível
Um ou mais fatores de risco adicionais para câncer urotelial (ver acima) associado a qualquer característica de alto risco
Em pacientes de baixo risco com hematúria não visível, a microscopia de urina deve ser repetida em até 6 meses, em vez de realizar ultrassonografia renal ou cistoscopia imediatamente. Se a hematúria não visível persistir no novo exame, o paciente passa a ser classificado como de risco intermediário ou alto.[52]American Urological Association. Microhematuria: AUA/SUFU guideline (2025). 2025 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/microhematuria
Deve-se oferecer ultrassonografia renal e cistoscopia aos pacientes de risco intermediário.[52]American Urological Association. Microhematuria: AUA/SUFU guideline (2025). 2025 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/microhematuria
Para pacientes selecionados com risco intermediário que desejam evitar a cistoscopia, a citologia urinária ou um ensaio validado de marcador tumoral baseado na urina podem ser considerados para determinar se a cistoscopia é necessária. Ainda assim, deve-se realizar a ultrassonografia renal e vesical. Caso a cistoscopia não seja realizada, a urinálise deve ser repetida em até 12 meses, sendo a cistoscopia recomendada se a hematúria não visível persistir.[52]American Urological Association. Microhematuria: AUA/SUFU guideline (2025). 2025 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/microhematuria
Aos pacientes de alto risco deve ser oferecida cistoscopia e exames de imagem renal axial, idealmente com urografia por tomografia computadorizada (TC).[52]American Urological Association. Microhematuria: AUA/SUFU guideline (2025). 2025 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/microhematuria
A urografia por RM é uma alternativa se a urografia por TC for contraindicada. A ultrassonografia renal com pielografia retrógrada é uma opção caso a TC e a RNM sejam contraindicadas. A ultrassonografia tem a vantagem de evitar a exposição à radiação, mas fornece menos detalhes que a urografia por TC.
Recomenda-se a tomada de decisão compartilhada para determinar o acompanhamento de pacientes cuja investigação apresentar resultado negativo. A maioria dos pacientes não necessita de monitoramento contínuo ou avaliação adicional, a menos que apresentem múltiplos fatores de risco, hematúria visível ou sintomas urológicos novos ou agravados. Um resultado positivo em uma urinálise repetida deve levar a uma tomada de decisão compartilhada sobre a necessidade de avaliação adicional.[52]American Urological Association. Microhematuria: AUA/SUFU guideline (2025). 2025 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/microhematuria
Consulte Avaliação da hematúria microscópica.
Avaliação da hematúria visível
Todos os pacientes com sangue visível na urina necessitam de investigação, mesmo quando relacionados à anticoagulação excessiva. A cessação espontânea completa do sangramento não descarta a possibilidade de neoplasia maligna com risco de vida.
Os pacientes idosos com hematúria visível indolor devem ser considerados de alto risco para neoplasia maligna. Adultos >45 anos que apresentem hematúria visível inexplicada (sem infecção do trato urinário) devem ser encaminhados para exames de imagem e cistoscopia.[62]Ingelfinger JR. Hematuria in adults. N Engl J Med. 2021 Jul 8;385(2):153-63.
http://www.ncbi.nlm.nih.gov/pubmed/34233098?tool=bestpractice.com
[63]National Institute for Health and Care Excellence. Suspected cancer: recognition and referral. May 2025 [internet publication].
https://www.nice.org.uk/guidance/ng12
A avaliação da hematúria visível baseia-se nos sintomas do paciente e nos achados clínicos e laboratoriais. O exame inicial deve ser a urinálise, seguida de urocultura caso haja suspeita de infecção.[62]Ingelfinger JR. Hematuria in adults. N Engl J Med. 2021 Jul 8;385(2):153-63.
http://www.ncbi.nlm.nih.gov/pubmed/34233098?tool=bestpractice.com
Caso sejam observados eritrócitos dismórficos e cilindros na microscopia, deve-se considerar a avaliação de glomerulopatia. A presença de cristais pode sugerir nefrolitíase.[62]Ingelfinger JR. Hematuria in adults. N Engl J Med. 2021 Jul 8;385(2):153-63.
http://www.ncbi.nlm.nih.gov/pubmed/34233098?tool=bestpractice.com
Caso haja suspeita de uma causa transitória, deve-se repetir a microscopia de urina em um intervalo adequado.[64]O'Connor E, McVey A, Demkiw S, et al. Assessment and management of haematuria in the general practice setting. Aust J Gen Pract. 2021 Jul;50(7):467-71.
https://www1.racgp.org.au/ajgp/2021/july/haematuria-in-the-general-practice-setting
http://www.ncbi.nlm.nih.gov/pubmed/34189542?tool=bestpractice.com
A presença de cólica renal deve motivar a investigação de nefrolitíase; o início agudo de polaciúria e disúria deve motivar a realização de urocultura (com tratamento antibiótico, se indicado).
A avaliação com cistoscopia e exames de imagem, como urografia por TC ou ressonância magnética (RM), ou ultrassonografia renal, é necessária caso outras causas prováveis sejam descartadas.[60]American Urological Association. Diagnosis and treatment of non-muscle invasive bladder cancer: AUA/SUO joint guideline. 2024 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/bladder-cancer-non-muscle-invasive-guideline
[65]American College of Radiology. ACR appropriateness criteria: hematuria. 2019 [internet publication].
https://acsearch.acr.org/docs/69490/Narrative
Consulte Avaliação da hematúria visível.
Avaliação de sintomas miccionais irritativos
Os sintomas miccionais irritativos, incluindo urgência, disúria e polaciúria elevada, podem ocorrer, particularmente em pacientes com CIS ou câncer de bexiga de alto grau.[21]European Association of Urology. Non-muscle-invasive bladder cancer (TaT1 and CIS). 2025 [internet publication].
https://d56bochluxqnz.cloudfront.net/documents/full-guideline/EAU-Guidelines-on-Non-muscle-Invasive-BC-2025.pdf
[50]European Association of Urology. Muscle-invasive and metastatic bladder cancer. 2025 [internet publication].
https://uroweb.org/guidelines/muscle-invasive-and-metastatic-bladder-cancer
No entanto, o risco de câncer de bexiga em um paciente que apresenta sintomas miccionais irritativos na ausência de hematúria visível é baixo.[66]Schmidt-Hansen M, Berendse S, Hamilton W. The association between symptoms and bladder or renal tract cancer in primary care: a systematic review. Br J Gen Pract. 2015 Nov;65(640):e769-75.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4617272
http://www.ncbi.nlm.nih.gov/pubmed/26500325?tool=bestpractice.com
[67]Shephard EA, Stapley S, Neal RD, et al. Clinical features of bladder cancer in primary care. Br J Gen Pract. 2012 Sep;62(602):e598-604.
https://pmc.ncbi.nlm.nih.gov/articles/PMC3426598
http://www.ncbi.nlm.nih.gov/pubmed/22947580?tool=bestpractice.com
Causas comuns de disúria (por exemplo, infecção do trato urinário, prostatite) e polaciúria (por exemplo, hiperplasia prostática benigna, bexiga hiperativa) devem ser descartadas. Consulte Avaliação da disúria.
Em pacientes em avaliação para câncer de bexiga, a citologia urinária pode ser útil como adjuvante à cistoscopia em pacientes com sintomas miccionais irritativos, auxiliando na detecção de CIS ou tumores de alto grau.[21]European Association of Urology. Non-muscle-invasive bladder cancer (TaT1 and CIS). 2025 [internet publication].
https://d56bochluxqnz.cloudfront.net/documents/full-guideline/EAU-Guidelines-on-Non-muscle-Invasive-BC-2025.pdf
As diretrizes do Reino Unido recomendam o encaminhamento urgente para um especialista para os pacientes com ≥60 anos que apresentarem hematúria e disúria não visíveis.[63]National Institute for Health and Care Excellence. Suspected cancer: recognition and referral. May 2025 [internet publication].
https://www.nice.org.uk/guidance/ng12
Cistoscopia e imagem do trato superior
A cistoscopia é fundamental para fazer o diagnóstico.[21]European Association of Urology. Non-muscle-invasive bladder cancer (TaT1 and CIS). 2025 [internet publication].
https://d56bochluxqnz.cloudfront.net/documents/full-guideline/EAU-Guidelines-on-Non-muscle-Invasive-BC-2025.pdf
[50]European Association of Urology. Muscle-invasive and metastatic bladder cancer. 2025 [internet publication].
https://uroweb.org/guidelines/muscle-invasive-and-metastatic-bladder-cancer
[60]American Urological Association. Diagnosis and treatment of non-muscle invasive bladder cancer: AUA/SUO joint guideline. 2024 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/bladder-cancer-non-muscle-invasive-guideline
A visualização direta da mucosa da bexiga com um cistoscópio permite a identificação de lesões suspeitas. Os tumores de baixo grau são papilares e fáceis de visualizar, mas os tumores de alto grau podem ser papilares, planos ou in situ e difíceis de visualizar com luz branca. Manchas eritematosas ásperas podem ser indicativas de CIS, embora o urotélio frequentemente pareça normal.
A visualização na cistoscopia pode ser melhorada pela cistoscopia de banda estreita ou de luz azul (fluorescente), além da luz branca; ambas parecem melhorar a precisão do diagnóstico em comparação com a luz branca isolada.[60]American Urological Association. Diagnosis and treatment of non-muscle invasive bladder cancer: AUA/SUO joint guideline. 2024 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/bladder-cancer-non-muscle-invasive-guideline
[61]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: bladder cancer [internet publication].
https://www.nccn.org/guidelines/category_1
[68]Zheng C, Lv Y, Zhong Q, et al. Narrow band imaging diagnosis of bladder cancer: systematic review and meta-analysis. BJU Int. 2012 Dec;110(11 Pt B):E680-7.
http://onlinelibrary.wiley.com/doi/10.1111/j.1464-410X.2012.11500.x/full
http://www.ncbi.nlm.nih.gov/pubmed/22985502?tool=bestpractice.com
[69]Burger M, Grossman HB, Droller M, et al. Photodynamic diagnosis of non-muscle-invasive bladder cancer with hexaminolevulinate cystoscopy: a meta-analysis of detection and recurrence based on raw data. Eur Urol. 2013 Nov;64(5):846-54.
https://www.sciencedirect.com/science/article/abs/pii/S0302283813003539?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/23602406?tool=bestpractice.com
Para diagnosticar o CIS, podem ser necessárias biópsias aleatórias ou biópsias de áreas positivas na cistoscopia com luz azul ou banda estreita.
Os pacientes devem ser encaminhados para ressecção transuretral de tumor de bexiga (RTTB) se uma lesão suspeita de tumor urotelial da bexiga for identificada durante a cistoscopia.
Todos os pacientes com lesões suspeitas detectadas na cistoscopia devem ser submetidos a exames de imagem do sistema coletor do trato superior, caso ainda não o tenham feito. Isso serve para identificar metástases e obstruções nodais (hidronefrose).[60]American Urological Association. Diagnosis and treatment of non-muscle invasive bladder cancer: AUA/SUO joint guideline. 2024 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/bladder-cancer-non-muscle-invasive-guideline
A urografia por TC, que fornece imagens do trato urinário com contraste durante a fase excretora, é a modalidade de primeira escolha.
A urografia por RM é uma alternativa se a urografia por TC for contraindicada. A ultrassonografia renal com pielografia retrógrada é uma alternativa para pacientes nos quais a TC e a RNM são contraindicadas.[52]American Urological Association. Microhematuria: AUA/SUFU guideline (2025). 2025 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/microhematuria
[60]American Urological Association. Diagnosis and treatment of non-muscle invasive bladder cancer: AUA/SUO joint guideline. 2024 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/bladder-cancer-non-muscle-invasive-guideline
[61]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: bladder cancer [internet publication].
https://www.nccn.org/guidelines/category_1
Exames de imagem podem ser obtidos antes ou depois da ressecção; as diretrizes da National Comprehensive Cancer Network (NCCN) recomendam TC ou RNM antes da ressecção, se possível.[61]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: bladder cancer [internet publication].
https://www.nccn.org/guidelines/category_1
[Figure caption and citation for the preceding image starts]: Carcinoma urotelial papilar não invasivo (Ta) de baixo grau; observe o tumor satélite adjacente, ilustrando o efeito de campoDo acervo de Donald Lamm, MD, FACS [Citation ends].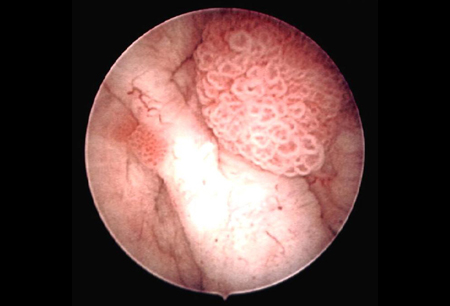 [Figure caption and citation for the preceding image starts]: Carcinoma urotelial de baixo grau disseminado na uretra prostática; a ilustração mostra o eletrodo de alça usado para remover tumores de bexigaDo acervo de Donald Lamm, MD, FACS [Citation ends].
[Figure caption and citation for the preceding image starts]: Carcinoma urotelial de baixo grau disseminado na uretra prostática; a ilustração mostra o eletrodo de alça usado para remover tumores de bexigaDo acervo de Donald Lamm, MD, FACS [Citation ends].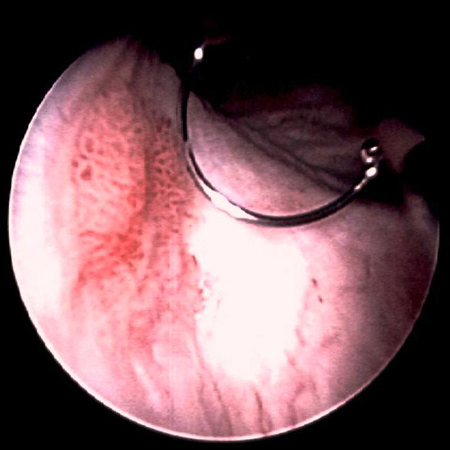 [Figure caption and citation for the preceding image starts]: Tumores de baixo grau rodeados por pequenos tumores satélites com pequenas frondes uniformes. Em primeiro plano, um tumor sólido em uma base ampla, uma aparência típica de tumores de alto grau. Tumores de baixo e alto grau geralmente ocorrem no mesmo pacienteDo acervo de Donald Lamm, MD, FACS [Citation ends].
[Figure caption and citation for the preceding image starts]: Tumores de baixo grau rodeados por pequenos tumores satélites com pequenas frondes uniformes. Em primeiro plano, um tumor sólido em uma base ampla, uma aparência típica de tumores de alto grau. Tumores de baixo e alto grau geralmente ocorrem no mesmo pacienteDo acervo de Donald Lamm, MD, FACS [Citation ends].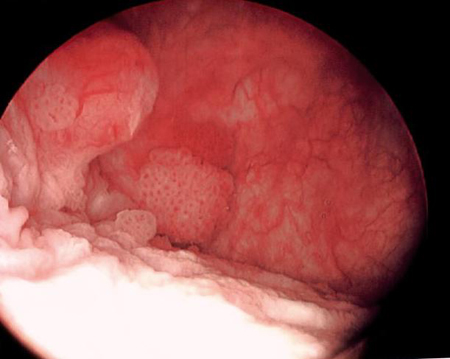 [Figure caption and citation for the preceding image starts]: Tumor tingido com azul de metileno no colo vesical direito. A coloração com azul de metileno a 0.2% (ou o uso de cistoscopia por fluorescência azul clara com hexaminolevulinato) pode ajudar a identificar tumores não observados de outra formaDo acervo de Donald Lamm, MD, FACS [Citation ends].
[Figure caption and citation for the preceding image starts]: Tumor tingido com azul de metileno no colo vesical direito. A coloração com azul de metileno a 0.2% (ou o uso de cistoscopia por fluorescência azul clara com hexaminolevulinato) pode ajudar a identificar tumores não observados de outra formaDo acervo de Donald Lamm, MD, FACS [Citation ends].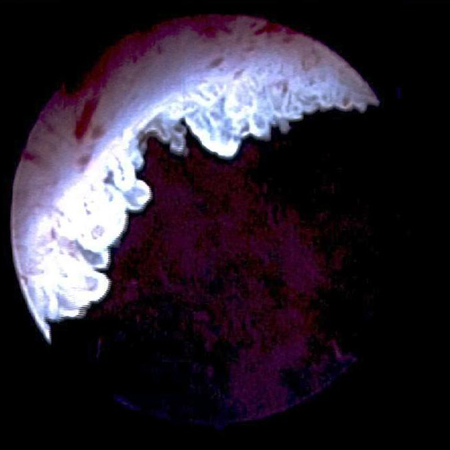 [Figure caption and citation for the preceding image starts]: Carcinoma in situ da bexiga; pode parecer uma mancha eritematosa áspera na bexiga, mas o urotélio costuma parecer normal; a biópsia aleatória ou biópsia das áreas tingidas com azul de metileno a 0.2%, ilustrada aqui, é necessária para fazer o diagnósticoDo acervo de Donald Lamm, MD, FACS [Citation ends].
[Figure caption and citation for the preceding image starts]: Carcinoma in situ da bexiga; pode parecer uma mancha eritematosa áspera na bexiga, mas o urotélio costuma parecer normal; a biópsia aleatória ou biópsia das áreas tingidas com azul de metileno a 0.2%, ilustrada aqui, é necessária para fazer o diagnósticoDo acervo de Donald Lamm, MD, FACS [Citation ends].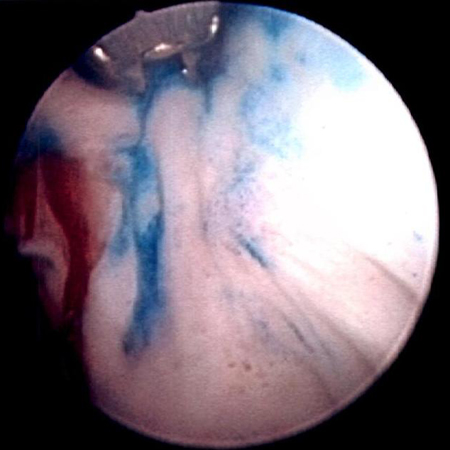
RTTB
A RTTB tem caráter tanto diagnóstico quanto terapêutico. A ressecção inicial permite a confirmação patológica do diagnóstico com avaliação de histologia, grau e profundidade da invasão. Os fragmentos devem ter tamanho e profundidade adequados para permitir a avaliação da invasão do músculo detrusor.
O exame sob anestesia bimanual é realizado no momento da RTTB para avaliar uma massa palpável ou fixação na parede pélvica, a menos que seja evidente que o tumor não é invasivo (múltiplos tumores papilares pequenos).[50]European Association of Urology. Muscle-invasive and metastatic bladder cancer. 2025 [internet publication].
https://uroweb.org/guidelines/muscle-invasive-and-metastatic-bladder-cancer
[61]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: bladder cancer [internet publication].
https://www.nccn.org/guidelines/category_1
A cistoscopia realçada (imagem de banda estreita ou com fluorescência) pode melhorar a detecção das lesões de difícil visualização quando usada para orientar a RTTB.[60]American Urological Association. Diagnosis and treatment of non-muscle invasive bladder cancer: AUA/SUO joint guideline. 2024 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/bladder-cancer-non-muscle-invasive-guideline
[61]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: bladder cancer [internet publication].
https://www.nccn.org/guidelines/category_1
[70]Maisch P, Koziarz A, Vajgrt J, et al. Blue versus white light for transurethral resection of non-muscle invasive bladder cancer. Cochrane Database Syst Rev. 2021 Dec 1;12(12):CD013776.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD013776.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/34850382?tool=bestpractice.com
[71]Ontario Health (Quality). Enhanced visualization methods for first transurethral resection of bladder tumour in suspected non-muscle-invasive bladder cancer: a health technology assessmen. Ont Health Technol Assess Ser. 2021;21(12):1-123.
https://pmc.ncbi.nlm.nih.gov/articles/PMC8382283
http://www.ncbi.nlm.nih.gov/pubmed/34484486?tool=bestpractice.com
[72]Lai LY, Tafuri SM, Ginier EC, et al. Narrow band imaging versus white light cystoscopy alone for transurethral resection of non-muscle invasive bladder cancer. Cochrane Database Syst Rev. 2022 Apr 8;4(4):CD014887.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD014887.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/35393644?tool=bestpractice.com
A cistoscopia com luz azul (fluorescência) é preferencial para guiar a RTTB de tumor de bexiga, pois pode reduzir o risco de recorrência, especialmente em tumores não músculo-invasivos de alto risco.[60]American Urological Association. Diagnosis and treatment of non-muscle invasive bladder cancer: AUA/SUO joint guideline. 2024 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/bladder-cancer-non-muscle-invasive-guideline
[70]Maisch P, Koziarz A, Vajgrt J, et al. Blue versus white light for transurethral resection of non-muscle invasive bladder cancer. Cochrane Database Syst Rev. 2021 Dec 1;12(12):CD013776.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD013776.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/34850382?tool=bestpractice.com
[71]Ontario Health (Quality). Enhanced visualization methods for first transurethral resection of bladder tumour in suspected non-muscle-invasive bladder cancer: a health technology assessmen. Ont Health Technol Assess Ser. 2021;21(12):1-123.
https://pmc.ncbi.nlm.nih.gov/articles/PMC8382283
http://www.ncbi.nlm.nih.gov/pubmed/34484486?tool=bestpractice.com
As evidências de redução da recorrência é menos certa para a cistoscopia com imagem de banda estreita.[60]American Urological Association. Diagnosis and treatment of non-muscle invasive bladder cancer: AUA/SUO joint guideline. 2024 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/bladder-cancer-non-muscle-invasive-guideline
[71]Ontario Health (Quality). Enhanced visualization methods for first transurethral resection of bladder tumour in suspected non-muscle-invasive bladder cancer: a health technology assessmen. Ont Health Technol Assess Ser. 2021;21(12):1-123.
https://pmc.ncbi.nlm.nih.gov/articles/PMC8382283
http://www.ncbi.nlm.nih.gov/pubmed/34484486?tool=bestpractice.com
[72]Lai LY, Tafuri SM, Ginier EC, et al. Narrow band imaging versus white light cystoscopy alone for transurethral resection of non-muscle invasive bladder cancer. Cochrane Database Syst Rev. 2022 Apr 8;4(4):CD014887.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD014887.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/35393644?tool=bestpractice.com
[73]Gravestock P, Coulthard N, Veeratterapillay R, et al. Systematic review and meta-analysis of narrow band imaging for non-muscle-invasive bladder cancer. Int J Urol. 2021 Dec;28(12):1212-7.
https://onlinelibrary.wiley.com/doi/10.1111/iju.14671
http://www.ncbi.nlm.nih.gov/pubmed/34453459?tool=bestpractice.com
[74]Sari Motlagh R, Mori K, Laukhtina E, et al. Impact of enhanced optical techniques at time of transurethral resection of bladder tumour, with or without single immediate intravesical chemotherapy, on recurrence rate of non-muscle-invasive bladder cancer: a systematic review and network meta-analysis of randomized trials. BJU Int. 2021 Sep;128(3):280-9.
https://bjui-journals.onlinelibrary.wiley.com/doi/10.1111/bju.15383
http://www.ncbi.nlm.nih.gov/pubmed/33683778?tool=bestpractice.com
Múltiplas biópsias da bexiga podem ser realizadas no momento da ressecção inicial para detectar carcinoma in situ.
Investigação adicional para câncer de bexiga músculo invasivo
Pacientes com câncer de bexiga músculo-invasivo presuntivo (com base em RTTB e exames de imagem) ou patologicamente confirmado devem realizar hemograma completo, perfil bioquímico (incluindo fosfatase alcalina), TC ou radiografia torácica e TC ou RNM abdominal/pélvica.[50]European Association of Urology. Muscle-invasive and metastatic bladder cancer. 2025 [internet publication].
https://uroweb.org/guidelines/muscle-invasive-and-metastatic-bladder-cancer
[61]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: bladder cancer [internet publication].
https://www.nccn.org/guidelines/category_1
[75]American College of Radiology. ACR appropriateness criteria: pretreatment staging of urothelial cancer. 2024 [internet publication].
https://acsearch.acr.org/docs/69370/Narrative
A RNM é considerada a melhor modalidade de imagem para estadiamento local do câncer de bexiga devido à resolução superior do contraste dos tecidos moles em comparação com a TC.[50]European Association of Urology. Muscle-invasive and metastatic bladder cancer. 2025 [internet publication].
https://uroweb.org/guidelines/muscle-invasive-and-metastatic-bladder-cancer
[75]American College of Radiology. ACR appropriateness criteria: pretreatment staging of urothelial cancer. 2024 [internet publication].
https://acsearch.acr.org/docs/69370/Narrative
A RNM multiparamétrica (mp) da bexiga e o sistema de classificação de imagens e dados vesicais (VI-RADS) foram propostos para o estadiamento pré-operatório e para predizer com mais precisão a invasão muscular.[76]Del Giudice F, Pecoraro M, Vargas HA, et al. Systematic review and meta-analysis of vesical imaging-reporting and data system (VI-RADS) inter-observer reliability: an added value for muscle invasive bladder Cancer Detection. Cancers (Basel). 2020 Oct 15;12(10):2994.
https://www.mdpi.com/2072-6694/12/10/2994
http://www.ncbi.nlm.nih.gov/pubmed/33076505?tool=bestpractice.com
[77]Del Giudice F, Barchetti G, De Berardinis E, et al. Prospective assessment of vesical imaging reporting and data system (VI-RADS) and its clinical impact on the management of high-risk non-muscle-invasive bladder cancer patients candidate for repeated transurethral resection. Eur Urol. 2020 Jan;77(1):101-9.
http://www.ncbi.nlm.nih.gov/pubmed/31699526?tool=bestpractice.com
No entanto, as melhores práticas para a RNMmp e os limiares para o escore de VI-RADS ainda não foram determinados.[78]Panebianco V, Briganti A, Boellaard TN, et al. Clinical application of bladder MRI and the Vesical Imaging-Reporting and Data System. Nat Rev Urol. 2024 Apr;21(4):243-251.
http://www.ncbi.nlm.nih.gov/pubmed/38036666?tool=bestpractice.com
A tomografia por emissão de pósitrons (PET)/CT pode ser útil na avaliação de pacientes com alto risco de doença metastática (por exemplo, aqueles com invasão muscular e invasão linfovascular).[61]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: bladder cancer [internet publication].
https://www.nccn.org/guidelines/category_1
[79]Lu YY, Chen JH, Liang JA, et al. Clinical value of FDG PET or PET/CT in urinary bladder cancer: a systemic review and meta-analysis. Eur J Radiol. 2012 Sep;81(9):2411-6.
http://www.ejradiology.com/article/S0720-048X(11)00657-7/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/21899971?tool=bestpractice.com
A TC, a RNM e a PET-CT têm especificidades semelhantes para a detecção de metástases nodais, mas a RNM e a PET/TC têm sensibilidade superior.[80]Crozier J, Papa N, Perera M, et al. Comparative sensitivity and specificity of imaging modalities in staging bladder cancer prior to radical cystectomy: a systematic review and meta-analysis. World J Urol. 2019 Apr;37(4):667-90.
http://www.ncbi.nlm.nih.gov/pubmed/30120501?tool=bestpractice.com
Pacientes com sintomas ou suspeita clínica de metástase óssea (por exemplo, dor óssea ou fosfatase alcalina elevada) devem ser avaliados com RNM, PET-CT com fluordesoxiglucose ou cintilografia óssea.[61]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: bladder cancer [internet publication].
https://www.nccn.org/guidelines/category_1
[75]American College of Radiology. ACR appropriateness criteria: pretreatment staging of urothelial cancer. 2024 [internet publication].
https://acsearch.acr.org/docs/69370/Narrative
Teste genético
Os testes somáticos do tumor para detectar alterações no DNA, incluindo FGFR3, podem ser considerados para orientar o tratamento direcionado em pacientes com doença localmente avançada irressecável ou metastática, ou para acesso a ensaios clínicos. Para esses pacientes, também podem ser considerados testes para superexpressão de HER2 e para o estado de instabilidade de microssatélite/reparo de erro de pareamento.[61]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: bladder cancer [internet publication].
https://www.nccn.org/guidelines/category_1
Citologia da urina e marcadores de câncer de bexiga
A citologia continua sendo o marcador urinário padrão e mais aceito para o câncer de bexiga, mas resultados falsos-negativos são comuns.
A citologia não é indicada rotineiramente para avaliação inicial de hematúria não visível.[52]American Urological Association. Microhematuria: AUA/SUFU guideline (2025). 2025 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/microhematuria
[81]Tan WS, Sarpong R, Khetrapal P, et al. Does urinary cytology have a role in haematuria investigations? BJU Int. 2019 Jan;123(1):74-81.
https://bjui-journals.onlinelibrary.wiley.com/doi/10.1111/bju.14459
http://www.ncbi.nlm.nih.gov/pubmed/30003675?tool=bestpractice.com
No entanto, a citologia da urina apresenta alta sensibilidade para tumores de alto grau e CIS.[21]European Association of Urology. Non-muscle-invasive bladder cancer (TaT1 and CIS). 2025 [internet publication].
https://d56bochluxqnz.cloudfront.net/documents/full-guideline/EAU-Guidelines-on-Non-muscle-Invasive-BC-2025.pdf
A citologia pode ser útil na avaliação de pacientes de alto risco com achados inconclusivos na cistoscopia, ou como adjuvante para pacientes com sintomas miccionais irritativos ou outros fatores de risco para carcinoma in situ (por exemplo, tabagismo, exposição a produtos químicos, história familiar).[21]European Association of Urology. Non-muscle-invasive bladder cancer (TaT1 and CIS). 2025 [internet publication].
https://d56bochluxqnz.cloudfront.net/documents/full-guideline/EAU-Guidelines-on-Non-muscle-Invasive-BC-2025.pdf
[52]American Urological Association. Microhematuria: AUA/SUFU guideline (2025). 2025 [internet publication].
https://www.auanet.org/guidelines-and-quality/guidelines/microhematuria
A citologia da urina também pode se usada para a vigilância pós-tratamento.[21]European Association of Urology. Non-muscle-invasive bladder cancer (TaT1 and CIS). 2025 [internet publication].
https://d56bochluxqnz.cloudfront.net/documents/full-guideline/EAU-Guidelines-on-Non-muscle-Invasive-BC-2025.pdf
[61]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: bladder cancer [internet publication].
https://www.nccn.org/guidelines/category_1
A sensibilidade da citologia da urina para os tumores de baixo grau é limitada.[21]European Association of Urology. Non-muscle-invasive bladder cancer (TaT1 and CIS). 2025 [internet publication].
https://d56bochluxqnz.cloudfront.net/documents/full-guideline/EAU-Guidelines-on-Non-muscle-Invasive-BC-2025.pdf
[82]Maas M, Todenhöfer T, Black PC. Urine biomarkers in bladder cancer - current status and future perspectives. Nat Rev Urol. 2023 Oct;20(10):597-614.
http://www.ncbi.nlm.nih.gov/pubmed/37225864?tool=bestpractice.com
O uso do Sistema de Paris para Relatos de Citologia da Urina (TPS) melhora o potencial de rastreamento e vigilância da citologia de urina.[83]Pastorello RG, Barkan GA, Saieg M. Experience on the use of The Paris System for Reporting Urinary Cytopathology: review of the published literature. J Am Soc Cytopathol. 2021 Jan-Feb;10(1):79-87.
https://www.sciencedirect.com/science/article/abs/pii/S2213294520303239?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/33160893?tool=bestpractice.com
Os biomarcadores urinários para câncer de bexiga têm maior sensibilidade, em comparação com a citologia da urina, mas a especificidade é menor.[61]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: bladder cancer [internet publication].
https://www.nccn.org/guidelines/category_1
[84]Soorojebally Y, Neuzillet Y, Roumiguié M, et al. Urinary biomarkers for bladder cancer diagnosis and NMIBC follow-up: a systematic review. World J Urol. 2023 Feb;41(2):345-59.
http://www.ncbi.nlm.nih.gov/pubmed/36592175?tool=bestpractice.com
[85]Budman LI, Kassouf W, Steinberg JR. Biomarkers for detection and surveillance of bladder cancer. Can Urol Assoc J. 2008 Jun;2(3):212-21.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2494897
http://www.ncbi.nlm.nih.gov/pubmed/18682775?tool=bestpractice.com
Podem ajudar a determinar a frequência mais adequada para a cistoscopia de acompanhamento e auxiliar no diagnóstico de pacientes de alto risco, mas não substituem a cistoscopia e a citologia.[84]Soorojebally Y, Neuzillet Y, Roumiguié M, et al. Urinary biomarkers for bladder cancer diagnosis and NMIBC follow-up: a systematic review. World J Urol. 2023 Feb;41(2):345-59.
http://www.ncbi.nlm.nih.gov/pubmed/36592175?tool=bestpractice.com
Os biomarcadores na urina incluem o antígeno tumoral da bexiga (BTA), proteína de matriz nuclear 22 (NMP22), ImmunoCyt/uCyt+ (um exame diagnóstico imunocitológico por fluorescência que usa 3 anticorpos monoclonais relacionados ao tumor) e o UroVysion (uma hibridização in situ fluorescente [FISH] dos centrômeros dos cromossomos 3, 7 e 17 e do locus 9p21 do cromossomo 9 associados ao câncer de bexiga).
 [Figure caption and citation for the preceding image starts]: Carcinoma urotelial de baixo grau disseminado na uretra prostática; a ilustração mostra o eletrodo de alça usado para remover tumores de bexigaDo acervo de Donald Lamm, MD, FACS [Citation ends].
[Figure caption and citation for the preceding image starts]: Carcinoma urotelial de baixo grau disseminado na uretra prostática; a ilustração mostra o eletrodo de alça usado para remover tumores de bexigaDo acervo de Donald Lamm, MD, FACS [Citation ends]. [Figure caption and citation for the preceding image starts]: Tumores de baixo grau rodeados por pequenos tumores satélites com pequenas frondes uniformes. Em primeiro plano, um tumor sólido em uma base ampla, uma aparência típica de tumores de alto grau. Tumores de baixo e alto grau geralmente ocorrem no mesmo pacienteDo acervo de Donald Lamm, MD, FACS [Citation ends].
[Figure caption and citation for the preceding image starts]: Tumores de baixo grau rodeados por pequenos tumores satélites com pequenas frondes uniformes. Em primeiro plano, um tumor sólido em uma base ampla, uma aparência típica de tumores de alto grau. Tumores de baixo e alto grau geralmente ocorrem no mesmo pacienteDo acervo de Donald Lamm, MD, FACS [Citation ends]. [Figure caption and citation for the preceding image starts]: Tumor tingido com azul de metileno no colo vesical direito. A coloração com azul de metileno a 0.2% (ou o uso de cistoscopia por fluorescência azul clara com hexaminolevulinato) pode ajudar a identificar tumores não observados de outra formaDo acervo de Donald Lamm, MD, FACS [Citation ends].
[Figure caption and citation for the preceding image starts]: Tumor tingido com azul de metileno no colo vesical direito. A coloração com azul de metileno a 0.2% (ou o uso de cistoscopia por fluorescência azul clara com hexaminolevulinato) pode ajudar a identificar tumores não observados de outra formaDo acervo de Donald Lamm, MD, FACS [Citation ends]. [Figure caption and citation for the preceding image starts]: Carcinoma in situ da bexiga; pode parecer uma mancha eritematosa áspera na bexiga, mas o urotélio costuma parecer normal; a biópsia aleatória ou biópsia das áreas tingidas com azul de metileno a 0.2%, ilustrada aqui, é necessária para fazer o diagnósticoDo acervo de Donald Lamm, MD, FACS [Citation ends].
[Figure caption and citation for the preceding image starts]: Carcinoma in situ da bexiga; pode parecer uma mancha eritematosa áspera na bexiga, mas o urotélio costuma parecer normal; a biópsia aleatória ou biópsia das áreas tingidas com azul de metileno a 0.2%, ilustrada aqui, é necessária para fazer o diagnósticoDo acervo de Donald Lamm, MD, FACS [Citation ends].