ურგენტული საკითხები
იხ. დიფერენციული დიაგნოზები დამატებითი დეტალებისთვის
ყველა პაციენტთან, ცხელების გამომწვევი მიზეზის მიუხედავად, დაცული უნდა იყოს რამდენიმე ზოგადი პრინციპი. კლინიცისტმა თავი უნდა შეიკავოს ანტიბიოტიკების რუტინული გამოყენებისაგან, გარდა იმ შემთხვევისა, როცა ვლინდება სისტემური ანთებითი რეაქციის ნიშნები ორგანოს დისფუნქციასთან ერთად, პაციენტი ჰემოდინამიკურად არასტაბილურია ან აქვს იმუნოკომპრომისული მდგომარეობა. უნდა მოიხსნას არასაჭირო კათეტერები. უნდა შეწყდეს ცხელების შესაძლო გამომწვევი მედიკამენტების მიღება. სიცხის დამწევი თერაპია, როგორიცაა პარაცეტამოლი, სარაგებლოა, რადგანაც უზრუნველყოფს ანალგეზიას და ამცირებს ცხელებასთან დაკავშირებულ ფიზიოლოგიურ შედეგებს. აღნიშნული თერაპია არ უნდა დავაყოვნოთ იმ მიზეზით, რომ მოვახდენთ ცხელების "შენიღბვას", რადგანაც მტკიცებულება იმის თაობაზე, რომ ცხელების "შენიღბვა" გამოსავალს აუარესებს, ძალზე მწირია.[28]
ავთვისებიანი ჰიპერთერმია
იშვიათი არასასურველი რეაქცია საინჰალაციო საანესთეზიო საშუალებების მიმართ. ის ჩვეულებრივ ვლინდება მაპროვოცირებელი საანესთეზიო პრეპარატის ან სუქცინილქოლინის (სუქსამეთონიუმის) შეყვანისთანავე, დაუყოვნებლივ, მაგრამ სიმპტომები შეიძლება გამოჩნდეს ამ აგენტების ადმინისტრირებიდან 1 საათამდე პერიოდში. სიმპტომებია: ტაქიკარდია, ჰიპერკაპნია და/ან ტაქიპნოე, ტემპერატურის მომატება და კუნთების რიგიდობა.[18] ცხელება ჩვეულებრივ >40ºC (104ºF). საეჭვო შემთხვევაში უნდა შეწყდეს საინჰალაციო საანესთეზიო საშუალების შეყვანა და დაიწყოს მკურნალობა დანტროლენით.
ტრანსფუზიაზე რეაქცია
სისხლმა ან სისხლის პროდუქტებმა შეიძლება გამოიწვიოს ტრანსფუზიული რეაქცია, მძიმე გართულება, რომელიც ჩვეულებრივ, ვითარდება გადასხმის დროს ან მისი დასრულებისთანავე. ცხელებას შეიძლება თან ახლდეს თავის ტკივილი, გულისრევა, ღებინება, შფოთვა, მსტვინავი სუნთქვა და/ან ტკივილი გულმკერდის, ზურგის, მუცლის ან იმ კიდურის არეში, სადაც ჩატარდა ინფუზია. სისხლის ტრანსფუზიიდან 15 წუთში უნდა შემოწმდეს ტემპერატურა, გულისცემის სიხშირე და არტერიული წნევა; რეაქციაზე ეჭვისას დაუყოვნებლივ უნდა შეწყდეს გადასხმა.[29]
ტოქსიური შოკის სინდრომი
ქირურგიული და მშობიარობის შემდგომი ჭრილობის ინფექციის იშვიათი გართულება. ხშირი გამომწვევი მიკროორგანიზმებია Staphylococcus aureus ან A ჯგუფის ბეტა-ჰემოლიზური სტრეპტოკოკი. პაციენტებს უვლინდება ცხელება, ჰიპოტენზია და კანზე დიფუზური მაკულური ერითროდერმა. აღნიშნული ინფექცია შეიძლება დაამძიმოს შოკმა და მულტიორგანულმა უკმარისობამ, ამიტომ ადრეული ამოცნობა ძალიან მნიშვნელოვანია. აღებული უნდა იყოს სისხლის, ჭრილობის და ქსოვილის კულტურები და ჩატარდეს ემპირიული ანტიბიოტიკოთერაპია. ეს ინფექცია ერთ-ერთი იშვიათია, რომელიც შეიძლება გამოვლინდეს ოპერაციიდან პირველი 48 საათის განმავლობაში.[14]
[Figure caption and citation for the preceding image starts]: მარჯვენა ხელზე გამონაყარი და კანქვეშა შეშუპება ტოქსიკური შოკის სინდრომის გამოCDC-დან და საზოგადოებრივი ჯანდაცვის გამოსახულებათა ბიბლიოთეკიდან [Citation ends].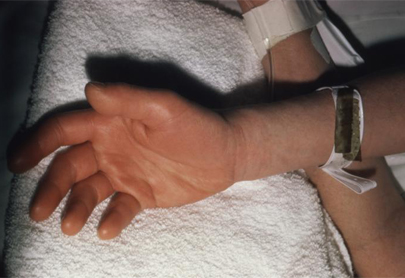
ღრმა ვენების თრომბოზი და ფილტვის ემბოლია
ვენური თრომბოემბოლიზმი (VTE) ვითარდება ნაოპერაციები პაციენტების <1%-ში.[6] ხანგრძლივი ჰოსპიტალიზაცია, სიმსუქნე, კიბო, ხანდაზმული ასაკი და ვენური თრომბოემბოლიზმის ანამნეზი ზრდის VTE-ის განვითარების რისკს.[30] ღრმა ვენების თრომბოზის (DVT) სიმპტომებია: წვივის შეშუპება (ან უფრო იშვიათად, მთელი ფეხის შეშუპება), ღრმა ვენების პროექციის გასწვრივ ლოკალიზებული ტკივილი, შეშუპება ან ზედაპირული ვენების გაფართოება ტერფსა და ფეხზე. სიმპტომები ზოგჯერ შეუმჩნეველია და პაციენტი შეიძლება უსიმპტომოც კი იყოს.
[Figure caption and citation for the preceding image starts]: მარჯვენა ფეხის ღრმა ვენების თრომბოზი (DVT), ასოცირებული შეშუპებასა და სიწითლესთანJames Heilman, MD, კოლექციიდან. [Citation ends].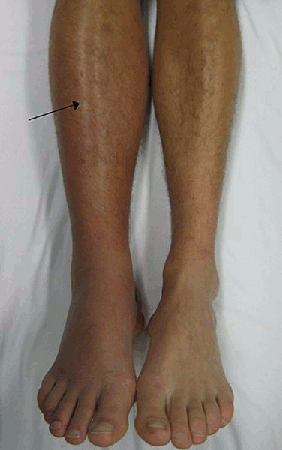
ღრმა ვენების თრომბოზის მაღალი ალბათობის მქონე პაციენტებს შემდგომ უნდა ჩაუტარდეს ქვედა კიდურების დუპლექს ულტრაბგერითი გამოკვლევა. თუმცა, ქირურგიული ოპერაციის შემდეგ სულ მცირე, ერთი კვირის განმავლობაში D-დიმერის დონე ღრმა ვენების თრომბოზის გარეშეც მომატებულია, რაც ამცირებს აღნიშნული ტესტის ინფორმატიულობას მოცემულ პოპულაციაში.[31]
ფილტვის ემბოლიას (PE) ახასიათებს მაღალი სიკვდილობა, ამიტომ კლინიცისტებმა ეჭვის მაღალი ინდექსის საფუძველზე უნდა გაითვალისწინონ აღნიშნული მდგომარეობა ნებისმიერ პაციენტთან, რომელსაც პოსტოპერაციულ პერიოდში განუვითარდა ქოშინი, განსაკუთრებით, ტაქიკარდიისა და ცხელების თანხლებით. ფილტვის ემბოლიაზე ეჭვისას საჭიროა დაუყოვნებელი კვლევა ფილტვის კომპიუტერულ-ტომოგრაფიული (კტ) ანგიოგრაფიით ან ვენტილაციურ/პერფუზიური სკანირებით (პაციენტებისთვის, რომელთაც აქვთ ფილტვის CT ანგიოგრამის ჩატარების უკუჩვენება).
ფსევდომემბრანული კოლიტი
Clostridium difficile სულ უფრო და უფრო ხშირია ანტიბიოტიკების ფართო გამოყენების გამო. თუ C difficile ინფექციის სიმპტომების ადრეულ სტადიაზე ამოცნობა ვერ მოხერხდა, საწყისი მსუბუქი დიარეული ავადმყოფობა შეიძლება ელვისებრ კოლიტში გადაიზარდოს.
ცხელების და დიარეის მქონე პაციენტში საჭიროა განავლის ნიმუშები C difficile ტოქსინზე, განსაკუთრებით, თუ სწრაფად იმატებს ლეიკოციტების რაოდენობა.
რაც შეიძლება სწრაფად უნდა შეწყდეს გამომწვევი ანტიბიოტიკის მიღება.[32] თუ ანტიბიოტიკების შეწყვეტა შეუძლებელია, მის ნაცვლად უნდა გამოიყენენონ სხვა აგენტი, რომელიც ნაკლებად სავარაუდოდ გამოიწვევს C difficile ინფექციას.
ანტიბიოტიკოთერაპია უნდა დაიწყოს ემპირიულად, თუ შესაძლებელია ლაბორატორიული დადასტურების რეალური დაყოვნება (>48 საათით) ან არსებობს ინფექციის ელვისებრი განვითარების რისკი. სხვა შემთვევაში ანტიბიოტიკოთერაპია უნდა დაიწყოს დიაგნოზის დადასტურების შემდეგ, რათა შევამციროთ ანტიბიოტიკების ჭარბი გამოყენება. რეკომენდებული რეჟიმი ეფუძნება დაავადების სიმძიმეს, ასევე იმას, არის თუ არა მოცემული ეპიზოდი პირველი ან განმეორებითი.
აშშ გაიდლაინები რეკომენდაციას იძლევა C difficile ინფექციის საწყისი ეპიზოდისთვის პერორალური ვანკომიცინის ან ფიდაქსომიცინის, როგორც პირველი რიგის აგენტის, გამოყენებასთან დაკავშირებით. ადრე არჩევის უპირატესი ანტიბიოტიკი იყო პერორალური მეტრონიდაზოლი; თუმცა, ახლა ის რეკომენდებულია პირველი რიგის აგენტებთან ხელმისაწვდომობის შეფერხების შემთხვევაში.[32] საერთაშორისო გაიდლაინებით დაავადების არამძიმე ფორმის დროს პირველი რიგის პრეპარატად ისევ მეტრონიდაზოლია რეკომენდებული. მხედველობაში უნდა მივიღოთ ადგილობრივი გაიდლაინი.
ტრანსპლანტის მოცილება
ტრანსპლანტის მოცილება ტრანსპლანტაციის სიცოცხლისათვის პოტენციურად საშიში გართულებაა. ცხელება ძირითადი ნიშანია და ეჭვს უნდა აძლიერებდეს ტრანსპლანტის მოცილებაზე. ზემწვავე მოცილება ვლინდება ოპერაციის დროს და ოპერაციის შემდეგ პერიოდში დაუყოვნებლივ. მწვავე მოცილება ჩვეულებრივ, ვლინდება ოპერაციიდან მეორე კვირაში, თუმცა ის ასევე შეიძლება განვითარდეს ტრანსპლანტაციიდან 6 თვის განმავლობაში.[33] ქრონიკული მოცილება შეიძლება გამოვლინდეს ოპერაციიდან ოთხი კვირის შემდეგ ნებისმიერ დროს.
ალკოჰოლური დელირიუმი
ალკოჰოლური აღკვეთისთვის დამახასიათებელია ალკოჰოლის მიღების შეწყვეტიდან მე-3-5 დღეს გამოვლენა, თუმცა ზოგიერთი სიმპტომი, როგორიცაა კანკალი, შეიძლება პირველ 48 საათშიც გამოვლინდეს. ალკოჰოლური აღკვეთა იშვიათად ვლინდება სიცოცხლისათვის საშიში ალკოჰოლური დელირიუმით. სიმპტომებია: დაბნეულობა, აგზნება, პარანოია, მხედველობითი და სმენითი ჰალუცინაციები.[34] თუ ანამნეზში აღინიშნება ალკოჰოლის ჭარბი მოხმარება, ოპერაციის შემდეგ გასათვალისწინებელია ალკოჰოლური აღკვეთის რისკის ალბათობა. სიმპტომებისა და გულყრების რისკის შესამცირებლად უნდა დაიწყოს დაუყოვნებელი მკურნალობა ბენზოდიაზეპინებით.
ცხელება იმუნოსუპრესიულ პაციენტებში
იმუნოსუპრესიულ პაციენტებში ნებისმიერი ცხელება საჭიროებს ურგენტულ გამოკვლევებს, რადგანაც მათ აქვთ მომატებული მგრძნობელობა პოტენციურად ფატალური შედეგების გამომწვევი ბაქტერიული და სოკოვანი ინფექციების მიმართ. პოსტოპერაციული ინფექციების რისკი მნიშვნელოვნად იზრდება და ნებისმიერ დროს შეიძლება განვითარდეს ნაწლავის და ლორწოვანის ენდოგენური ფლორით გამოწვეული დამატებითი ინფექციები. პაციენტთა აღნიშნულ ჯგუფში ანთების სტანდარტული ნიშნები შეიძლება არ გამოვლინდეს ან არ იყოს აშკარა. ფართო სპექტრის ანტიბიოტიკებით ემპირიული მკურნალობა უნდა დაიწყოს ცხელების გამოვლენიდან რაც შეიძლება მალე.
სეფსისი
სეფსისი დაავადების სპექტრია, რომლის დროსაც აღინიშნება ინფექციის მიმართ მასპინძლის სისტემური და დისრეგულირებული პასუხი.[35] შეიძლება ცვლებადობდეს არასპეციფიკური სიმპტომებიდან (მაგ., პაციენტი კარგად არ გრძნობს თავს ნორმალური ტემპერატურის ფონზე, ვლინდება შეუძლოდ ყოფნა, ლეთარგია, გულისრევა ან ღებინება) მძიმე ფორმის სიმპტომებამდე, როგორიცაა, მულტიორგანული დისფუნქციის ნიშნები და სეპტიკური შოკი. პაციენტებს შესაძლოა აღენიშნოთ ტაქიკარდია, ტაქიპნოე, ჰიპოტენზია, ცხელება ან ჰიპოთერმია, ცუდი კაპილარული ავსება, აჭრელებული ან მონაცრისფრო ფერის კანი, ციანოზი, ფსიქიკური მდგომარეობის მწვავე ცვლილება ან შარდის გამოყოფის შემცირება.[36] სეფსისი და სეპტიკური შოკი სამედიცინო გადაუდებელ მდგომარეობებს წარმოადგენს.
სეფსისის რისკფაქტორებია:[36]
1 წლამდე ასაკი
75 წელს გადაცილებული
სისუსტე, იმუნიტეტის დაქვეითება (ავადმყოფობის ან მედიკამენტების გამო)
ოპერაცია ან სხვა ინვაზიური პროცედურები უახლოეს წარსულში
კანის მთლიანობის დარღვევა (მაგ. ნაკაწრები, დამწვრობა)
ნარკოტიკების ინტრავენური გამოყენება
ვენაში/არტერიაში კათეტერის არსებობა და
ორსულობა ან ახლახანს ორსულობა.
სეფსისის ადრეული ამოცნობა მნიშვნელოვანია, რადგან მკურნალობის ადრეული დაწყება აუმჯობესებს შედეგებს.[36][მტკიცებულების დონე A][მტკიცებულების დონე A][37]თუმცა, გამოვლენა შეიძლება იყოს გაძნელებული, რადგან სეფსისის კლინიკური გამოვლინება შეიძლება იყოს მსუბუქი და არასპეციფიკური. ამიტომ, მნიშვნელოვანია სეფსისის არსებობაზე უმცირესი ეჭვიც. ადრეული ამოცნობის წინაპირობაა სისტემატური იდენტიფიკაცია პაციენტისა, რომელსაც აქვს ინფექციის ნიშნები ან სიმპტომები და არის გაუარესების რისკის ქვეშ ორგანოების დისფუნქციის გამო. შემოთავაზებულია რისკის სტრატიფიკაციის რამდენიმე მეთოდი. ყველა მათგანი ეყრდნობა სტრუქტურირებულ კლინიკურ შეფასებას და პაციენტის სასიცოცხლო ნიშნების ჩანიშვნას.[36][38][39][40][41]მნიშვნელოვანია შეამოწმოთ ლოკალური გზამკვლევი ინფორმაციის მისაღებად, თუ რა მიდგომას გირჩევთ თქვენი დაწესებულება. შემდგომი გამოკვლევებისა და მკურნალობის ვადები უნდა განისაზღვროს ამ ადრეული შეფასებით. შემდგომი გამოკვლევებისა და მკურნალობის ვადები უნდა განისაზღვროს ამ ადრეული შეფასებით.[41]
"სეფსისის გადარჩენის" კამპანიის მკურნალობის გაიდლაინები შემუშავებულია და კვლავაც ყველაზე ფართოდ მიღებულ სტანდარტებად რჩება.[37][42] სეფსისზე ეჭვის დრო რეკომენდებული მკურნალობაა:
ლაქტატის დონის გაზომვა და ლაქტატის ხელახლა გაზომვა, თუ თავდაპირველად მომატებულია (>2 მმოლი/ლ [>18 მგ/დლ])
სისხლის კულტურის მიღება ანტიბიოტიკების დანიშვნამდე
დანიშნეთ ფართო სპექტრის ანტიბიოტიკები (მეთიცილინრეზისტენტული ოქროსფერი სტრაფილოკოკის [MRSA] გადაფარვით, თუ არსებობს MRSA-ს მაღალი რისკი) შესაძლო სეპტიკური შოკის მქონე მოზრდილებში ან სეფსისის მაღალი ალბათობის მქონე პაციენტებში.
სეფსისის ან სეპტიკური შოკის მქონე მოზრდილებში, სოკოვანი ინფექციის მაღალი რისკით, უნდა ჩატარდეს სოკოს საწინააღმდეგო ემპირიული თერაპია.
დაიწყეთ კრისტალოიდური ხსნარების სწრაფი ადიმინისტრირება ჰიპოტენზიის შემთხვევაში ან თუ ლაქტატის დონე ≥4 მმოლ/ლ (≥36 მგ/დლ). გაეცანით ლოკალურ პროტოკოლებს.
შეიყვანეთ ვაზოპრესორები პერიფერიულად, თუ პაციენტს აღენიშნება ჰიპოტენზია რეჰიდრატაციის დროს ან მის შემდეგ, რათა შევინარჩუნოთ MAP ≥ 65 მმ.ვწყ.სვ., არ დაელოდოთ ცენტრალური ვენური კათეტერის ჩადგმას. ნორადრენალინი (ნორეპინეფრინი) უპირატესი ვაზოპრესორია
სეფსისით გამოწვეული ჰიპოქსემიური სუნთქვის უკმარისობის დროს საჭიროა ნაზალურად მაღალი ნაკადის ჟანგბადის მიცემა.
იდეალურ შემთხვევაში, აღნიშნული ჩარევები უნდა დაიწყოს სეფსისის ამოცნობიდან პირველი საათის განმავლობაში.[42]
შესაძლო სეფსისის მქონე მოზრდილებში (შოკის გარეშე), თუ არსებობს ეჭვი ინფექციაზე, ანტიბიოტიკები უნდა დაიწყოთ სეფსისის ამოცნობიდან 3 საათის განმავლობაში.[37] მოზრდილებში, ინფექციის დაბალი ალბათობით და შოკის გარეშე, ანტიბიოტიკების დანიშვნა შეიძლება დაყოვნდეს. ამასთან, უნდა გაგრძელდეს პაციენტზე ინტენსიური მეთვალყურეობა.[37]
სეფსისის შესახებ დამატებითი ინფორმაციისთვის იხილეთ სეფსისი მოზრდილებში და სეფსისი ბავშვებში.
ამ მასალის გამოყენება ექვემდებარება ჩვენს განცხადებას